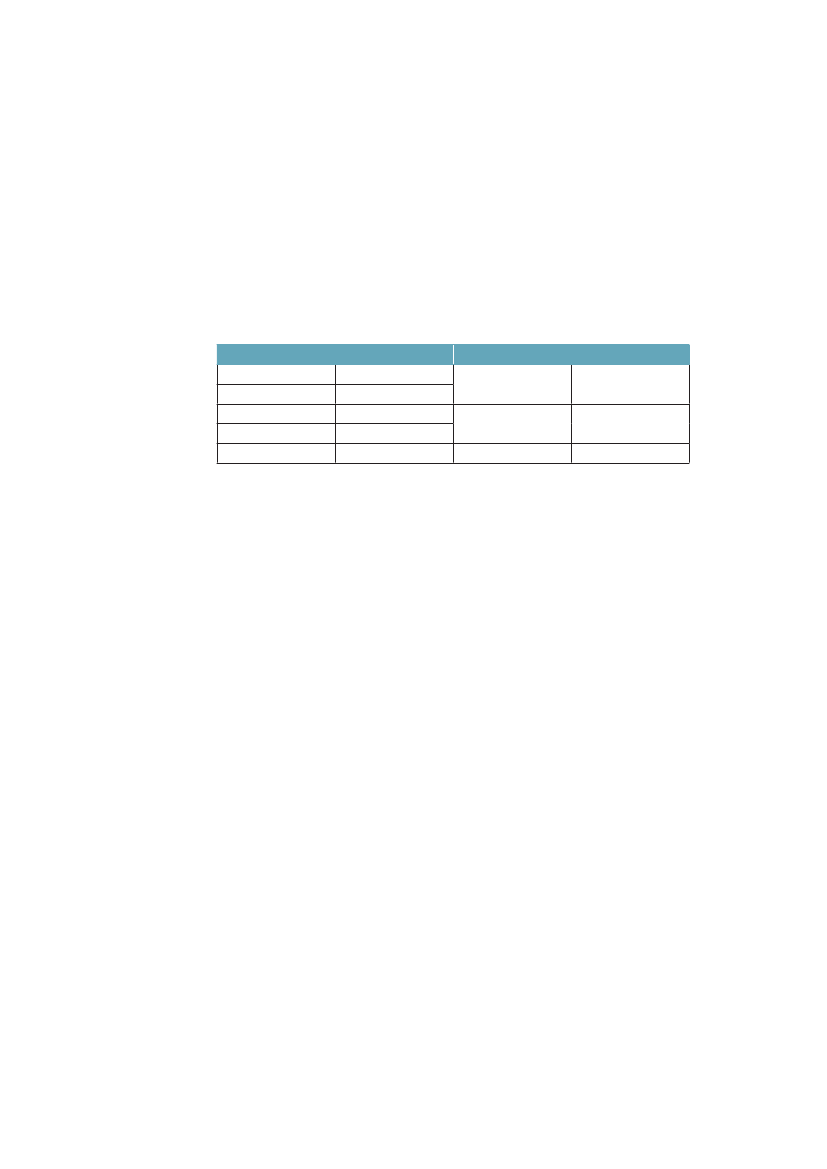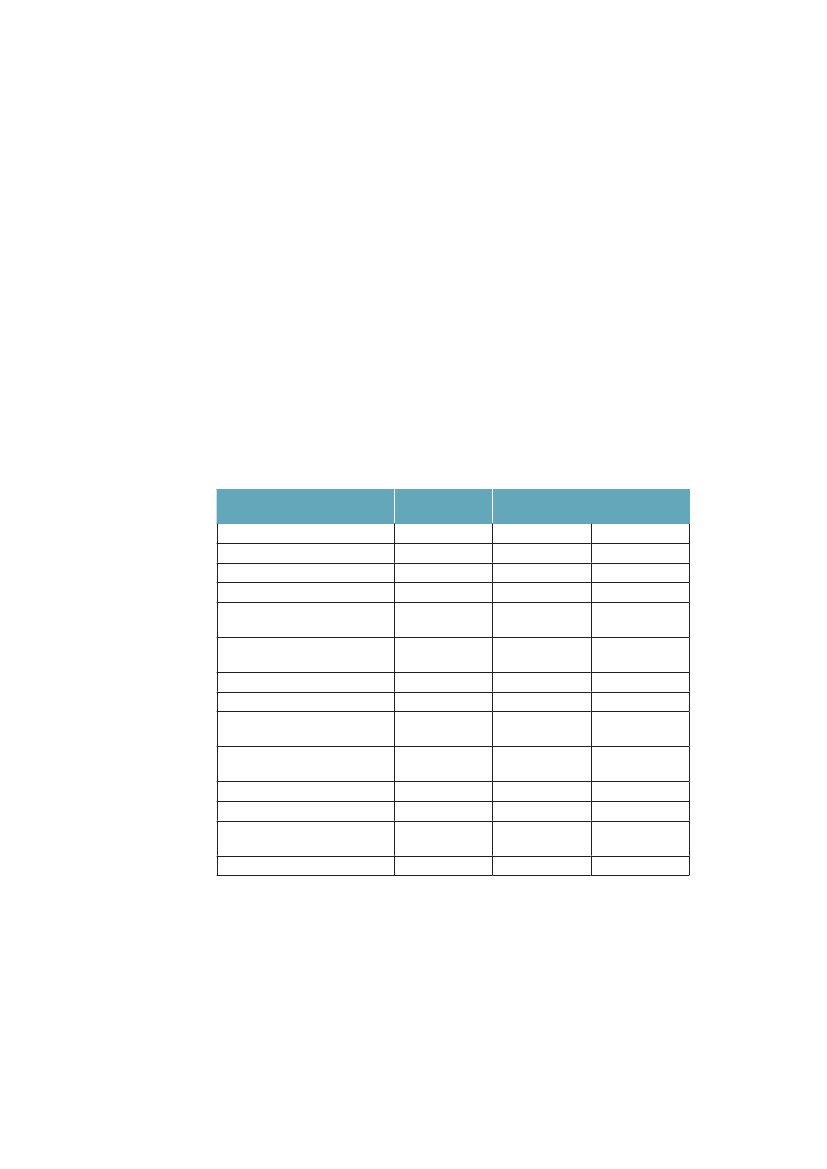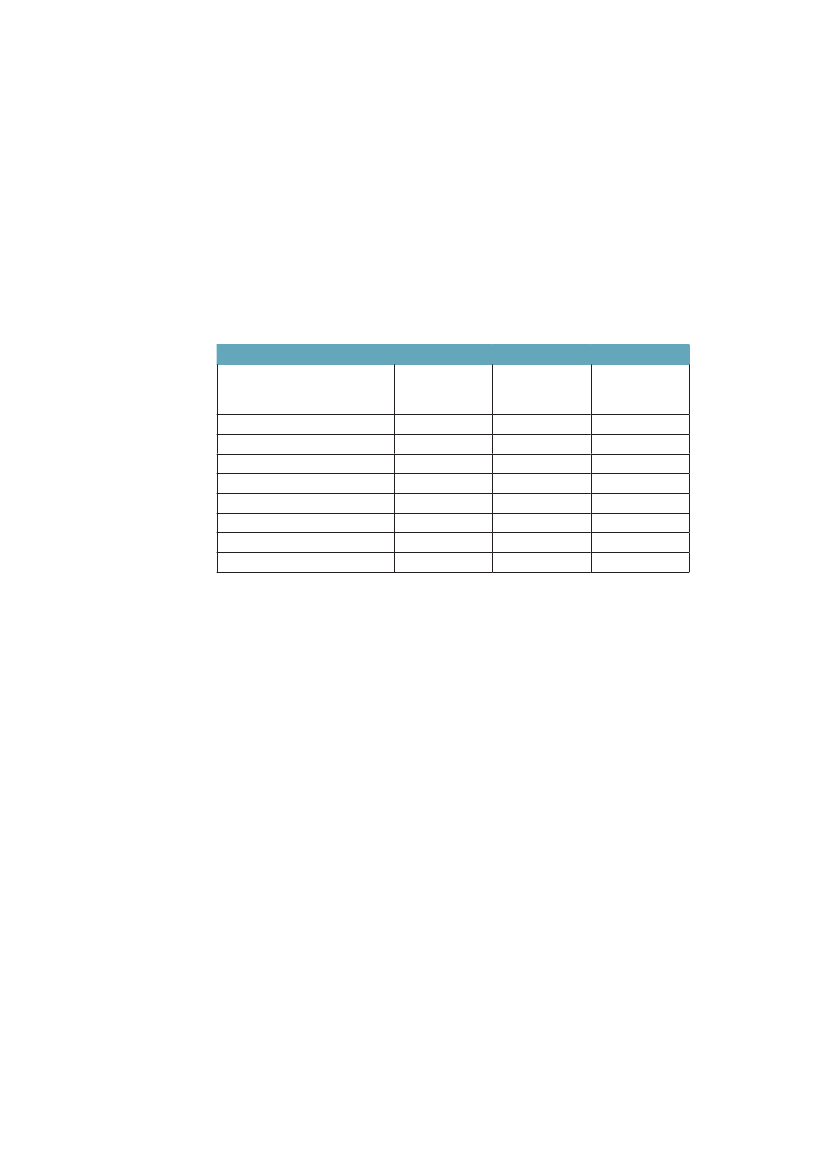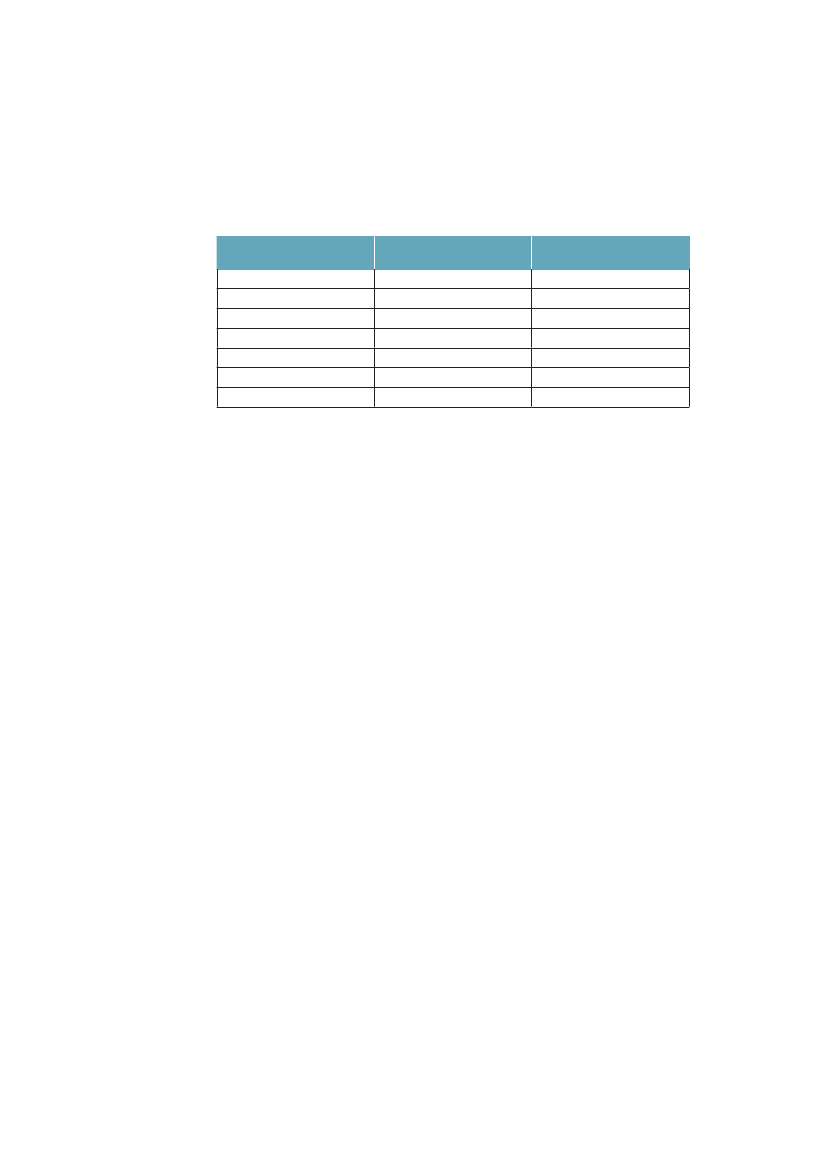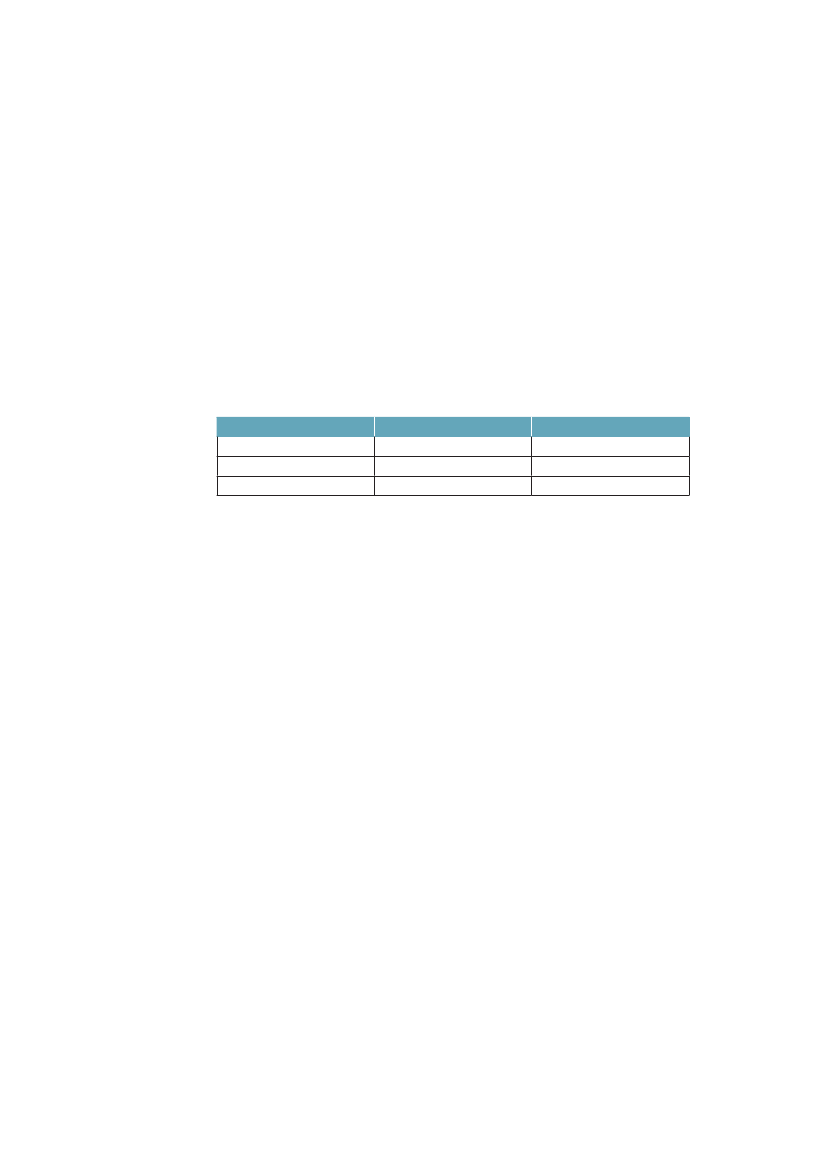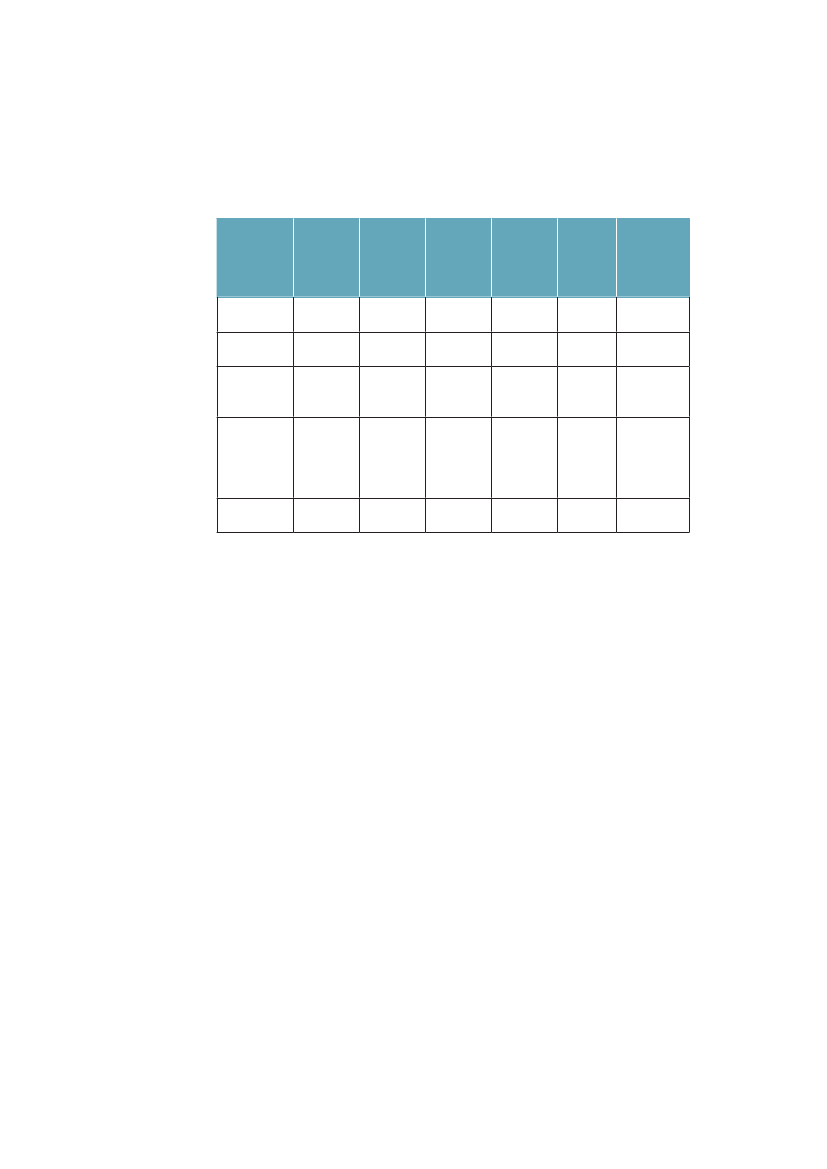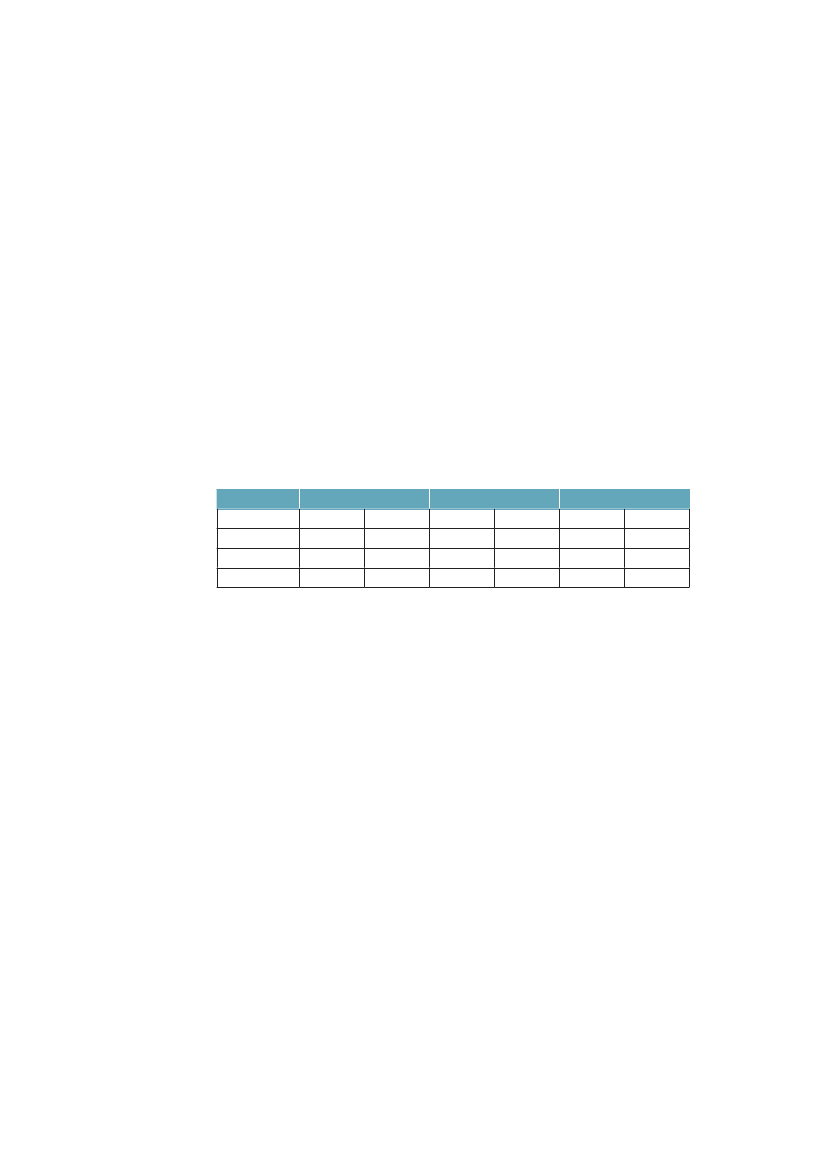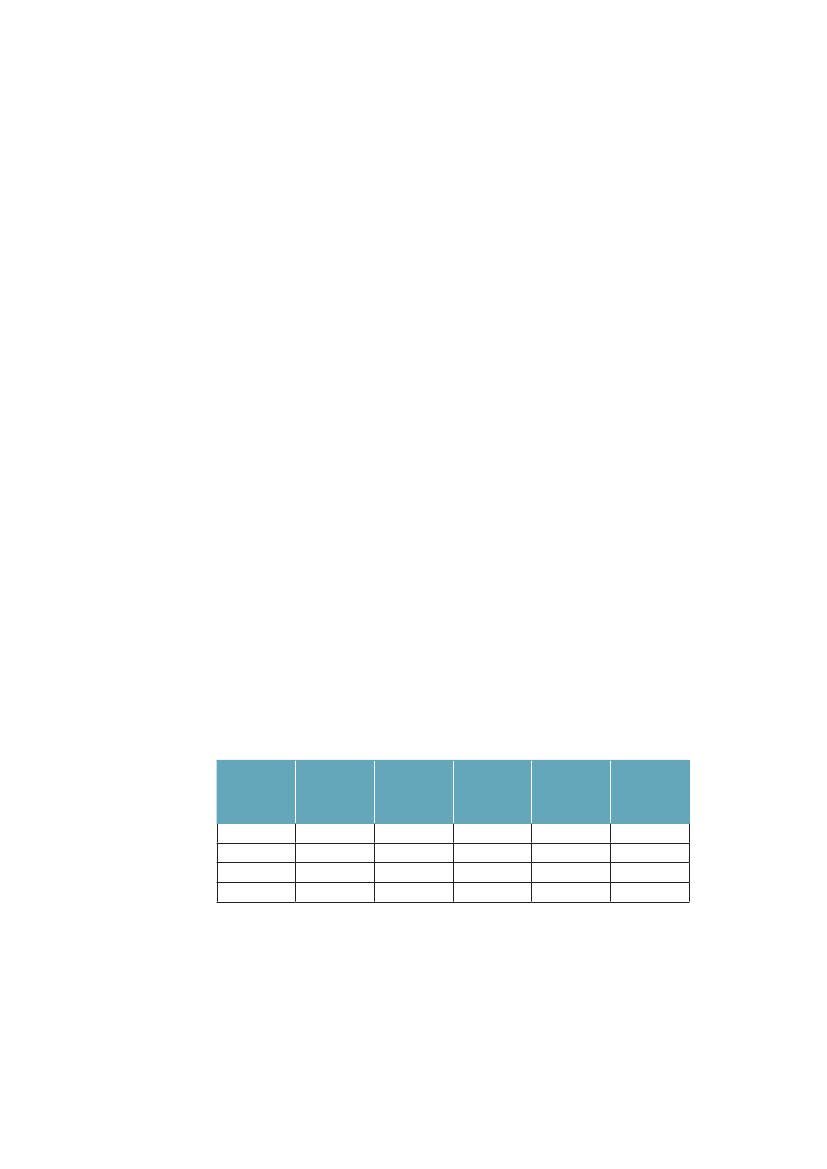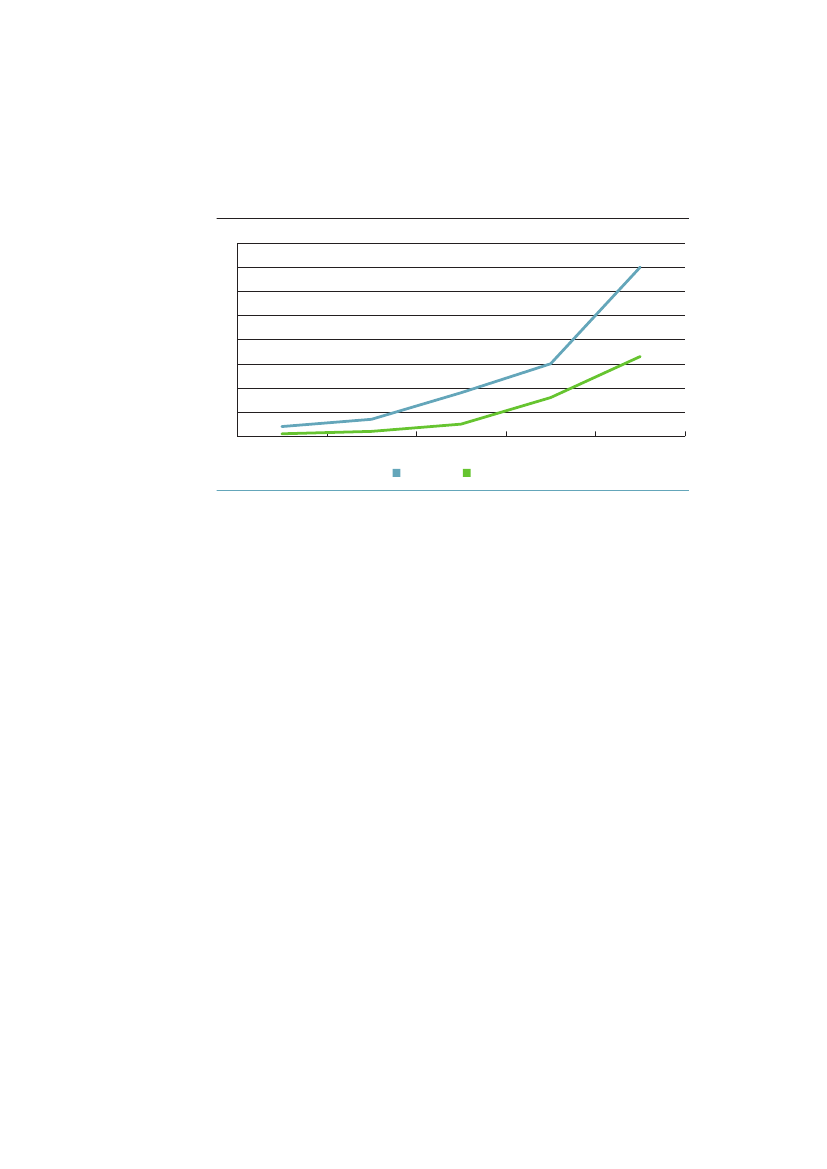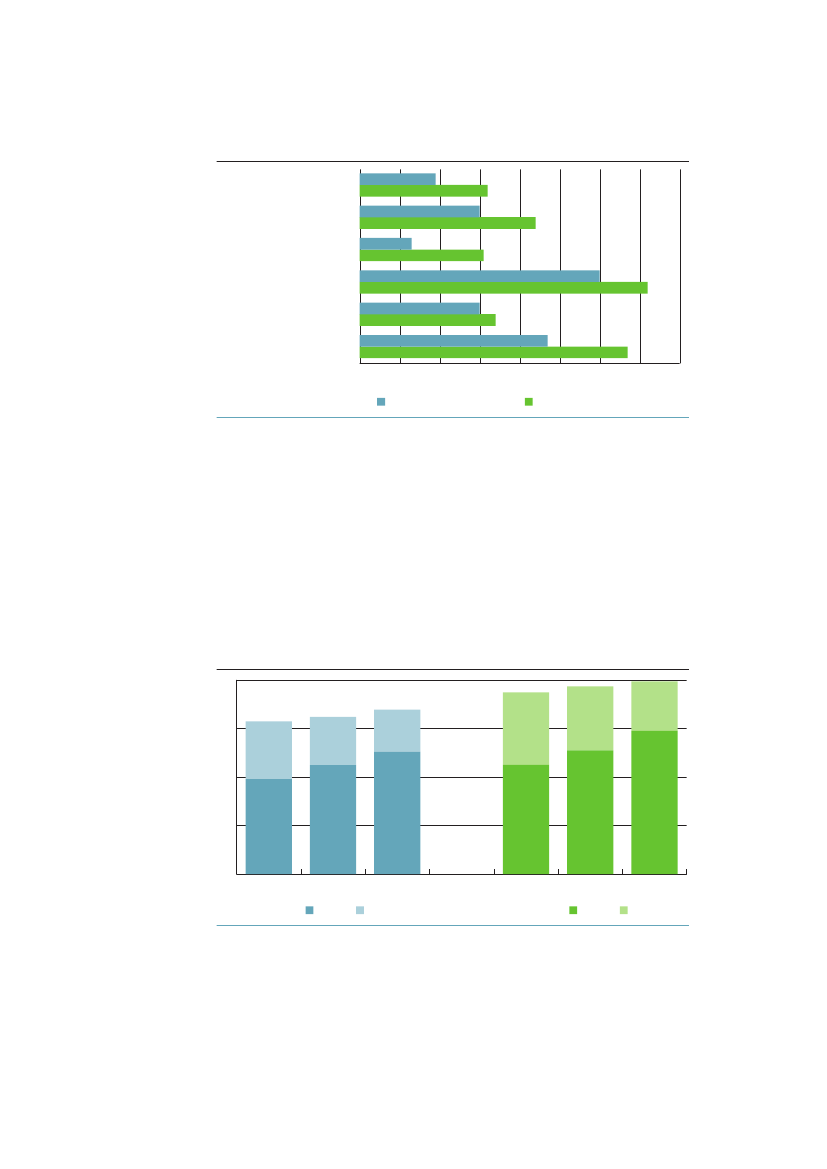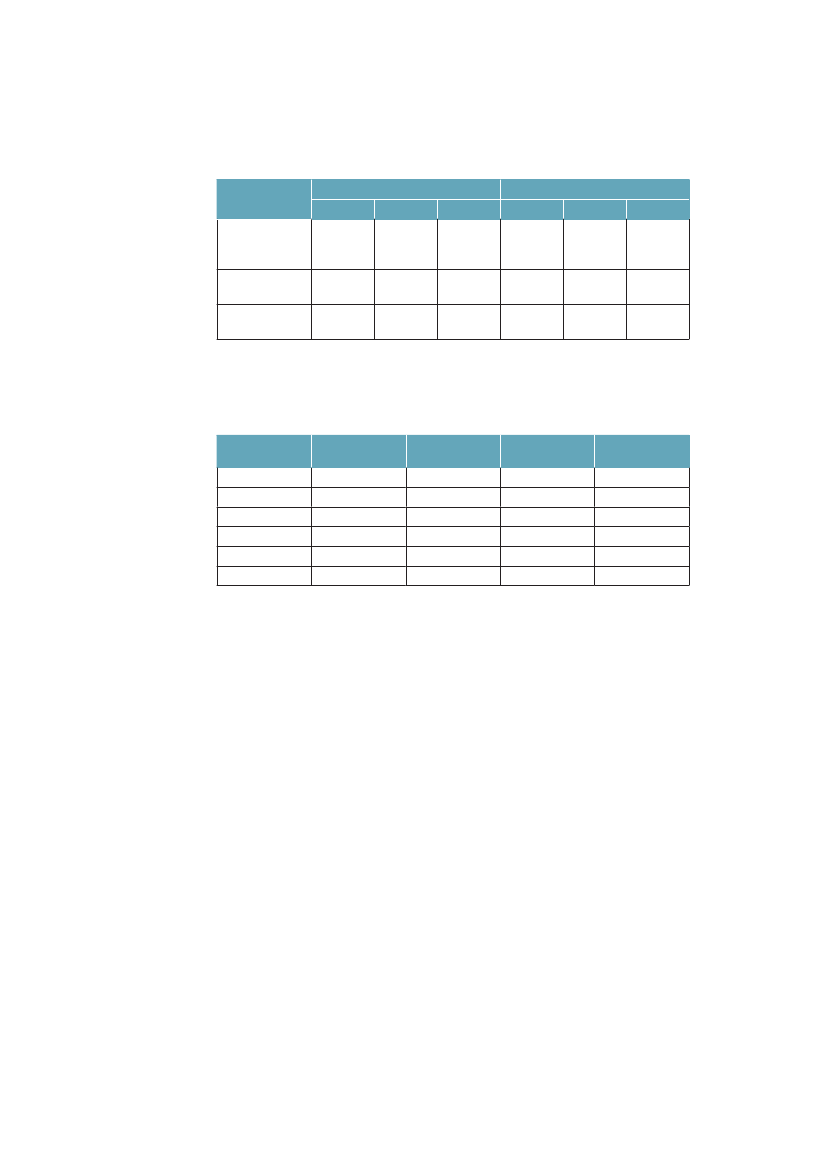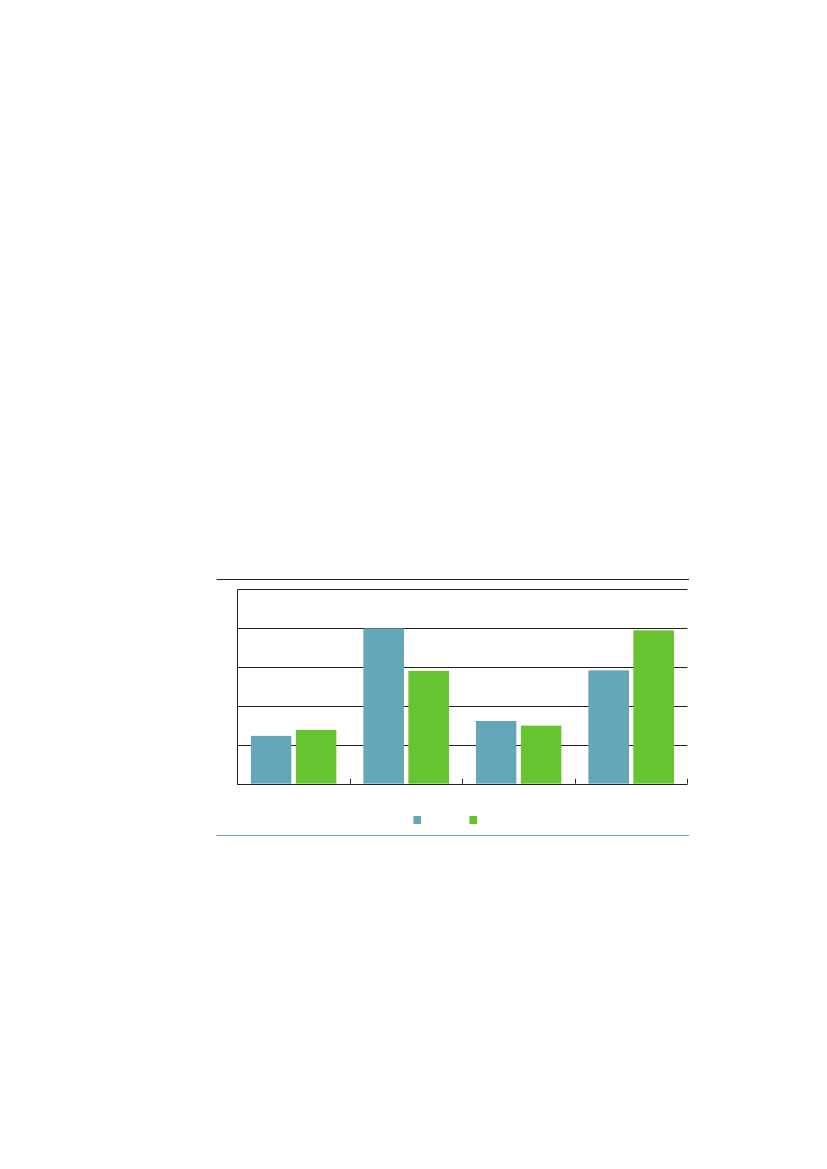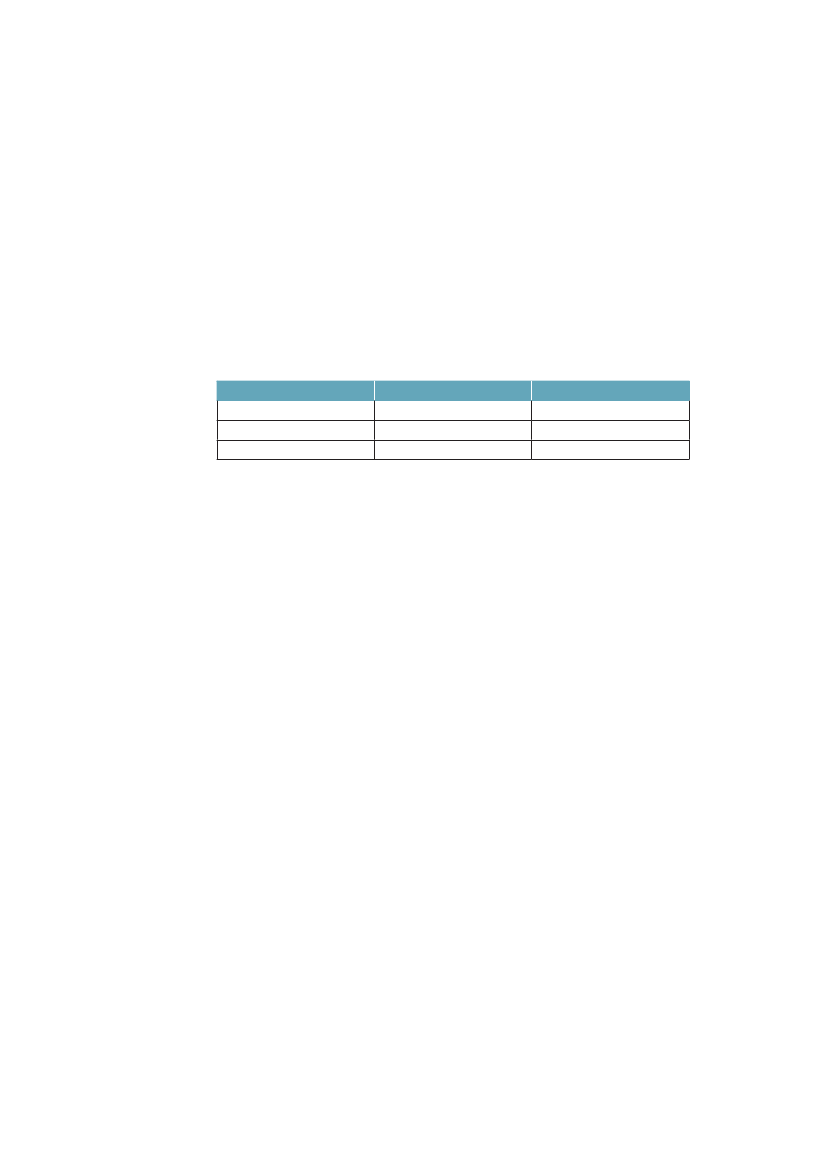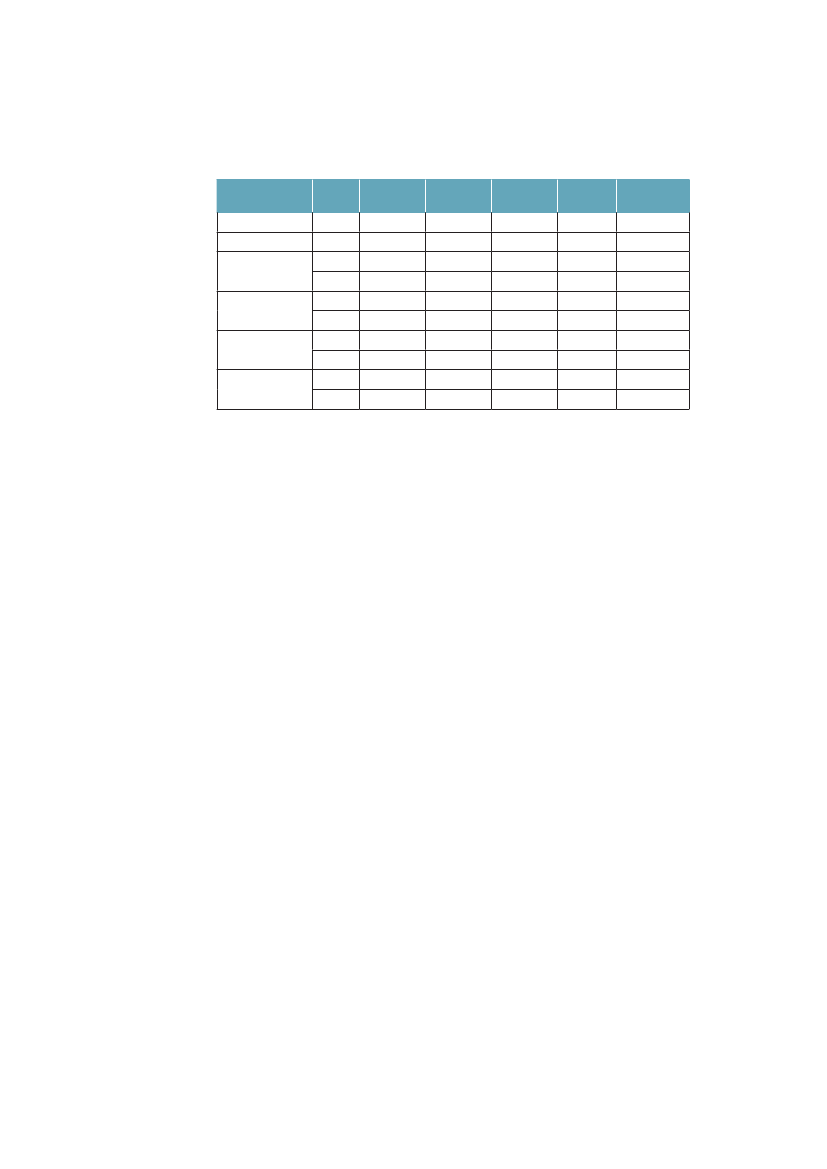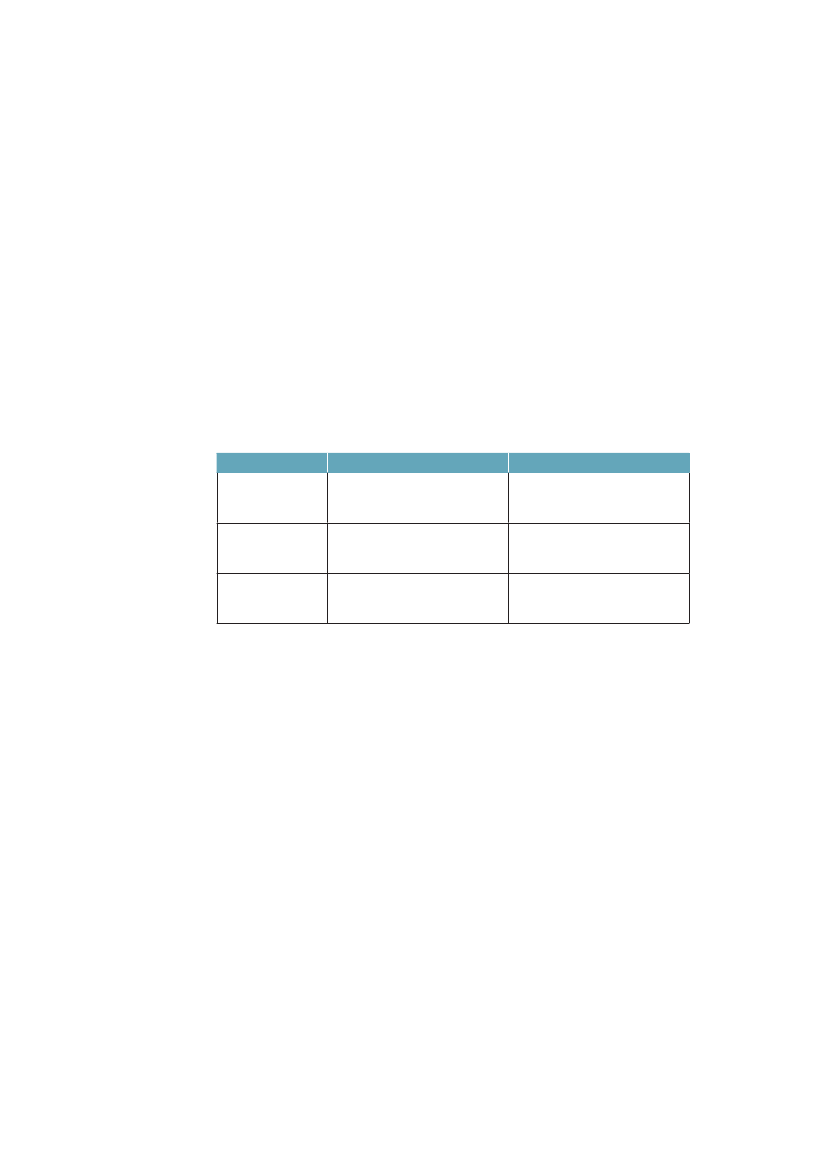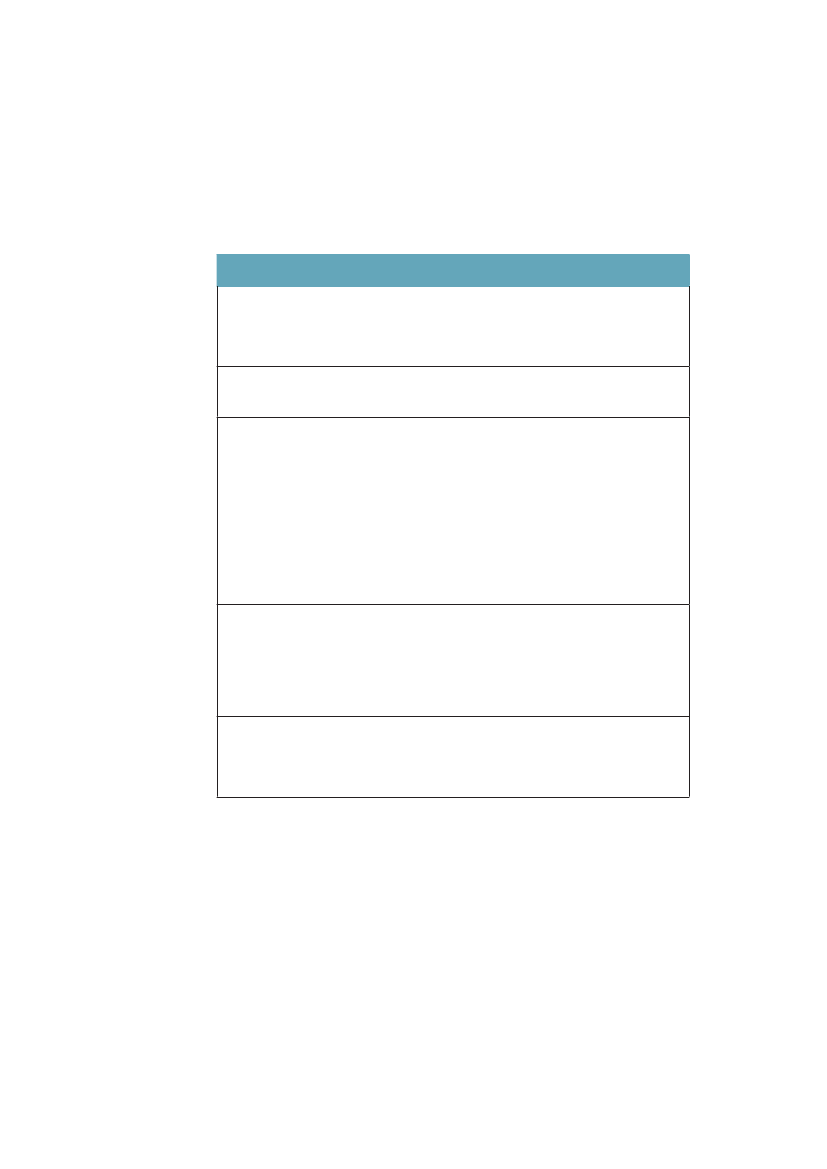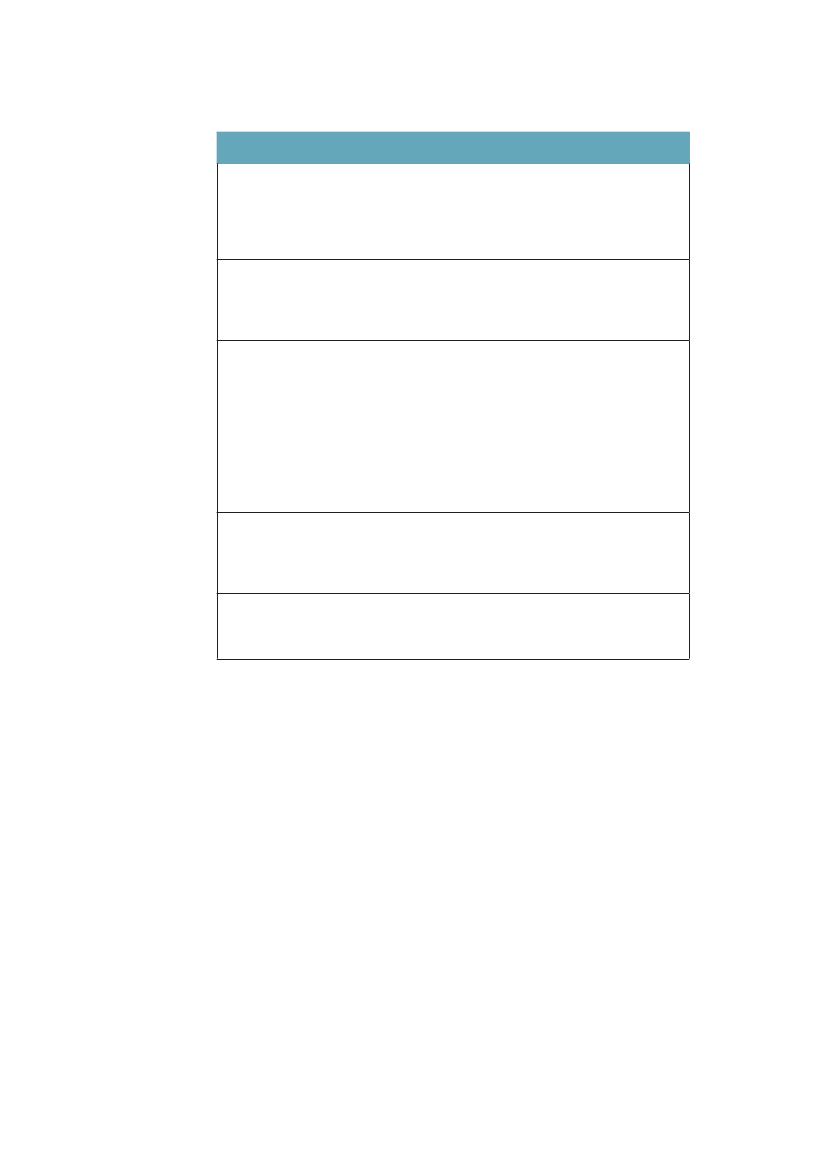Sundhedsudvalget 2010-11 (1. samling)
SUU Alm.del Bilag 305
Offentligt
kø b e n h av n s u n i v e r s i t e t
Ulighed i sUndhed– Årsager og indsatser
2011
Ulighed i Sundhed – årsager og indsatserUdgiver:SundhedsstyrelsenIslands Brygge 672300 København SUrl: http://www.sst.dkUdarbejdet for Sundhedsstyrelsen af:Finn diderichsen, Ingelise andersen og Celie ManuelBidragsydere og ekspertgruppe:anne-Marie nybo-andersen, professor, Københavns Universitetelsa Bach, forskningschef, det nationale Forskningscenter for arbejdsmiljøMikkel Baadsgaard, forskningschef, arbejderbevægelsens erhvervsrådhenrik Brønnum-hansen, forskningschef, Statens Institut for Folkesundhed, SyddanskUniversitetFinn Kenneth hansen, forskningschef, Center for alternativ SamfundsanalyseBernard Jeune, lektor, Syddansk UniversitetTorben Jørgensen, professor, overlæge, Københavns UniversitetJes Søgaard, professor, direktør, dansk Sundhedsinstitut.Redaktion:line raahauge hvass, anna Paldam Folker og niels Sandø Sundhedsstyrelsen, Sunde rammerEmneord:Social ulighed i sundhed; Kommunal sundhedsplanlægning; evidens og Metode; regioner ogForebyggelse; Tobak; Fysisk aktivitet; alkohol; ernæring; Stress og Mental Sundhed; Miljø oghelbred; Børnesundhed; graviditet; Ældresundhed; Sundhed på arbejdspladsen;Kategori:Faglig rådgivningVersion:1.0Versionsdato:17. maj 2011� Sundhedsstyrelsen 2011. Publikationen kan frit refereres med tydelig kildeangivelseOplag:1000Grafisk tilrettelæggelse og tryk:rosendahls-Schultz grafiskPublikationen citeres såledesdiderichsen, F, andersen I, Manuel C. Ulighed i sundhed – årsager og indsatser. København:Sundhedsstyrelsen 2011.Publikationen kan frit refereres med tydelig kildeangivelse.Publikationen kan bestilles hos (pris: 0,- kr. - dog ekspeditionsgebyr):Sundhedsstyrelsens publikationer, rosendahls-Schultz distributionMail: [email protected]Telefon 70 26 26 36ISBn: (trykt) 978-87-7104-196-8ISBn: (elektronisk) 978-87-7104-195-8
IndholdsfortegnelseForord Hvorfor denne rapport? Sammenfatning Læsevejledning 1. Introduktion og baggrund 1.1 Ulighed i sundhed – hverken nyt eller dansk 1.2 Det danske udgangspunkt 1.3 Makroøkonomi og folkesundhed 1.4 Social ulighed i et livsløbsperspektiv 2. Ulighed i sundhed – etik og mekanismer 2.1 Solidaritet og universalitet 2.2 Ulighed i hvad? 2.3 Ulighed mellem hvem? 2.4 Determinanter for ulighed i sundhed – en model 3. Social ulighed i sundhed – omfang og udvikling 3.1 At måle ulighed i sundhed 3.2 Omfang af og udvikling i sundhedsforskellene 3.2.1 Spædbarnsdødelighed og fødselsvægt 3.2.2 Dødelighed 3.2.3 Forventede leveår med godt og dårligt helbred 3.2.4 Ulighed i sygdomskonsekvenser 3.2.5 De socialt udsattes helbred 3.2.6 Indvandreres helbred 3.3 vilke sygdomme skaber den sociale ulighed i sygdoms yrde? Hb4. Ulighedens determinanter I. Tidlige determinanter som påvirker social position og helbred 4.1 Børns tidlige udvikling 4.1.1 Effekter af den tidlige udvikling på helbred 4.1.2 Effekt på senere social position 4.1.3 Determinanter for børns tidlige udvikling 4.1.4 Effektive indsatser 4.2 Uafsluttet skolegang 4.2.1 ffekter af uafsluttet ungdomsuddannelse på senere social E position og helbred 4.2.2 Årsager til unges uafsluttede ungdomsuddannelse 4.2.3 Effektive indsatser 4.3 Socialt nærmiljø – segregering/ghettoisering 4.3.1 Effekter af lokalområde på senere social position og helbred 4.3.2 Årsager til segregering/ghettoisering 4.3.3 Effektive indsatser II. eterminanter som er påvirket af social position D4.4 Indkomst og fattigdom 4.4.1 Helbredseffekter af indkomst 4.4.2 Årsager til indkomstulighed og fattigdom 4.4.3 Effektive indsatser 4.5 Langvarig arbejdsløshed 4.5.1 Helbredseffekter af langvarig arbejdsløshed 4.5.2 Årsager til langvarig arbejdsløshed 4.5.3 Effektive indsatser 4.6 Social udsathed som årsag til og konsekvens af sygdom 4.6.1 Sammenhængen mellem social udsathed og helbred 3571011121417181920232426293031313133343535373943434345454851515357606162646666667072747476767979
Ulighed i sundhed – Årsager og Indsatser
1
4.6.2 Årsager til social udsathed 4.6.3 Effektive indsatser 4.7 Fysiske miljøfaktorer 4.7.1 Helbredseffekter af fysiske miljøfaktorer 4.7.2 Årsager til miljøfaktorerne 4.7.3 Effektive indsatser 4.8 Arbejdsmiljø – ergonomisk og psykosocialt 4.8.1 Helbredseffekter af arbejdsmiljø 4.8.2 Årsager til arbejdsmiljøets udvikling 4.8.3 Effektive indsatser 4.9 Sundhedsadfærd 4.9.1 elbredseffekter af tobak, alkohol, usund kost og fysisk inaktivitet H4.9.2 Sundhedsadfærdens årsager 4.9.3 Effektive indsatser 4.10 Tidligt tab af funktionsevne 4.10.1 Helbredseffekter af tidligt tab af funktionsevne 4.10.2 Årsager til tidligt tab af funktionsevne 4.10.3 Effektive indsatser III. eterminanter som påvirker sygdomskonsekvenser D4.11 Sundhedsvæsnets rolle 4.11.1 Ulighed i sygdomskonsekvenser 4.11.2 Ulighed i brug af sundhedsydelser 4.11.3 Årsager til ulighed i brug af sundhedsydelser 4.11.4 Effektive indsatser mod ulighed i sundhedsvæsenet 4.12 Det ekskluderende arbejdsmarked 4.12.1 Helbred og beskæftigelse 4.12.2 Årsager til ulighed i beskæftigelse blandt syge 4.12.3 Effektive indsatser 5. Tværsektorielt samarbejde for mindsket ulighed i sundhed 5.1 Hvorfor er det så svært: Den engelske erfaring 5.2 Prioritering af determinanter 5.3 Indsatser mod ulighed i sundhed – et livsløbsperspektiv 5.4 Mål og strategier 5.5 Implementering APPENDIX A APPENDIX B Referenceliste
818185858688909094949898100103107108109110113113113116119124126126127130133135136138140142143156160
2
Ulighed i sundhed – Årsager og Indsatser
ForordAlle lande i verden har store og ofte stigende sociale forskelle i befolkningerneshelbredstilstand. Det fik i 2005 WHO til at nedsætte kommissionenCommission on Social Determinants of Healthmed professor Michael Marmotsom formand. Det mundede ud i en rapport, som førte til, at WHO i maj 2009vedtog resolutionen:Reducing health inequities through action on the social deter·minants of health.Resolutionen opfordrer medlemslandene til at gennemførenationale analyser af årsager til og indsatser mod social ulighed i sundhed. Pådenne baggrund gav Sundhedsstyrelsen i januar 2010 Professor FinnDiderichsen, Institut for Folkesundhedsvidenskab ved Købehavns Universitetden opgave at lede en sådan analyse for Danmarks vedkommende.Den foreliggende rapport er resultatet af dette arbejde. Rapporten beskriver enrække sociale determinanters betydning for sundhed og sygelighed i en danskkontekst. Disse determinanter omfatter også andre sektorer end sundhedssekto-ren. Ikke desto mindre har de en central betydning for befolknings sundhed,levetid og sociale ulighed i sundhed. I alt er der på baggrund af blandt andetWHO’s kommissionsarbejde udvalgt 12 determinanter, som har betydning forsundhed og konsekvenser af sygdom, og er socialt skævt fordelt.Med rapporten er der taget et væsentligt skridt i retning af at blive klogere på,hvilke muligheder der er for at kunne arbejde aktivt med at mindske den socialeulighed i sundhed i Danmark. Rapporten peger på en række indsatsområder, ogdet fremgår, at en reduktion af den sociale ulighed i sundhed ikke kan løses afsundhedssektoren alene. Det er et komplekst arbejde, som forudsætter indsatserfra såvel forskellige sektorer (uddannelse, social, sundhed, beskæftigelse) som for-skellige administrative niveauer (kommuner, regioner, stat samt civilsamfund).Der er altså mange tilgange og fagligheder i spil, og rapporten vil forhåbentligudgøre et vigtigt fundament for tilrettelæggelsen og prioriteringen af fremtidigeindsatser. Ud fra et sundhedsfagligt perspektiv peges der på, hvad det er muligt atgøre, men der kan være andre løsninger og prioriteringer, som vægter tungere.Sundhedsstyrelsen vil på baggrund af rapporten tage initiativ til at indgå i dialogmed myndigheder på de øvrige politiske områder, der er behandlet i denne rap-port. Sundhedsstyrelsen vil desuden udarbejde et opfølgende materiale, hvisindhold og fokus er målrettet kommuner og regioner.Rapporten er et samarbejdsprojekt mellem Sundhedsstyrelsen og Institut forFolkesundhedsvidenskab, Københavns Universitet. Projektet er støttet økono-misk af Trygfonden. Følgende eksperter takkes for deres store bidrag til rappor-ten: Anne-Marie Nybo Andersen, Elsa Bach, Mikkel Baadsgaard, HenrikBrønnum-Hansen, Finn Kenneth Hansen, Bernard Jeune, Torben Jørgensen ogJes Søgaard. Derudover takkes medlem af den globale kommission, professorDenny Vågerö, CHESS i Stockholm for kommentarer til en tidligere version,
Ulighed i sundhed – Årsager og Indsatser
3
samt Allan Krasnik, Ulla Christensen og andre forskere ekspertgruppen harmodtaget værdifulde kommentarer af.Maj 2011
Else Smith, DirektørSundhedsstyrelsen
Mette Madsen, InstitutlederInstitut for Folkesundhedsvidenskab,Københavns Universitet
4
Ulighed i sundhed – Årsager og Indsatser
Hvorfor denne rapport?Den sociale ulighed i sundhed er et vigtigt emne for sundhedsmyndigheder ogsundhedsvæsen at forholde sig til. Social ulighed i dødelighed har en relativ storindflydelse på middellevetiden, og politisk er der formuleret et ønske om at øgedanskernes middellevetid. Derudover kan en reduktion af den sociale ulighed isundhed også medføre, at en større andel af borgerne kan indgå i arbejdsstyrken,ligesom udgifter til såvel sundheds- som beskæftigelses- og socialområdet kanfastholdes eller måske reduceres.Som det vil fremgå af denne rapport, er der mange måder at anskue og angribeulighed i sundhed på og mange måder at forsøge at påvirke udviklingen. Inter-nationalt gælder det, at lande med lav økonomisk ulighed har lav gennemsnitligdødelighed. Danmark er dog en undtagelse fra denne tendens. Vi har lav økono-misk ulighed, men relativ høj dødelighed. Dødeligheden er ikke bare høj, der erogså en markant ulighed i dødelighed. En ulighed der næsten er fordoblet iDanmark i løbet af de sidste 20 år.Dette paradoks har været medvirkende til, at Sundhedsstyrelsen og KøbenhavnsUniversitet har gennemført dette udredningsarbejde for at komme tættere på,hvad der i Danmark kan gøres for at mindske ulighed i sundhed. Den enkeltessundhed er ikke kun et spørgsmål om biologisk arv og valg af levevis. Alle sekto-rer i samfundet – offentlige såvel som private, har betydning for borgernes sund-hed. Uddannelse, sociale forhold, arbejdsmarkedstilknytning, boligforhold ogmiljø samt arbejdsmiljø spiller en rolle for den enkeltes sundhed – i særdeleshednår det handler om ulighed i sundhed. Ulighed i sundhed er et resultat af kom-plekse forhold, og det faktum at kortuddannede statistisk set lever kortere endmennesker med lang uddannelse skyldes ikke én men samspil af mange faktorer.Sundhedsstyrelsen har igennem en række initiativer søgt at sætte fokus på socialulighed i sundhed, blandt andet ved at udgive flere undersøgelser om sundheds-tilstanden blandt borgere uden for arbejdsmarkedet. Sundhedsstyrelsen har ogsåudviklet en række materialer og metoder til brug for kommunerne til at integre-re sundhedsfremmeindsatser i de sociale botilbuds indsatser, jobcentrenes arbej-de og de sociale væresteders arbejde. I 2006 udkomRisikofaktorer og Folkesund·hed i Danmarkudarbejdet for Sundhedsstyrelsen af Statens Institut for Folke-sundhed. Rapporten gav for første gang en samlet beskrivelse og analyse af risi-kofaktorernes betydning for folkesundheden i Danmark, og indeholdt enkelteafsnit om ulighed i sundhed.Sundhedsstyrelsen har således hidtil fokuseret på deskriptive analyser af densociale ulighed i sundhed, samt på udvikling af tværsektorielle indsatser, der kanvirke kompenserende uden dog at adressere de grundlæggende faktorer, der harbetydning forudviklingenaf den sociale ulighed i sundhed. Når det ikke harværet adresseret hidtil, skyldes det blandt andet, at vidensgrundlaget ikke harværet til stede. Det er dette, som denne rapport skal bidrage til at opbygge.Rapporten rækker langt udover sundhedssektoren og beskriver, hvordan fleresektorer og fagområder har centrale roller at spille, hvis den sociale ulighed isundhed skal reduceres. En samlet indsats for at reducere den sociale ulighedforudsætter således et tæt samarbejde mellem sektorerne, politisk og ledelses-
Ulighed i sundhed – Årsager og Indsatser
5
mæssig prioritering, samt at hver enkelt sektor og fagområde påtager sig ansvaretfor at sikre implementeringen af de vedtagne indsatser.
MetodeDa rapporten spænder vidt, har det været nødvendigt at få en række eksperter tilat yde bidrag inden for deres fagområder.Professor Finn Diderichsen udpegede en arbejdsgruppe bestående af:Professor Anne-Marie Nybo Andersen, Københavns UniversitetForskningschef Elsa Bach, Det Nationale Forskningscenter for ArbejdsmiljøForskningschef, Mikkel Baadsgaard, Arbejderbevægelsens ErhvervsrådForskningschef Henrik Brønnum-Hansen, Statens Institut for Folkesundhed,Syddansk UniversitetForskningschef Finn Kenneth Hansen, Center for Alternativ SamfundsanalyseLektor Bernard Jeune, Syddansk UniversitetProfessor, overlæge, Torben Jørgensen, Københavns UniversitetProfessor, direktør, Jes Søgaard, Dansk Sundhedsinstitut.Arbejdsgruppen blev sammensat for bedst muligt at dække en række relevantekompetencer og politikområder. Et sekretariat ved Institut for Folkesundheds-videnskab, KU blev etableret med lektor Ingelise Andersen, cand.scient.san.publ.Celie Manuel og Finn Diderichsen. Arbejdsgruppen har holdt fem møder ogundervejs leveret talrige bidrag i form af data, referencer og tekster, som er blevetindarbejdet i den samlede rapport. Medlemmer i arbejdsgruppen har ved behovkonsulteret medarbejdere ved deres respektive institutioner.En styregruppe har været nedsat med chef for Sundhedsstyrelsens Center forForebyggelse, Else Smith (og fra september 2010 Annemarie Knigge), institutle-der for Institut for Folkesundhedsvidenskab Mette Madsen, samt direktøren forStatens Institut for Folkesundhed, Morten Grønbæk. Derudover har der væreten projektgruppe i Sundhedsstyrelsen bestående af Line Raahauge Hvass, AnnaPaldam Folker og Niels Sandø.Arbejdet med rapporten er hovedsageligt et reviewarbejde af eksisterende inter-nationale publikationer på området, med særligt hensyn til tilgængelige danskestudier og relevansen i en dansk kontekst. Det engelske reviewFair Society –Healthy Lives(2010) og det norskeNasjonal strategi for å utjevne sosiale helsefor·skjeller(2007) har været vigtige kilder til inspiration. Desuden er der gjort en delsekundærbearbejdninger af eksisterende register og surveydata.
6
Ulighed i sundhed – Årsager og Indsatser
SammenfatningDanmark har ligesom mange andre lande flere sundhedspolitiske mål: længeremiddellevetid med færre syge år, og reduceret social ulighed i sundhed. Dan-mark har dog i særlig grad været udfordret på begge mål. Udviklingen i middel-levetiden var 1970-95 meget svagere i Danmark end i andre OECD-lande,mens uligheden i dødelighed samtidig er vokset gradvis siden 1970erne. Det eren stor udfordring, at Danmark trods relativ lav økonomisk ulighed, og et ligeog let tilgængeligt sundhedsvæsen, alligevel har haft en voksende ulighed i døde-lighed i forhold til andre Vesteuropæiske lande. Mens det længe har stået klart,at årsagen til den svage middellevetidsudvikling var, at Danmark ikke i sammegrad som andre lande har implementeret de strukturelle forebyggende tiltag påtobaks- og alkoholområdet, har der været større usikkerhed om, hvordan mankan bryde udviklingen af ulighed i sundhed i Danmark og det øvrige Europa.Der har derfor i de senere år, både i England, Sverige og Norge, været taget ini-tiativer for at udrede årsager til, og mulige indsatser mod, ulighed i sundhed.Mest aktuelt for det foreliggende arbejde har været det review, som WHO’sCommission on Social Determinants of Health udførte. Med denne rapport erder nu i en dansk kontekst gennemført en analyse for at pege på den viden, somfindes; dels om årsagerne til ulighed i sundhed, dels om mulige indsatser, somkan forventes at have effekt på den.Social ulighed i sundhed vil altid findes og handler om, at der er en systematiskassociation mellem menneskers sociale position i samfundet og deres helbred.Denne association findes for både kvinder og mænd i alle aldre. De fleste af destore folkesygdomme forekommer oftere hos personer med kortere uddannelser,og som regel er konsekvenserne i form af dødelighed, nedsat funktion ogarbejdsevne desuden alvorligere hos denne gruppe af disse sygdomme. For per-soner med sindslidelser eller misbrugsproblemer kan de sociale konsekvenser afsygdom blive så alvorlige, at vi taler om social udsathed. Beregnes den socialeulighed i sygdomsbyrde, som forskellen mellem uddannelsesgrupper i leveår tabtved for tidlig død og langvarig alvorlig sygdom, er kronisk obstruktiv lungesyg-dom, hjertesygdom, demens, lungekræft og depression tilsammen de sygdom-me, der står for 2/3 af uligheden i Danmark.Da ulighed i sundhed ikke er isoleret inden for sundhedspolitikkens ressortom-råde, er det nødvendigt at pege på de andre sektorers potentialer for at reduceresocial ulighed i sundhed. En koordineret og tværgående politik for reduktion afden sociale ulighed i sundhed (jf. EU’s Health In All Policies) kan skærpe bådelegitimitet og effektivitet i alle de involverede politikområder og skabe en for-bedret folkesundhed for alle, både som mål i sig selv og som middel til samfun-dets økonomiske udvikling.Som årsager til ulighed i sundhed er defineret tre typer af determinanter, somgriber ind på hvert sit sted i de mekanismer, som skaber ulighed i sundhed. Forhver type har forfatterne valgt et variende antal determinanter. Samlet bliver dettil 12 determinanter:
Ulighed i sundhed – Årsager og Indsatser
7
i.
Tidlige determinanter som påvirker social position og helbred1. Børns tidlige udvikling – kognitiv, emotionel, social2. Skolegang – uafsluttet skolegang3. Segregering og socialt nærmiljø
ii. Sygdomsårsager som påvirkes af social position:4.5.6.7.8.9.10.Indkomst – fattigdomLangvarig arbejdsløshedSocial udsathedFysisk miljø – partikler og ulykkerArbejdsmiljø – ergonomisk og psykosocialSundhedsadfærdTidlig nedsættelse af funktionsevne
iii. Determinanter som påvirker sygdomskonsekvenser11. Sundhedsvæsenets rolle12. Det ekskluderende arbejdsmarked
For hver af disse 12 determinanter er der kort redegjort for den viden, der findesom deres effekt på sygdomme og skader og for de baggrundsforhold, som påvir-ker udvikling og fordeling af determinanten. Under hver determinant er derforeslået et vist antal indsatser, som kan forventes at forandre determinantensforekomst og sociale fordeling. Sammenfattet i et livsforløb, fås følgende oversigtover indsatser til reduktion af social ulighed i sundhed:��
0-8�år:Allerede under graviditeten grundlægges vigtige funktioner og denscreening for adfærdsmæssige, fysiske og sociale risikofaktorer, som jorde-mødrene har mulighed for, er af stor betydning for barnets og senere voksnessundhed. At hjælpe med at sikre spædbarnets tætte emotionelle kontakt medforældrene, allerede i den tidlige fase i overgangen fra barsel til hjemmet ogde første 18 måneder, kan gøres ved det aktive opsøgende og støttende arbej-de som sundhedsplejerskerne udfører. At sikre gode materielle og sociale vil-kår for barnet handler om at minimere børnefattigdom og at have tilbud omforældregrupper. De forebyggende børneundersøgelser bør have særlig fokuspå at nå de børn, som er bagud i deres sproglige, emotionelle og socialeudvikling. En fokuseret indsats i førskole og de første skoleår for at få allebørn til at kunne læse har vist sig at have stor betydning for, hvordan de kla-rer sig senere i livet, i skolen og på arbejdsmarkedet.9-18�år:I skoleårene er der mulighed for at reducere ulighed i sundhed vedat fokusere på støtte af de udsatte og sårbare børn, og ved at skabe en skolesom er aktivt motiverende, også for de som ikke motiveres så stærkt for sko-legang hjemmefra. Kan man give børnene en følelse af at lykkes med de mål,de sætter sig, og at de oplever sejre i hverdagen, kan man udvikle deres selv-tillid og handlekompetence. Dermed fremmer man, at de er motiverede forat klare sig helt frem til og med en ungdomsuddannelse. Samtidig forebyggerman, at de giver sig ud i en usund adfærd i forhold til tobak, alkohol, stoffer,fysisk inaktivitet mm. Rummelighed i ungdomsuddannelserne, også for demsom har svært ved at finde sig til rette, og god adgang til praktikpladser er afbetydning. Det er i denne aldersgruppe, at afhængighedsskabende kontaktmed tobak, alkohol og stoffer etableres, og hvor de normskabende strukturel-le virkemidler har særlig stor effekt. Det er også i skolen, at indsatser der sti-
��
8
Ulighed i sundhed – Årsager og Indsatser
mulerer til fysisk aktivitet er vigtige. At holde ungdomsarbejdsløshedenmeget lav er vigtigt.��
19-44�år:�Detteer en periode i livet, hvor meget skal nås: etablering afarbejdsliv, familie, børn og bolig. I denne aldersgruppe er forekomsten aftræthed og søvnbesvær stigende og kombinationen mellem krav i arbejdsliv,familieliv og økonomi kan skabe et højt stressniveau i alle socialgrupper.Stigningen i de psykiske symptomer er dog mest udtalt hos dem med kortuddannelse. At skabe et arbejdsliv med fleksible fysiske og psykiske arbejds-krav, trivsel, udviklingsmuligheder og indflydelse over, og støtte til, hvordanman lever op til kravene er vigtigt. Det er en aldersgruppe, hvor det givermening at kombinere indsatser for forbedret arbejdsmiljø og bedre sund-hedsadfærd. Det er også i denne aldersgruppe, hvor den økonomiske stresskan være udtalt, og hvor indsatser som holder fattigdom nede er vigtige.Mange i denne aldersgruppe rammes af psykiske lidelser, hvor vejen tilbagetil arbejde kan være lang og besværlig. At sikre en effektiv behandling af denpsykiske lidelse og koordineret indsats mellem jobcentre, arbejdsplads ogbehandlere er afgørende. For de personer, hvor langvarige psykiske handikapeller misbrug har givet svære sociale konsekvenser, bliver støtte til at finde etsocialt liv, med lidt beskæftigelse, rimelig økonomi, egen bolig og behandlingaf både psykiske og somatiske lidelser af stor vægt for sundheden.45-74�år:�Idenne aldersgruppe kan de, som har haft et tungt fysisk arbejde,begynde at mærke det og behovet for et arbejdsmarked der udviser fleksibili-tet i arbejdskraven bliver større, for at de med nedsat arbejdsevne kan fort-sætte i arbejdsstyrken. Fysisk aktivitet og kostvaner med mindre fedt og saltog mere frugt og grønt bliver ekstra vigtige. En del risikofaktorer og tegn påtidlig sygdom som forhøjet blodtryk, blodfedtforstyrrelser, overvægt og dia-betes og visse kræftformer bliver mere almindelige, og det er således vigtigt,at de praktiserende læger har øget opmærksomhed på dette, ikke mindstblandt patienter med kort uddannelse. Tidlige tegn på aldring og svigtendefunktionsevne bør skabe ekstra fokus på behovet og muligheder for fysiskaktivitet.75+�år:Tegn på svigtende funktionsevne er så almindelige i denne alders-gruppe, at de forebyggende hjemmebesøg må lægge særlig vægt på at opfangedisse. Det er også i denne aldersgruppe, at behovet for behandling, genop-træning og rehabilitering bliver stort, og hvor adgangen til sundhedsvæsenetsydelser bliver ekstra vigtig. Sundhedsvæsenets evne til at integrere indsatserfra sygehus, praktiserende læge og kommune bliver afgørende, ikke mindstfor de patienter som har svært ved at argumentere for deres behov. En stærkopmærksomhed på ulighed er påkrævet i de lange kroniske patientforløbmed rehabilitering mm.
��
��
Ulighed i sundhed – Årsager og Indsatser
9
LæsevejledningRapporten består af 5 kapitler.Kapitel�1sætter rammen med en introduktion afbegrebet ulighed i sundhed og et kort historisk rids over den internationaleudvikling og det danske udgangspunkt.I�Kapitel�2 præsenteres nogle principielle udgangspunkter for, hvorfor ulighed isundhed overhovedet er et problem, og en model for, hvordan man kan forståårsagsmekanismerne bag dette fænomen.Ikapitel�3redegøres mere detaljeret for omfanget af uligheden, og det analyse-res, hvilke sygdomme og diagnosegrupper, der skaber den sociale ulighed i dan-skernes sygdomsbyrde. Ud fra dette identificeres et antal determinanter bag ulig-hed i sundhedIkapitel�4gennemgås 12 udvalgte determinanter for ulighed i sundhed. Forhver determinant gennemgås litteraturen på området, og det fremhæves, hvilkeindsatser der på baggrund af litteraturen, kan mindske ulighed.Determinanterne er kategoriseret efter overskrifterne: Tidlige determinanter sompåvirker social position og helbred, Determinanter for sygdom som er påvirketaf social position, og Determinanter som påvirker sygdomskonsekvenser.Kapitel�5samler trådene. Det bliver beskrevet hvordan samarbejde på tværs afsektorer kan bidrage til at mindske ulighed i sundhed beskrives. I kapitlet samlesde mange indsatser der, som beskrevet i kapitel 4, kan mindske ulighed i sund-hed.Derudover indeholder appendiks A indikatorer for monitorering af determinan-ter og indsatser og appendiks B en ordliste, der forklarer faglige udtryk, metoderog forkortelser.
10
Ulighed i sundhed – Årsager og Indsatser
1. InTroDUkTIon og BAggrUnD
“Where systematic differences in health are judgedto be avoidable by reasonable action they are, quitesimply, unfair. It is this that we label health inequity.Putting right these inequities – the huge and reme-diable differences in health between and withincountries – is a matter of social justice. Reducinghealth inequities is, for the Commission on SocialDeterminants of Health, an ethical imperative. Socialinjustice is killing people on a grand scale.CSDH. WHO: August 2008
1.1
Ulighed i sundhed – hverken nyt eller dansk
Samfundets interesse for den stærke sammenhæng mellem menneskers helbredog deres materielle vilkår går langt tilbage. Forholdene blev, om ikke før, megettydelige, da indflytningen til byerne tog fart. I 1850erne blev der sat fokus påboligforholdenes ødelæggende indvirkning på de fattiges helbred, og de førsteinitiativer for at forbedre forholdene blev taget. Da den første velfærdslovgivningi Danmark så dagens lys i 1891-92, handlede det om økonomisk støtte til han-dikappede og om tilskud til de mange private sygekasser, som garanterede med-lemmerne fri lægehjælp og sygedagpenge. Senere kom i 1898 loven om ulykkes-forsikring og i 1921 invalideforsikringsloven.1Alt dette handlede om at reducerede katastrofale sociale og økonomiske konsekvenser, som sygdom og ulykkerhavde haft for de ramte og deres familier. I 1930erne bekymrede man sig om destagnerende folketal og dermed om børnefamiliernes materielle vilkår, fødselstal-lene og børnenes høje og socialt skævt fordelte dødelighed. Det ledte til lovgiv-ning om sundhedsplejersker og mødrehjælp. Så allerede inden velfærdsstaten varskabt, havde sociale årsager til, og konsekvenser af, sygdom været et centraltpolitisk tema i Danmark og i mange andre europæiske lande.Efter 2. verdenskrig var der stor tillid til, at lægevidenskaben og et udbygget let-tilgængeligt sundhedsvæsen og sygesikring ville løse problemerne med den socia-le ulighed i sundhed. Ikke mindst stod denne ambition højt på dagsordenen iEngland med den store social- og sundhedspolitiske satsning, som etableringenaf National Health Service var.2I de første 30 år efter 2.verdenskrig oplevedeman en voldsom økonomisk vækst, hvorunder den økonomiske ulighed i bådeEngland og Danmark blev reduceret, samtidig med at sygehusene blev kraftigtudbygget. Der fandtes en implicit antagelse om, at denne udvikling også villereducere den sociale ulighed i sundhed. Enkelte studier pegede dog på de socialeforholds stadig store betydning.3Omkring 1970 intensiveredes den politiskeinteresse for ulighederne i samfundet,4og der nedsattes lavindkomstudredningerog gennemførtes levekårsundersøgelser i både Danmark,5;6Sverige7og Norge.8De beskrev også ulighed i sundhed;9men konklusionerne om indsatser handledemeget om en stadig mere udbygget primær sundhedstjeneste.På baggrund af den store satsning på et offentligt lettilgængeligt sundhedsvæseni England, var det ikke mærkeligt, at alvoren var ekstra stor, da man i densåkaldte Black Report i 198010kunne konstatere, at den sociale ulighed i døde-lighed i relative termer faktisk var steget betydeligt siden 1930erne. En vigtigårsag var, at den stigning i hjertedødelighed, som var sket siden 1950, næstenhelt var koncentreret om faglærte og ufaglærte arbejdere.11I Black Report vend-te man blikket mod de skandinaviske landes meget mindre ulighed i blandtandet børnedødelighed og foreslog en lang række socialpolitiske initiativer for atreducere børnefattigdom, forbedre boligstøtten til unge lavindkomst familier,sundhedsplejerskeordninger mm. Rapporten vakte stor international interesse,også i de nordiske lande, og man begyndte, ikke mindst i Sverige, at interesseresig for, hvordan den sociale ulighed i sundhed havde udviklet sig der.12-15Detviste sig nu, at også i de nordiske lande var uligheden i dødelighed steget siden1970erne. Det udløste en omfangsrig forskning i mange lande om, hvad årsager-ne så kunne være. I Danmark var interessen fokuseret på, at udviklingen i mid-dellevetiden var stagneret siden 1980. Regeringen nedsatte Middellevetidsud-valget, som blandt andet behandlede social ulighed i dødelighed, men på bag-grund af den høje arbejdsløshed i begyndelsen af 1990erne havde Middelleve-tidsudvalget særlig fokus på dødelighed blandt dem, som stod uden for arbejds-
12
Ulighed i sundhed – Årsager og Indsatser
markedet.16Også den senere Forebyggelseskommission17koncentrerede sig omindsatser for at forbedre den stadigvæk relativt korte middellevetid, og behandle-de ikke særligt indsatser mod ulighed i sundhed.På den globale scene havde især 1980ernes HIV-epidemi illustreret, at der var enstærk sammenhæng mellem økonomisk udvikling og sundhed i lavindkomstlan-dene. Epidemien tydeliggjorde, at økonomisk udvikling var en vigtig forudsæt-ning for en god sundhedsudvikling, men også at en problematisk sundhedsud-vikling kunne lægge hindringer i vejen for den økonomiske udvikling. At brugeflere penge på sundhed skulle derfor ikke ses som en belastning, men som ennødvendig investering. Verdensbanken begyndte i sin årlige rapport i 1993 attale om ”Investingin Health”,og i det såkaldteGlobal Health Equity Initiativetog en gruppe forskere fat i det forhold, at ulighed i sundhed var et mindst ligeså stort problem i lav- og mellemindkomstlande som i højindkomstlande.18WHO nedsatte sin kommission omMacroeconomics and Health,19som lagdelinjerne for, hvilke sundhedspolitiske konsekvenser denne indsigt i sundheds-politikkens betydning for den økonomiske udvikling burde få globalt.I Europa har man været mere optaget af den større mangel på arbejdskraft, somden demografiske udvikling medfører. Arbejdskraftmanglen har gjort det klart,at der er et arbejdsmarkedspolitisk potentiale i at forbedre folkesundheden ogreducere ulighed i sundhed.20En aktuel beregning har vurderet, at såfremt allehavde samme lave dødelighed, sygefravær og høje tilbagetrækningsalder, som de20 % mest veluddannede, ville omkostningerne i form af produktionsbortfaldog udgifter til sundhedsvæsen og overførselsindkomster kunne reduceres med etbeløb svarende til 5,8 % af BNP i hele EU. Denne type af beregninger er natur-ligvis behæftet med enorm usikkerhed, og EU-tallene er påvirkede af, at ulighe-den i Østeuropa har en størrelsesorden, som er det dobbelte af, hvad vi finder iVesteuropa. Men problemet har dog et omfang, som har gjort det naturligt, atder i Europa er taget en række initiativer for at samle al den viden, man har,med det formål at pege på indsatser, som kan reducere ulighed i sundhed. IEngland kom i 1999 den såkaldte Acheson Report.21I Sverige fremlagde dendaværende Folkhälsokommitté i 2001Hälsa på lika Villkor,og i Norge publice-redes i 2005Gradientutfordringen.Alle tre analyser førte til en række politiskeinitiativer både nationalt og lokalt.Samtidig nedsatte WHO i 2005 en globalCommission on Social Determinants ofHealth (CSDH),22med Michael Marmot som formand. Den pegede på en langrække indsatser for mindre social ulighed i sundhed inden for socialpolitik,arbejdsliv, miljøpolitik og sundhedspolitik.22Initiativer, som man med dagensvidenskabelige viden, kunne forvente ville reducere ulighed i sundhed i både rigeog fattige lande. CSDH blev i 2009 efterfulgt af en resolution i World HealthAssembly (WHA 2009 62:14) som, blandt andet støttet af Danmark, opfordreralle WHO’s medlemslande til at gennemføre en national analyse af de specifikkeårsager og foreslå indsatser, der kan mindske den sociale ulighed i sundhed.Allerede i 2010 publicerede den engelske såkaldte Marmot-kommission sinespecifikke forslag for England –Fair Society, Healthy Lives – a Strategic Review ofHealth Inequalities in England post·2010.23WHOs Europa-region har ogsåigangsat et reviewarbejde. Foreliggende rapport er, så vidt vides, det første natio-nale review efter det britiske og den norske udredning på området.
Ulighed i sundhed – Årsager og Indsatser
13
1.2
Det danske udgangspunkt
Danmark har ligesom de fleste andre lande formuleret sine sundhedspolitiskemål i forhold til både at forbedre folkesundheden totalt og at reducere densociale ulighed i sundhed. I den daværende regeringsFolkesundhedsprogram�1999-200824�opstilledesto overordnede mål om længere liv med højere livskva-litet og om reduceret social ulighed i sundhed. Disse mål blev fulgt op efterregeringsskiftet iSund�hele�livet.25ISundhedspakke�200926blev der fokuseretpå ét mål: frem til 2020 at forlænge middellevetiden med 3 år.Sundhedspakken inkluderer i forhold til ulighed to forslag: 1) At bruge satspul-jemidler til projekter for at styrke den forebyggende indsats både i forhold tilmindre ressourcestærke grupper og i forhold til udsatte børn og unge. 2) Atudsende vejledningsmateriale om rekruttering og motivation af mindre ressour-cestærke grupper til livsstilsændringer, herunder rygestop.Figur 1.1 illustrerer, at hvis man inddeler den del af befolkningen, som er ældreend 30 år, efter uddannelseslængde i fire lige store grupper i hhv. 1987 og 2009,så finder man, at uligheden i forventet restlevetid målt som forskellen mellem dehøjeste og laveste kvartil er vokset kraftigt. For mændene er uligheden vokset fra2,0 til 3,8 år og for kvinderne fra 1,2 til 2,5 år. Det er næsten en fordobling afuligheden på godt 20 år.Figur 1.1 Forventet restlevetid (år) for 30-årige i højeste og lavestekvartil efter uddannelseslængde. Danmark 1987 og 200954525048464442
1987Mænd laveste kvartalKvinder laveste kvartal
2009Mænd højeste kvartalKvinder højeste kvartal
Kilde: AE-Rådet/SIF.
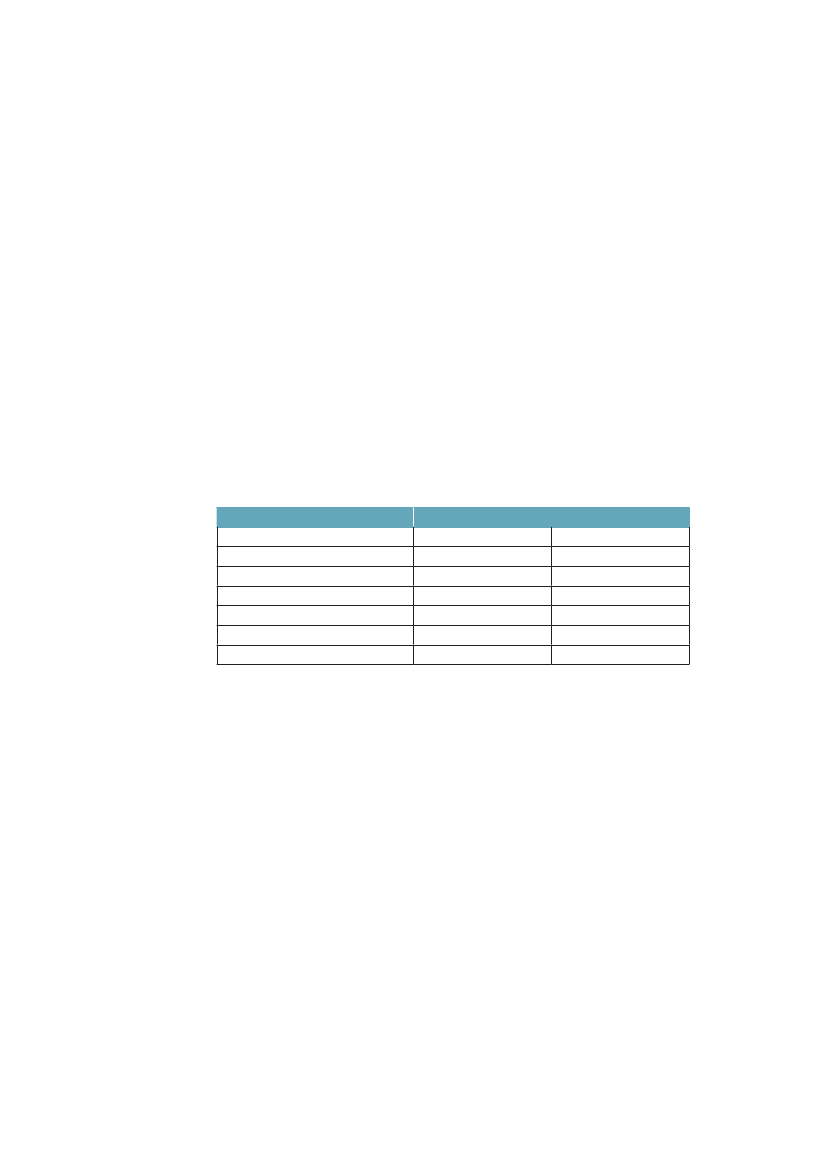
I en lang række europæiske lande, hvor det har været muligt at sammenligneulighed i dødelighed siden 1970erne, har man fundet lignende tendens til vok-sende ulighed.27;28Ulighedens størrelsesorden er dog noget forskellig fra land tilland i Europa. Tabel 1.1 illustrerer ulighedens størrelsesorden i Danmark sam-menlignet med et antal andre europæiske lande, hvor vi har data af god kvalitet.De seneste komparative data er fra 1990erne og viser forskel i dødelighed mel-lem dem, som har hhv. den korteste og den længste uddannelse. Vi har også itabellen indført middellevetid, et mål på indkomstulighed (Gini-koefficienten)og et mål for den socialpolitiske dækningsgrad, dvs. hvor stor del af befolknin-
14
Ulighed i sundhed – Årsager og Indsatser
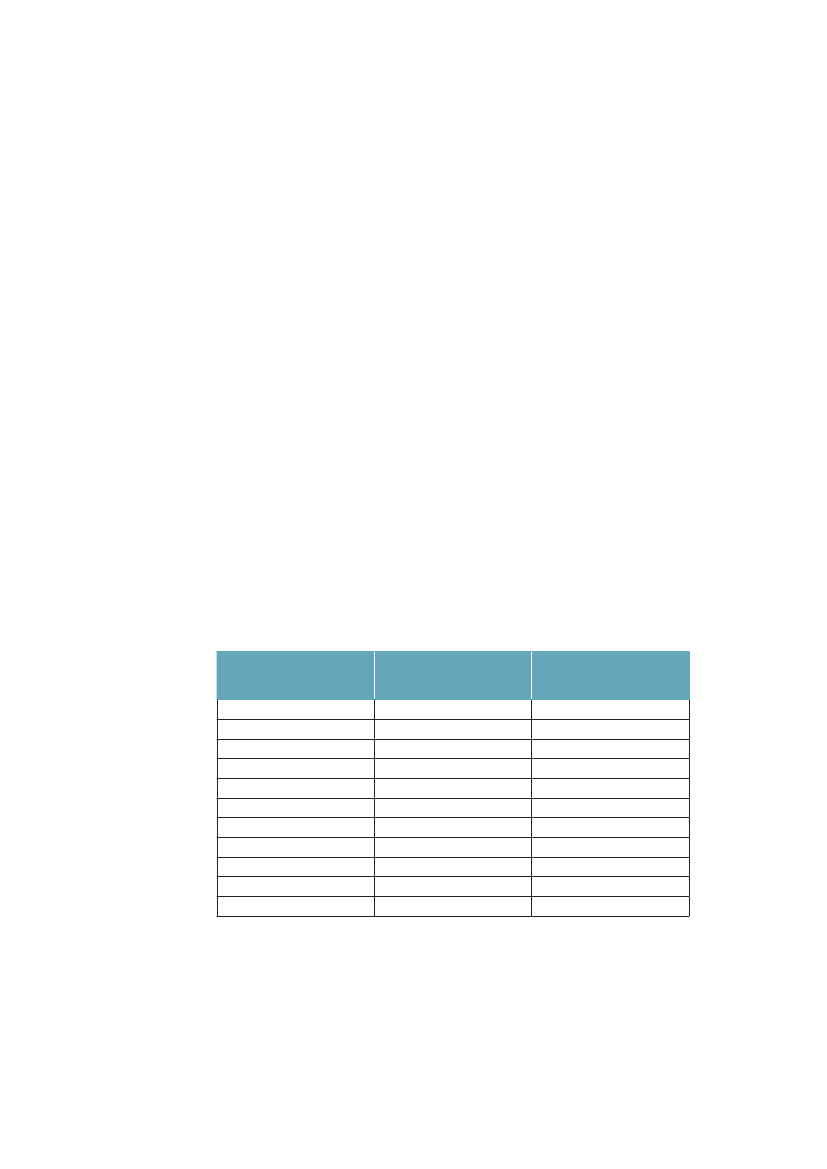
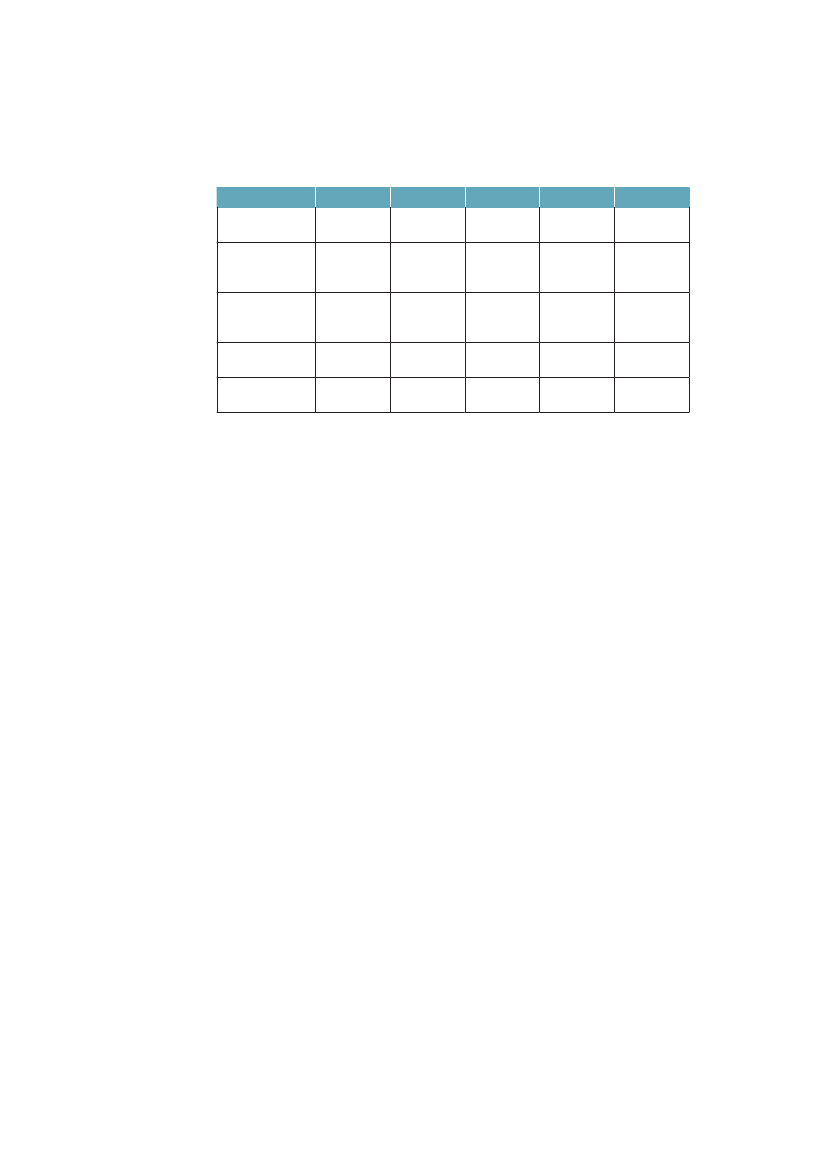
gen som er dækket af offentlige overførselsindkomster til ældre, arbejdsløse ogsyge, og hvor godt de dækker indkomst inden sygdom eller arbejdsløshed.Uligheden i dødelighed er klart lavest i de to sydeuropæiske lande Italien ogSpanien samt i Sverige. Blandt de vesteuropæiske lande er den størst i Finland,men i Polen og andre Østeuropæiske lande er den voldsomt meget større. For deøvrige lande som Danmark, Norge, England, Belgien, Schweiz og Frankrig erulighedens omfang ret lige. Danmark har blandt disse lande en relativ høj ulig-hed i dødelighed for kvinder, men lav for mænd. Regner man med en entydigsammenhæng mellem økonomisk ulighed, velfærdspolitik og ulighed i sundhed,viser tallene i tabel 1.1, med et tværsnit omkring år 2000, ikke det mønster,man umiddelbart kunne forvente. De to kolonner til højre i tabellen viser, atItalien, Spanien og England har store indkomstuligheder, og at England har enbetydeligt lavere socialpolitisk dækningsgrad end landene på kontinentet, og isærdeleshed sammenlignet med de nordiske lande. Alligevel er den sociale ulig-hed i dødelighed af samme størrelsesorden i alle disse lande.Tabel 1.1 Ulighed i dødelighed, middellevetid, ulighed i indkomst ogsocialpolitisk dækningsgrad i nogle OECD-lande. Rangordnet efterstigende indkomstulighedUlighed idødelighed§MændDanmarkSverigeFinlandBelgiennorgeSchweizFrankrigSpanienUkItalienPolen8286251255915980101210446628626392192
Middellevetid$76,879,777,777,878,779,979,079,477,979,873,9
Indkomst-ulighed#
Socialpolitiskdækningsgrad�
Kvinder51138148341751833737523646219775023,223,426,927,127,627,628,131,933,535,137,229,034,734,631,934,029,731,5-15,427,6-
§: Ulighed i dødelighed i 1990erne er målt som et ”slope index of inequality” som måler denabsolutte forskel i dødelighed per 100.000 mellem det højeste og laveste uddannelsesniveau.Kilde: Mackenbach: NEJM 2008;359:2668-81.29Data fra Italien og Spanien er fra Turino resp.Barcelona.$; Middellevetid for mænd og kvinder 2000. Kilde: OECD.#: Indkomstulighed mellem individer målt som gini-koefficient*100, 2006. Kilde: OECD 2008�: Socialpolitisk dækningsgrad er sammenvejet mål på dækningsgrad og niveau på offentlige pen-sioner, sygedagpenge og arbejdsløshedsunderstøttelse (såkaldtdecommodification score).Jo højerescore, des bedre dækningsgrad. Det varierer i OECD 1998/99 mellem 11 i Australien og 35 iSverige. Kilde: Bambra: J Soc Policy 2005:34:195-213.30
Sammenlignet med middellevetiden kan man konstatere, at Finland og Polenmed stor absolut ulighed i dødelighed også tenderer at have kortere middelleve-tid, mens Italien og Spanien både har lav ulighed og lang middellevetid. En delaf forklaringen på at Danmark har større ulighed i dødelighed end fx Sverige,kan således være, at vi har højere dødelighed totalt (dvs. lavere middellevetid).Den påfaldende lave sundhedsulighed i de sydeuropæiske lande har man tolketsom et resultat af, at de er i en tidligere fase af tobaksepidemien, hvor tobaksryg-
Ulighed i sundhed – Årsager og Indsatser
15
ningen endnu ikke i samme grad er koncentreret om befolkningsgrupper medkort uddannelse, som den er i de nordvesteuropæiske lande,29samtidig modvir-ker en sundere kost noget af tobakkens effekter på hjertekar-dødeligheden iSyderuropa.Det mest udfordrende i dette billede er dog, at Danmark og de andre nordiskelande, som i mange år har haft en relativ høj socialpolitisk dækningsgrad medblandt andet relativt små indkomstuligheder til følge, ikke dermed ser ud til atvære i stand til at sikre en lav social ulighed i dødelighed – det som er blevetkaldt ”The Scandinavian Welfare Paradox of Health”.31
16
Ulighed i sundhed – Årsager og Indsatser
1.3
Makroøkonomi og folkesundhed
Det forhold, at folkesundheden både målt med gennemsnitstal og som socialulighed i dødelighed og sygelighed varierer så meget mellem i øvrigt rige vel-færdsstater med veludbyggede sundhedssystemer, har skabt en stor forsknings-mæssig og politisk interesse for, hvad der kan forklare denne variation. Det erdog en vigtig distinktion, om man sammenligner landenes dødelighed totaltmålt fx som middellevetid, eller om man sammenligner uligheden.Ser man sundhedsforhold for hele befolkningen har en lang række studier indi-keret, at når man sammenligner lande og delstater i USA på samme gennem-snitlige indkomstniveau, har samfund med mindre indkomstulighed en bedregennemsnitlig folkesundhed, målt som middellevetid og andre indikatorer, endlande med større indkomstulighed.32Det kan helt eller delvist forklares med, atrelationen mellem indkomst og helbred på individniveau er kurvelineær, dvs. atden positive effekt på helbredet af stigende indkomst aftager, når indkomsten erpå et vist niveau (se videre afsnit 4.4). Men det har også givet anledning til enhypotese om, at små indkomstuligheder og de ofte universelle velfærdssystemersom ligger bag, derudover skaber en samfundsmæssig kontekst med stærkeresammenhængskraft og social kapital og dermed bedre sundhed.32Resultaternefra denne type af studier er dog ikke konsistente.33-35Evidensen for, at store øko-nomiske uligheder påvirker folkesundheden, er stærkest i samfund med stor ind-komstulighed som fx USA, Brasilien og Rusland. Effekten er ofte størst for dedødsårsager, som har en stærk social gradient, dvs. tobaks- og alkoholrelaterededødsårsager, skader og vold. Det indikerer, at mindre indkomstulighed først ogfremmest gavner lavere socialgruppers sundhed.36Under alle omstændigheder erDanmark delvis en undtagelse fra reglen, fordi Danmark er blandt de lande iOECD, som har en lav indkomstulighed og en lav middellevetid (se tabel 1.1).Uanset konklusionen på, om der findes denne kontekstuelle effekt af indkomst-ulighed, er effekten af indkomst på helbred på individniveau så markant, at det isig selv giver indkomstpolitikken et sundhedspolitisk potentiale (se videre 4.4).I 1930erne var indkomstuligheden i Danmark dobbelt så stor som den er i dag,1svarende til det niveau som i dag findes i en del lande i Sydamerika (Gini-koefficient >0,50). Siden 1950erne og frem til 1985 har den indkomstmæssigeulighed stort set været faldende. I perioden 1985-95 var den konstant, men fra1995 har der været tale om en gradvis stigning i Gini-koeffecienten fra 0,20 til0,25. Det er i sig selv en signifikant stigning, som har fundet sted i en periode,hvor der har været god økonomisk vækst og faldende arbejdsløshed.Selvom der findes en association mellem indkomstulighed og folkesundheden igennemsnit, har man trods ihærdig forskning blandt OECD-landene ikke enty-digt kunnet identificere en association mellem på den ene side indkomstulighedog velfærdspolitikkens udformning, og på den anden side den socialeulighedidødelighed eller selvvurderet helbred.37-39At en nordisk velfærdsmodel skullevære en tilstrækkelig forudsætning som alene garanterer for lav ulighed i sund-hed kan ikke verificeres.Det betyder, at vi må gå betydeligt mere detaljeret frem, hvis vi skal kunne iden-tificere årsager til – og mulige indsatser mod – den sociale ulighed i sundhed.
Ulighed i sundhed – Årsager og Indsatser
17
1.4
Social ulighed i et livsløbsperspektiv
Det forhold, at forskellige typer af determinanter knytter sig til forskellige livsfa-ser har betydning, når vi skal vurdere den sociale ulighed i sundhed og refererertil, at den sociale ulighed skal vurderes i et livsløbsperspektiv.I et livsløbsperspektiv lægges der vægt på, at der sker en interaktion mellem bio-logiske og sociale processer. Fx er forældres sociale position en prædiktor forfødselsvægt. Lav fødselsvægt er associeret med helbred senere i livet, fx hjertekar-sygdomme og diabetes. Teorien er, at der i fostertilstanden ved manglende vækstsker en intrauterin biologisk programmering, som interagerer med risikofaktorersenere i livet.I barndommen er det forældrenes sociale situation som i samspil med samfun-dets støtte fra sundhedspleje og daginstitutioner påvirker børnenes tidlige kogni-tive, emotionelle og sociale udvikling. Den har i næste led stor betydning forbarnets senere uddannelsesforløb og situation på arbejdsmarkedet. Dette er inæste led afgørende for individets sundhedsudvikling. Barndommen er såledesensårbarperiode, hvor eksponering for sociale og andre determinanter har eneffekt, som de ikke ville have senere i livet. Samtidig kan den biologiske ogsociale udvikling i barndommen på grund af langinduktionstidhave indflydelsepå, hvilke sygdomme der optræder i voksenlivet.Sygdomme i voksenlivet er altså både påvirket af forhold i barndommen og afforhold i voksenlivet. Jo lavere socioøkonomisk status forældrene har, og barnethar som voksen, jo flere risikofaktorer vil individet være udsat for i livsforløbet.Vi taler da om en ophobning af sygdomsårsager. Effekten af disse sygdomsårsa-ger kanakkumuleres over livet,hvorved helbredseffekterne lægges oven på hinan-den, eller de kaninteragere med hinanden,således at en eksponering tidligt i livetøger sårbarheden for helbredseffekt af det, som sker senere i livet.De ældres helbred er således den samlede effekt af forhold igennem et langt liv.Men der er også forhold i alderdommen, som har stor betydning for de ældreshelbred og funktionsevne. Indkomst, fysisk aktivitet og sociale relationer ereksempler. Derimod finder man ofte, at risikofaktorer af stor betydning tidligerei livet slår mindre igennem blandt ældre. Det skyldes blandt andet, at menne-sker med højt forbrug af og sårbarhed over for tobak og alkohol ikke bliver sågamle.
18
Ulighed i sundhed – Årsager og Indsatser
2. ULIgheD I SUnDheD– eTIk og MekAnISMer
2.1
Solidaritet og universalitet
Et rigt velfærdssamfund kræver en høj grad af arbejdsdeling og gør brug af inci-tamenter for at mennesker skal uddanne sig og arbejde. Arbejdsdelingen skaberen vis grad af social og økonomisk ulighed i arbejdsforhold og indkomst og der-med i status, bolig og livsformer. Men den skaber også ulighed i sundhed, ogspørgsmålet er, i hvilken grad disse sundhedskonsekvenser af den socioøkonomi-ske ulighed er mulige at undgå. Sociale uligheder i sundhed er næppe til nyttefor samfundsudviklingen. Tværtimod er det en økonomisk belastning for etsamfund, hvis store grupper har så dårligt helbred, at de ikke kan bidrage tilproduktionen og samfundsudviklingen. Desuden er et godt helbred en så grund-læggende forudsætning for menneskers frihed til at kunne leve det liv de værd-sætter, at mange samfund opfatter minimering af ulighed i sundhed som en sær-lig høj prioritet.18;22;40;41Dette værdigrundlag har længe været styrende for dansk sundhedspolitik. Sund-hedsvæsenet er udformet med henblik på ensolidarisk finansieringefter beta-lingsevne, og med henblik påuniverseladgang til forebyggelse og behandling.Det er de to lighedsbærende principper. Det forhold, at 85 % af finansieringensker via skatten (det såkaldte ”sundhedsbidrag”) som er en fast procent af ind-komsten, og at størstedelen af ydelserne er gratis for brugeren, er i et globalt per-spektiv ret unikt. Det er værd at påpege, at de lande, de fleste uden for Vest-europa, som ikke har en sådan solidarisk finansiering, dels har en ulighed isundhed, der er af en noget anden størrelsesorden end i Danmark, dels laderbefolkningen betale hele udgiften ved brug af sundhedsydelser, som dermed letoverstiger 40 % af årsindkomsten. Brugerbetaling til behandling er i disse landederfor en vigtig årsag til langvarig fattigdom.42Den nordiske velfærdsmodel43er først og fremmest karakteriseret ved, at alleborgere har universel adgang både til en række overførselsindkomster (som fol-kepensionens grundbeløb, dagpenge, børnecheck mm), og til en række ydelser(lægehjælp, daginstitutioner, ældrepleje mm). En mindre del af hjælpen er dogikke universel, men tildeles efter definerede behov (kontanthjælp, boligsikring,hjemmehjælp mm), eller er afhængig af private forsikringer (supplerende pensio-ner og sundhedsforsikringer mm). En velfærdspolitik, som på en gang skalbegrænse økonomisk ulighed og fattigdom, og samtidig skal levere ydelser af etomfang og en kvalitet, som den store majoritet af befolkningen finder tilfreds-stillende, stiller os overfor mindst tre udfordringer, som beskrives i det følgende.Princippet om den solidariske finansiering af sundhedsydelserne er meget velforankret i befolkningen. Men det har de seneste år været diskuteret, i hvilkengrad sundhed er et personligt valg. Diskussionen er udsprunget af, at vi i dagbetegner en stor del af folkesygdommene som ”livsstilssygdomme”. Dermedantydes det, at der er tale om en vis grad af frit valg. Imidlertid kan der stillesspørgsmål ved, hvor mange der frit vælger at blive svært overvægtige eller afhæn-gige af alkohol og tobak. Det handler snarere om, at mennesket biologisk ogpsykologisk er påvirket af sociale vilkår, og derfor kan have svært ved at modståfristelserne i et samfund med let adgang til tobak, alkohol og kalorierig mad, oghvor mulighederne for fysisk inaktivitet samtidig er store i form af stillesiddendearbejde, computerprogrammer, -spil og fjernsyn.44I takt med at den risikofyldtesundhedsadfærd i stigende udstrækning er koncentreret om en socialt mindreprivilegeret gruppe, sættes den samfundsmæssige solidaritet på prøve. Behovetfor solidaritet med dem, som af genetiske, psykologiskeogsociale grunde er
20
Ulighed i sundhed – Årsager og Indsatser
mere sårbare for ”livsstilsfristelserne”, bliver større. I afsnit 4.9 bliver der beskre-vet en række strukturelle virkemidler, der kan bruges til at ”forvalte” den sam-fundsmæssige solidaritet.Den anden udfordring udspringer af, at det i en velfærdsmodel, hvor alle skal”yde efter evne og nyde efter behov,” er afgørende, hvordan man sætter grænsenfor, hvem der har lovligt forfald, og ikke har tilstrækkelig (arbejds)evne til atyde. Det har traditionelt været en medicinsk opgave at afgøre, hvem der er sygnok og har tilstrækkelig nedsat arbejdsevne til at få førtidspension etc., men itakt med at stadig flere står uden for arbejdsstyrken og får helbredsrelateredeoverførselsindkomster, udfordres dette kriterium. Kravene i arbejdslivet øges, ogen voksende andel af især den mindre privilegerede del af befolkningen lider affysisk og psykisk træthed og føler sig slidt, uden at de nødvendigvis har en diag-nosticeret sygdom (se afsnit 4.12). I kombination med en demografisk betingetudsigt til mangel på arbejdskraft udfordrer det den solidariske finansiering.For det tredje kræver en universel velfærdsstat, at ydelserne fra det offentlige,ikke mindst sundhedsydelserne, har en tilgængelighed og en kvalitet, som detstore flertal af befolkningen finder god nok til at ville afstå fra supplerende pri-vate forsikringsordninger. Hvis for mange betaler til private forsikringsordninger,kan det på sigt underminere betalingsviljen til det offentlige. Mange af de ind-satser, som gøres i det offentlige system for at forkorte ventetider og øge valgfri-hed, skal ses i det perspektiv, at betalingsviljen til det offentlige sundhedsvæsenskal opretholdes. Men dermed udfordres princippet om lige adgang og kvalitet.I afsnit 4.11 bliver der peget på en række tiltag, med hvilke man både kan hånd-hæve princippet om lige adgang og kvalitet og samtidig foretage prioriteringer,hvor man holder fast ved princippet om vertikal lighed, dvs. en behandling efterbehov mere end efterspørgsel.Forebyggelsespolitikken har også i høj grad været præget af en universel tilgang,hvor de forebyggende ydelser (sundhedsplejersker, vaccinationer for børn, fore-byggende børneundersøgelser, kræftscreening og forebyggende hjemmebesøg hosældre) tilbydes alle. Sygdomsforebyggende lovgivning om miljø, trafik, arbejds-miljø og levnedsmidler er naturligvis også i den forstand universel.Universalitetens positive effekt på middellevetiden er dokumenteret i en økono-metrisk analyse af 17 OECD-lande i perioden 1900-2000,45selvom Danmark eren undtagelse fra det mønster. Men, som vi illustrerede i tabel 1.1, er effekten påden sociale ulighed i dødelighed mere usikker.Det rejser det grundlæggende spørgsmål, om politikken for at mindske ulighed isundhed skal være universel eller målrettet til en eller flere bestemte grupper.46Det har været formuleret som et ”fordelingspolitikkens paradoks”, at de lande,som er lykkedes bedst med at reducere fattigdom og indkomstuligheder, er demsomikkehar målrettet sin socialpolitik til de fattige, men tværtimod har haft enhøj grad af universalitet i sine overførselsindkomster.47Forklaringen bag dette er,at en universel model, hvor alle både yder og nyder, er politisk meget mere hold-bar end en model, hvor en del af befolkningen yder og en anden del nyder.Gælder noget lignende i sundhedspolitikken? Tilsvarende internationalt kompa-rative studier er ikke gennemført. Det skyldes først og fremmest, at det er sværtat kvantificere graden af universalitet vs. målgruppefokusering i en tværsektoriellighedsorienteret sundhedspolitik. Studier om association mellem velfærdsmodelog social ulighed i sundhed giver som nævnt ikke noget entydigt svar (kap 1).
Ulighed i sundhed – Årsager og Indsatser
21
Man må derfor, som det bliver gjort i denne rapport, bygge forslag til indsatserog prioriteringer op ”nedefra”, baseret på en viden om årsager, effektive indsatserog forudsætninger for deres implementering.
22
Ulighed i sundhed – Årsager og Indsatser
2.2 Ulighed i hvad?De fleste samfund kræver lighed i en eller anden henseende. Det kan være lig-hed i grundlæggende friheder og civile rettigheder, lige muligheder for børneneved livets start, lige muligheder i uddannelse eller lighed i sundhed senere i livet.For den konkrete politik er det afgørende, at det præciseres, i forhold til hvadkravet om lighed gælder, fordi kravet om lighed på ét område kan skabe ulighe-der på et andet.48Drejer det sig om lighed begrænset til frihedsrettigheder, kankonsekvensen være ulighed i indkomst og sundhed, mens hvis målet i stedet erlighed i indkomst eller sundhed, vil det blandt andet kræve begrænsninger inogles frihed til at have fuld råderet over egen bruttoindkomst og formue, somdet sker i samfund med et skattefinansieret velfærdssamfund, og i nogles frihedtil at optræde hensynsløst i trafikken etc. Retfærdiggørelsen af ulighed på etområde sker derfor ofte med henvisning til lighed på et andet område, der ansesfor vigtigere eller mere basalt ud fra en værdipolitisk betragtning.Spørgsmålet er, hvilke uligheder der kan retfærdiggøres, når målet er lighed isundhed, og om nogle aspekter af lighed i sundhed er vigtigere end andre? Erdet lighed i, hvor meget mennesker udsættes for årsager til sygdom og skader,lighed i forekomst af sygdom og skader eller lighed i sygdommes konsekvensersom dødelighed, funktionsevne og livskvalitet vi skal gå efter? Lighed i ekspone-ring for sygdomsårsager er kun vigtig, fordi det har konsekvenser for de næste toled i årsagskæden: eksponering for sygdomsårsagàsygdomsforekomstàsyg-domskonsekvenser. Men fordelingen i ét led oversættes ikke uden videre som éntil én fordeling i næste led. Det skyldes dels biologiske faktorer. Fx er effekten afsmitteeksponering helt afhængig af, om individet har antistoffer fra vaccinatio-ner eller tidligere infektioner. Effekten af rygning på hjerteinfarkt er fx ogsåstærkere, hvis individet samtidig har højt blodtryk eller forhøjede blodfedt-niveauer. Dels skyldes det strukturelle faktorer: Fx er den betydning et hjerte-infarkt har for arbejdsevnen afhængig af, hvilket arbejde man har, og hvilkenadgang man har til behandling og rehabilitering (se afsnit 2.4).Hvis det er uligheden i menneskers frihed til faktisk at leve det liv, de gerne vil,som er det centrale, så er det ulighed i konsekvenser af sygdom og skader, somer den afgørende udfordring. Årsagerne til denne ulighed kan så handle om ulig-hed i forekomst af årsagerne til, at man bliver syg, ulighed i sårbarheden forderes helbredseffekt og ulighed i de faktorer, som påvirker forløbet og konse-kvenserne af sygdom og skade. Det indebærer med andre ord, at indsatsernemod uligheden handler om et bredt spektrum af determinanter og om bådeforebyggende, behandlende og rehabiliterende indsatser.
Ulighed i sundhed – Årsager og Indsatser
23
2.3 Ulighed mellem hvem?Når vi taler om ulighed i samfundet, handler det ofte om indkomst og vi måleroftest graden af ulighed mellemindivideri indkomstfordelingen som en Gini-koefficient (se tabel 1.1). Ulighed i sundhed mellem individer er ikke svær at fåøje på og handler især om årsager og mekanismer, vi kun har begrænset videnom og kun med stor usikkerhed kan forudsige. Det er de systematiske ulighedermellem befolkningsgrupper opdelt efter socioøkonomiske kriterier, som er detetiske og politiske spørgsmål, blandt andet fordi de bliver stående i stort setuforandret form, selvom individerne i grupperne over tid skiftes ud.Det er ikke givet, hvilken gruppeinddeling der er mest relevant i denne sam-menhæng. Både socialgruppe, køn, etnicitet og geografi har stor sundhedspoli-tisk relevans. Vi vælger i lighed med WHO og udredningerne i England ogNorge at fokusere på den sociale inddeling, fordi uligheder i de andre dimensio-ner i vid udstrækning er sekundær til den. Den geografiske ulighed i sundhedmellem bydele og landsdele er fx kun i meget begrænset udstrækning et resultataf fysiske forhold i geografien, men har at gøre med funktionen af arbejdsmar-ked og boligmarked. Etnisk ulighed er delvis betinget af uligheder i uddannelseog arbejdsliv, og kønsforskelle ligeså.Vi vil også, som beskrevet i det følgende, fokusere analysen pådeterminanterforden sociale ulighed i sundhed, fordi afstanden i årsagskæder og tid mellem ind-sats og effekt er meget kortere, end hvis vi fokuserede på sygdomskonsekvenser-ne. De fleste af disse determinanter har relevans for både sociale, etniske og geo-grafiske uligheder. Uligheder i de determinanter, som er knyttet til børnefattig-dom og social arv, og det voksne individs situation på arbejdsmarkedet, boligfor-hold, sundhedsadfærd og visse biologiske risikofaktorer, har også stor betydning,ikke kun for forskelle mellem sociale grupper, men også for ulighed mellemmænd og kvinder, etniske grupper og geografiske områder. Økonomiske, kultu-relle og geografiske determinanter i forhold til ulighed i adgang til sundheds-ydelser har også relevans både for sociale, etniske og geografiske uligheder i kon-sekvenser af sygdom.Figur 2.1 Social position og helbred – relevante årsagsrelationerForældres sociale position
Uddannelse
Erhverv
Helbred
IndkomstKausal relation“Omvendt” kausalitet
Kilde: Yngwe Åberg. Health Equity Studies no.5, 2005. Karolinska Institut.
Selvom vi afgrænser os til de sociale uligheder i sundhed opstår problemet, hvor-dan man skal måle individers sociale position. Set frasamfundets perspektivhand-
24
Ulighed i sundhed – Årsager og Indsatser
ler kategoriseringen af sociale positioner mest om de uddannelseskrav og andet,som en bestemt position kræver, og den magt og prestige der er forbundet medpositionen. Fraindividets perspektivhandler det mere om egen uddannelse,arbejdsvilkår og indkomst. Samtidig findes der en type af kausale relationer,hvor uddannelse påvirker hvilket job (position) man kan få, og hvilken ind-komst man opnår derved. Især de sidste to variable er dog også påvirket af indi-videts helbred og arbejdsevne (se figur 2.1).Uddannelse kan dog også for visse alvorlige tidligt debuterende sygdomme, somfx skizofreni og misbrug, være påvirket af sygdommen. Selvom selve associatio-nen mellem fx indkomst og helbred er af interesse, er det i denne sammenhængvigtigt at holde orden på årsagsrelationerne. Grunden hertil er, at det har betyd-ning for indsatserne mod ulighed. Hvis fx dårlig økonomi er årsag til sygdom,handler indsatserne om at forebygge økonomisk stress, men er dårlig økonomien konsekvens af sygdom, handler det om rehabiliterende indsatser for atkomme tilbage i lønnet arbejde efter sygdom. Af den grund vil vi hovedsageligtbeskrive ulighed i helbred og ulighed i de determinanter, som er sygdomsårsagerefter uddannelsesniveau. Det skyldes, at vi da får resultater, som er mindre påvir-kede af sygdomskonsekvenser, hvorfor tolkningsproblemerne så bliver mindstmulige. I beskrivelsen af de determinanter, som påvirker ulighed i sygdomskon-sekvenser (afsnit 4.11-12), er det derimod særlig interessant at se på determinan-terne, også i forhold til beskæftigelse og indkomst, som beskriver den syges situ-ation efter sygdommens eller skadens opståen.Gradient og udsatte grupperFor visse sygdomme, ikke mindst for alvorlige psykiske lidelser og misbrug, kan desociale konsekvenser blive så alvorlige, at mennesker bliver socialt udsatte ogudstødte både fra arbejdsmarked, boligmarked, familieliv og sociale forsikrings-ordninger. Vi taler da om en ulighed i sundhed som forskellen mellem en socialtudsat og meget syg gruppe og resten af befolkningen. Tilsvarende betegnes denassociation, vi har beskrevet ovenfor mellem individers sociale position og deressygdomsrisiko, og som går tværs gennem hele befolkningen, som den sociale gra-dient i sundhed. Selvom både forskellen mellem socialt udsatte og resten af be-folkningen og gradienten kan betegnes som udtryk for social ulighed i sundhed,er det vigtigt at holde dem konceptuelt adskilt, fordi årsagsmekanismer og dermedeffektive indsatser er forskellige. Mens indsatser mod gradienten ofte handler omforebyggelse og sundhedsfremme i forhold til de socialt skævt fordelte sygdoms-årsager, handler indsatsen for de udsatte grupper også i høj grad om behandlingog rehabilitering, ikke mindst af psykisk syge.
Ulighed i sundhed – Årsager og Indsatser
25
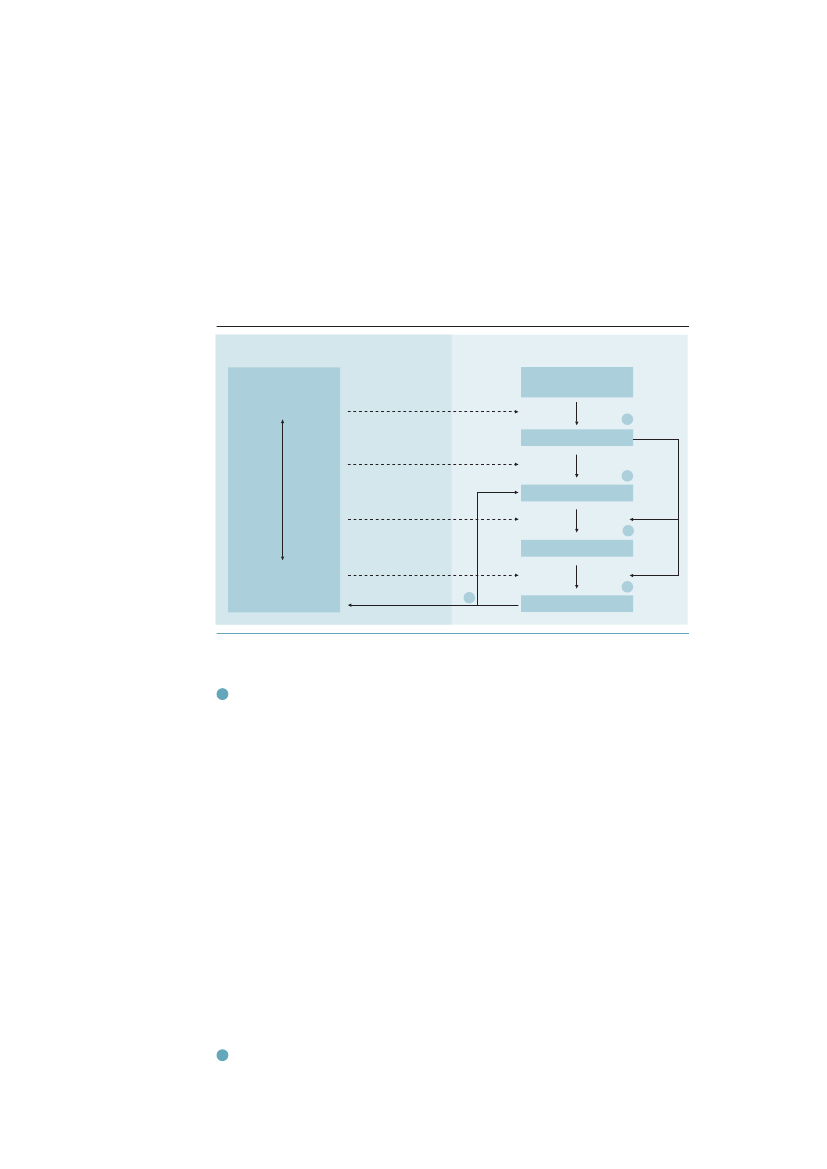
2.4 Determinanter for ulighed i sundhed – en modelVi anvender en model49til forståelse af årsager til – og indsatser mod ulighed,som har været anvendt af blandt andet WHO og den engelske kommission.22;23Den peger på fem centrale årsagsmekanismer bag social ulighed i sundhed (seI-V i figur 2.2). Til hver af dem findes en gruppe af indsatser A-D i figur 2.2. Idet følgende gennemgås kort de fem mekanismer hver for sig, og der knytteskommentarer til de relevante indsatser, samfundet kan sætte i værk.Figur 2.2 Oversigt over væsentlige mekanismer (I-V) og tilhørende in-terventionspunkter (A-D) i forbindelse med social ulighed i sundhedSAMFUNDINDIVIDArv, tidlig udvikling,uddannelse, etnicitetSocial kontekstAI
Social positionBII
SygdomsårsagCIII
Sygdom/skadePolitikDIVV
Sygdomskonsekvenser
Kilde: Diderichsen et al. The Social Basis of Disparities in Health, OUP, 2001.49
I
Social stratificering:Samfund skaber en række sociale positioner, som menne-sker gennem uddannelse og på anden måde søger at opnå. I denne socialestratificering spiller blandt andet uddannelse, arv, køn, alder, etnicitetoghel-bred en central rolle. Nogle mennesker oplever store vanskeligheder med atopnå eller opretholde en sådan position og bliver socialt ekskluderede.Børnenes opvækstforhold og tidlige udvikling, som er påvirket af de økono-miske, sociale og psykologiske forhold i familien, og senere af forhold i dag-institutioner og skoler, har stærk indflydelse på børnenes chancer i stratifice-ringsprocessen, og dermed på deres helbred senere i livet. Tidlige sociale eks-poneringer kan påvirke individets liv blandt andet gennem deres effekt påpersonlighed og kognitiv udvikling. Nogle faktorer, som fx mangelfuld emo-tionel kontakt med forældre de første par leveår, kan også skabe en psykisksårbarhed for helbredseffekten af senere kriser.Der findes således en rækkedeterminanter,som knytter sig til børns tidligeudvikling, miljø og skolegang, som har helbredseffekter dels direkte, delsindirekte via individets senere sociale position. Det faktum, at vi her har atgøre med faktorer, som påvirker livsforløbet både socialt og medicinsk, illu-strerer, at det er nødvendigt med et tydeligt livsløbsperspektiv i analyserne.
II
Differentiel eksponering:Afhængigt af voksne menneskers sociale position isamfundet er de i meget varierende grad udsat for en lang række risikofakto-
26
Ulighed i sundhed – Årsager og Indsatser
rer i deres arbejde, økonomiske forhold og dermed også boligforhold og fysi-ske miljø. Den individuelle baggrund har også stor betydning for sundheds-adfærd og en række biologiske risikofaktorer som blodtryk, blodfedt og over-vægt etc. Alle disse specifikke sygdomsårsager er ofte socialt skævt fordelt (pilII). Man kan udtrykke det således, at denne type af determinanter medierereffekten af social position på helbred. Selvom figuren kun illustrerer én sådanmedierende årsag, handler det i virkeligheden ofte om lange årsagskæder,hvor fx sociale determinanter i arbejdsorganisation eller sociale relationer vir-ker gennem fysiologiske mekanismer, psykiske processer eller gennem sund-hedsadfærd.III
Differentiel sårbarhed:Sygdomsårsager har per definition en effekt på risikoenfor at rammes af sygdom eller skade (pil III). Styrken i denne effekt er imid-lertid ofte afhængig af tilstedeværelsen af andre risikofaktorer for den sammesygdom. Rygning har fx større absolut effekt på hjertesygdom, hvis man ogsåhar højt blodtryk. Man taler da om, at sygdomsårsagerinteragerereller virkerisynergi.I og med at lavere socialgrupper oftere er udsat for mange forskelli-ge både fysiske, sociale og adfærdsmæssige sygdomsårsager, indebærer det, ateffekten af en af de aktuelle årsager ofte vil være stærkere i lavere socialgrup-per end i højere. Man taler derfor om, at de er meresårbare.Differentiel sår-barhed handler således ikke nødvendigvis om andre determinanter end dem,som allerede er aktuelle under mekanismerne I og II, men om ophobning oginteraktion mellem dem. Ikke mindst vil interaktionen mellem tidligere eks-poneringer (I) og dem, som optræder senere i livet (II) være aktuel.Differentiel sygdomskonsekvens:Sygdomme og skader påvirker overlevelse,funktionsevne og livskvalitet, samt menneskers muligheder for at deltage iarbejdsliv og socialt liv i øvrigt (pil IV). Disse sygdomskonsekvenser påvirkesaf individets sociale position, fordi social position kan påvirke adgang tilbehandling og rehabilitering og de krav i arbejdet og på andre områder, somer afgørende for individets mulighed for at vende tilbage til arbejdet trodsnedsat funktionsevne. Der er således en tredje type af determinanter, somhandler om økonomiske, kulturelle og andre hindringer i adgangen tilbehandling, i adgangen til arbejdsmarkedet trods nedsat funktionsevne, og isocialforsikringernes dækning af økonomiske tab i forbindelse med sygdom.Sygdomskonsekvenser for individ og samfund.Endelig har de sociale konse-kvenser af sygdom på individniveau betydning for sygdommens videre forløbog vil dermed ofte forstærke den sociale ulighed i helbred (pil V). På sam-fundsniveau har sygdomskonsekvenserne betydning for de økonomiskeomkostninger af sygdom og for udbuddet af arbejdskraft. De mange menne-sker i arbejdsfør alder, som i dag står uden for arbejdsstyrken (se 4.12), har ivarierende grad dårligt helbred og nedsat arbejdsevne. Ikke mindst for dem,som har alvorlig psykisk sygdom og misbrug, kan de sociale konsekvenser afsygdom blive så alvorlige, at det leder til, at de blive socialt meget udsatte ogisolerede (se 4.6).
IV
V
Ulighed i sundhed – Årsager og Indsatser
27
Den struktur, som illustreres i figur 2.2, bruges i kapitel 4 til at strukturere gen-nemgangen af ulighedens determinanter. Modellen i figur 2.2. illustrerer, at derer tre typer af determinanter for social ulighed i sundhed, som delvis knytter sigtil forskellige livsfaser:i. Determinanter som er knyttet til børns tidlige udvikling og uddannelsesfor-løb, og som påvirker deres senere sociale position og dermed helbred, og somfor nogles vedkommende også har direkte helbredseffekter senere i livetii. Determinanter som er påvirket af individets sociale position dvs. sygdomsår-sager i miljø, arbejde, bolig og sundhedsadfærd, som på den måde medierereffekten af social position på risiko for sygdom og skader.iii. Determinanter som påvirker konsekvenser af sygdom, skader og aldring iform af overlevelse, funktionsevne, livskvalitet og beskæftigelse.
28
Ulighed i sundhed – Årsager og Indsatser
3. SocIAL ULIgheD I SUnDheD– oMFAng og UDVIkLIng
No data – no problem.No problem – no action.M. Marmot
3.1
At måle ulighed i sundhed
Når man skal måle omfanget af den sociale ulighed i sundhed og afgøre, om denændrer sig, eller om den er større i Danmark end i andre lande, er der er treprincipielt vigtige spørgsmål der skal tages stilling til50:I: Skal uligheden måles i absolutte termer (som en differens mellem grupper)eller i relative termer (som forholdet mellem grupper)? Fx i den ikke usædvanli-ge situation, hvor sygdomsrisiko bliver mindre i alle socialgrupper, men hvorrisikoen falder procentuelt lige meget i alle grupper, kan man få en situation,hvor den absolutte ulighed mindskes, mens den relative er uforandret.51Taler vida om et voksende sundhedspolitisk problem eller det modsatte? På sammemåde finder man ikke sjældent, at uligheden i relative termer er større i landemed totalt set lav dødelighed (som fx Sverige), mens den er lavere i lande medhøjere gennemsnitlig dødelighed (som fx Danmark). Skal man da konkludere, atSveriges sundhedspolitik lykkes mere eller mindre godt med at reducere densociale ulighed?II: Skal man kun sammenligne de mest kontrasterende grupper i befolkningen(fx de med den længste og korteste uddannelse), eller skal alle grupper derimel-lem tages med, og skal man tage hensyn til gruppernes størrelse? Spiller detnogen rolle for vores vurdering af udviklingen, om den gruppe, som slæber efteri dødelighedsudviklingen, bliver gradvis mindre? Det gælder fx dem med kortuddannelse, der gradvis bliver en mindre og mindre gruppe. Det påvirker pro-blemets størrelsesorden, hvis grupperne ændrer størrelse. Absolutte mål somSlope·index of inequality (SII– se fx tabel 1.1) og relative mål somConcentrationIndex(CI) tager hensyn til alle grupperne og deres størrelse. En anden måde atjustere for dette ses i figur 1.1 og figur 3.3, hvor fire lige store grupper (kvarti-ler) sammenlignes over tid. Reelt betyder det, at man over tid flytter grænsernemellem de fire uddannelses- eller indkomstkvartiler.III: Hvilken gruppe skal være den ”sunde” referencegruppe? Hvis vi har en situ-ation, hvor dødeligheden falder med stigende uddannelsesniveau helt op tilphd.-niveau, skal vi da sammenligne alle de andre grupper med dem, som harfået en phd.-grad? I så fald får vi en meget lille referencegruppe og dermed storusikkerhed i beregningerne. Eller skal vi vælge en større gruppe af alle med envideregående uddannelse, og dermed måske få mindre kontrast mellem grupper-ne? Et mål somPopulation attributable fraction (PAF)kan beregnes i både abso-lutte og relative termer, der tager hensyn til alle grupper og deres størrelse, mener meget følsomt for valg af referencegruppe. SII og CI er mindre følsomme forvalg af referencegruppe. Forklaringen på disse mål og andre epidemiologiskebegreber, som anvendes i denne rapport, findes i ordforklaringen (appendix B).
30
Ulighed i sundhed – Årsager og Indsatser
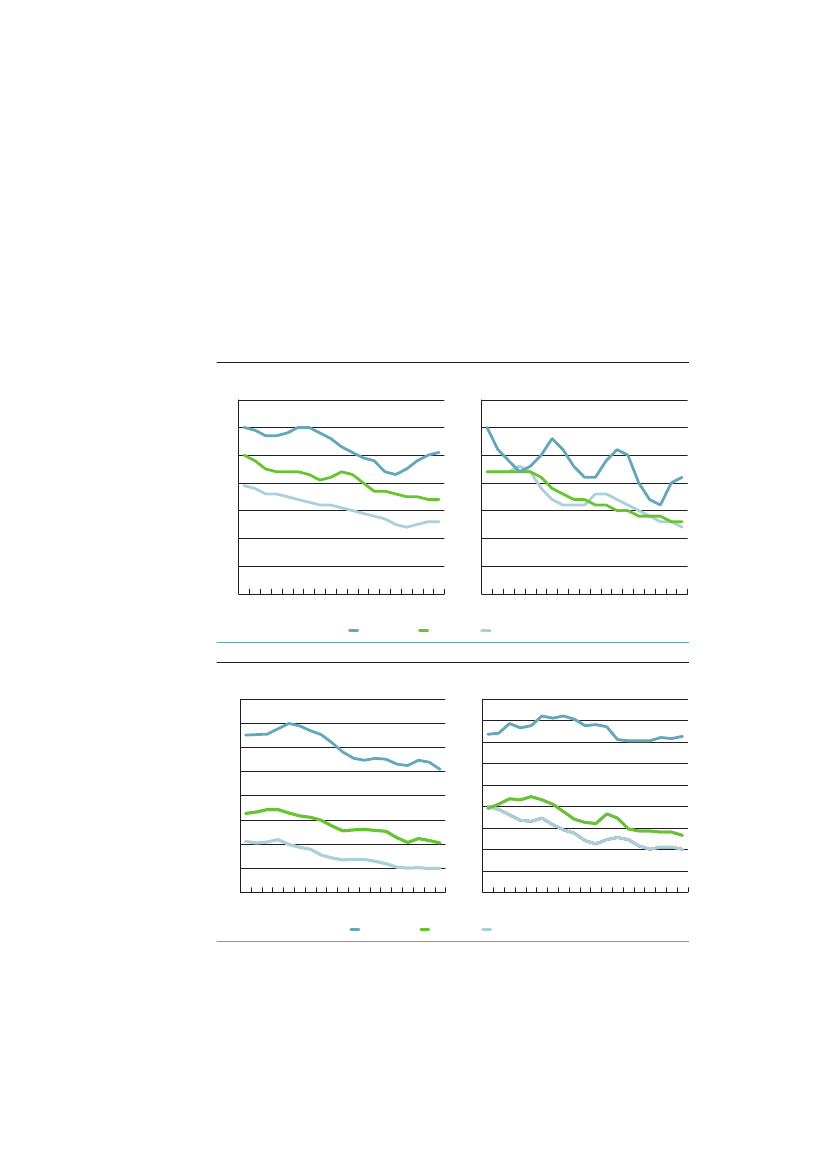
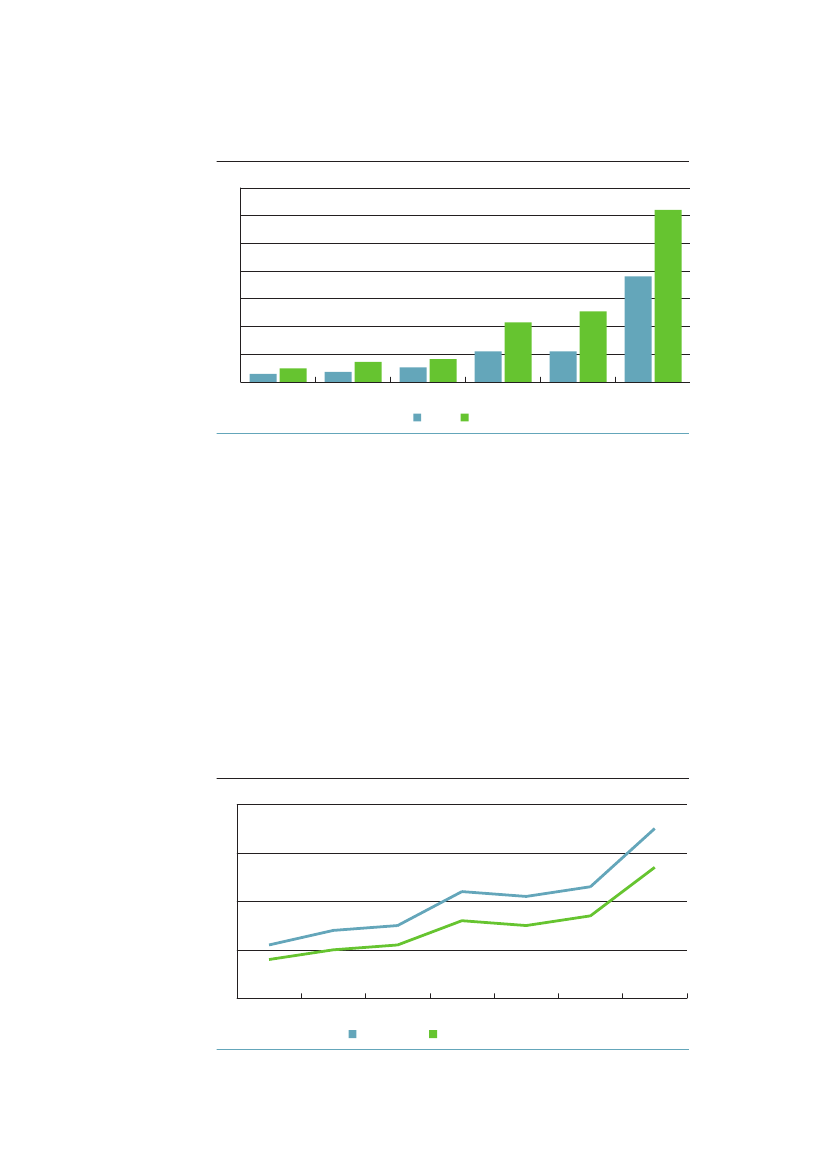
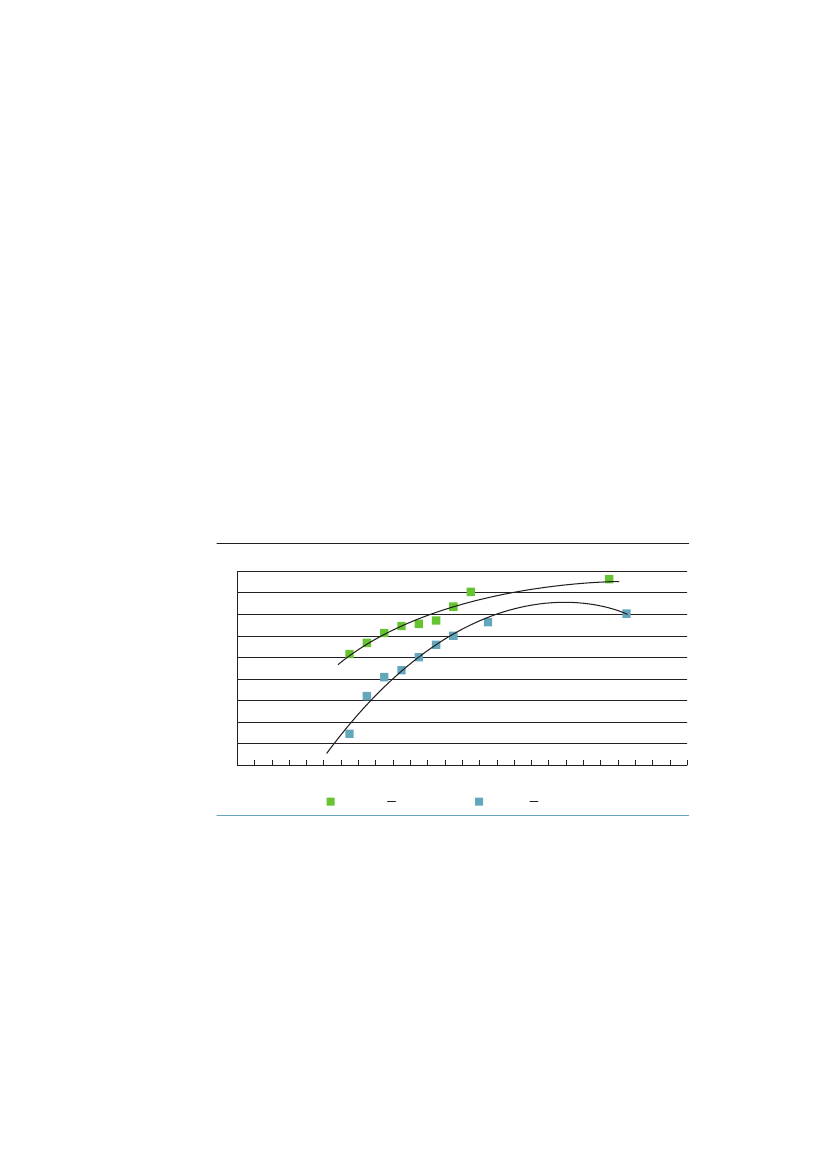
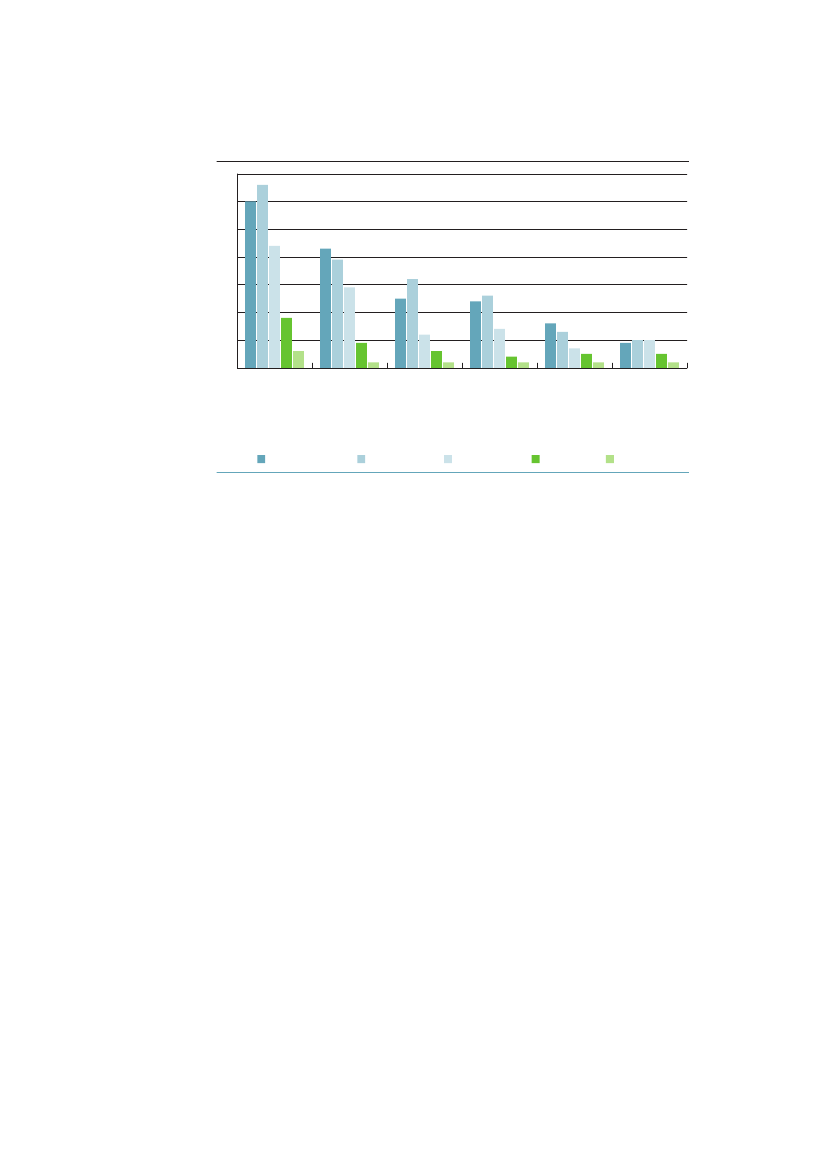
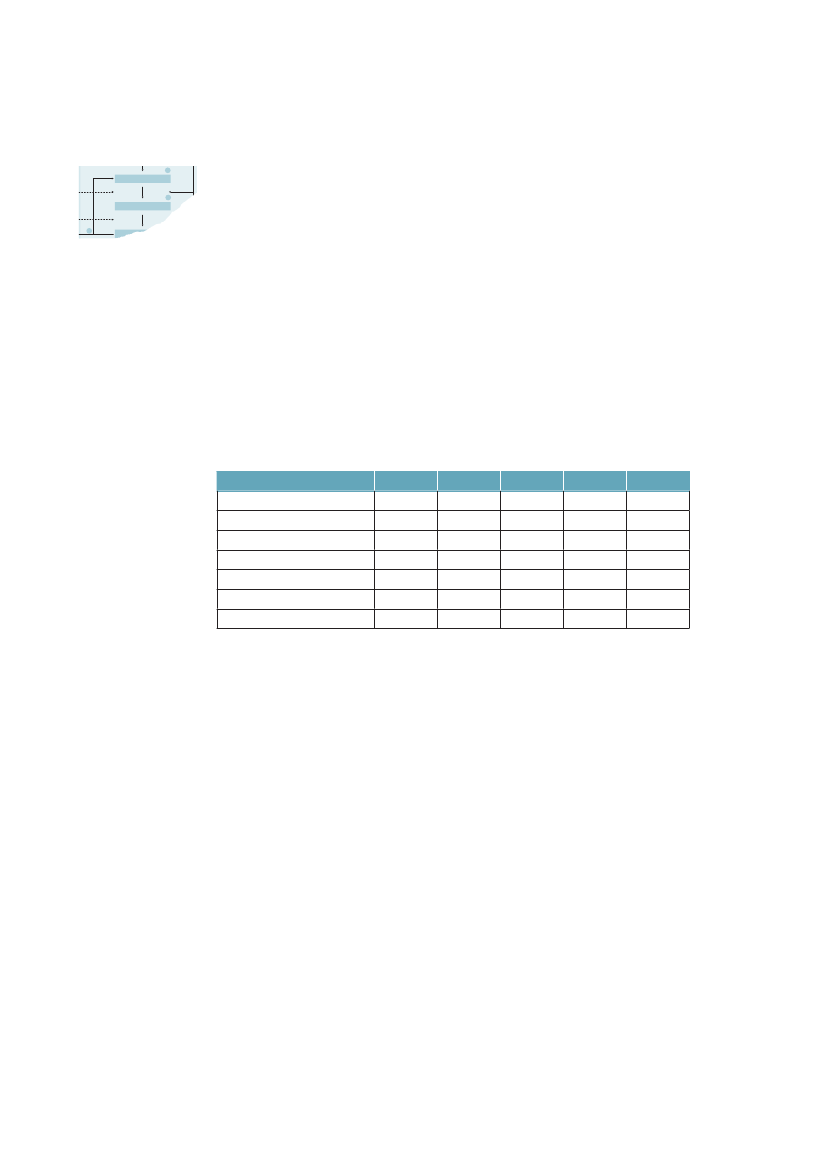
3.2 omfang af og udvikling i sundhedsforskelleneI dette afsnit beskrives uligheden i sundhed i Danmark med hjælp af forskelligehelbredsmål. Redegørelsen baseres udelukkende på epidemiologiske data og ana-lyser og indeholde både absolutte og relative mål.3.2.1 Spædbarnsdødelighed og fødselsvægtAllerede ved livets start findes der store sociale forskelle i helbred. Spædbarns-dødeligheden er således dobbelt så høj blandt børn født af mødre med højst 10års uddannelse som blandt børn af mødre med over 12 års uddannelse.52Børnaf mødre med kort uddannelse har lavere fødselsvægt end børn af mødre medmellemlang eller lang uddannelse, selv efter der er taget hensyn til svangerska-bets varighed (figur 3.1). I perioden 1981-2000 steg forskellen i gennemsnitligfødselsvægt i Danmark fra 74 gram til 103 gram, mens den sociale ulighed ifødselsvægt i Finland, Norge og Sverige var nogenlunde konstant. Ulighedenblev dermed størst i Danmark i 2000.53Figur 3.1 Forskel i fødselsvægt mellem børn til mødre med kort uddan-nelse sammenlignet med mellemlang og lang uddannelse 1981-2000 ide nordiske lande120110Gennemsnit forskel i gram1009080706050401981-19851986-1990DanmarkFinland1991-1995NorgeSverige1996-2000
Kilde: Mortensen et al. JECH, 2009;23:66-75.53
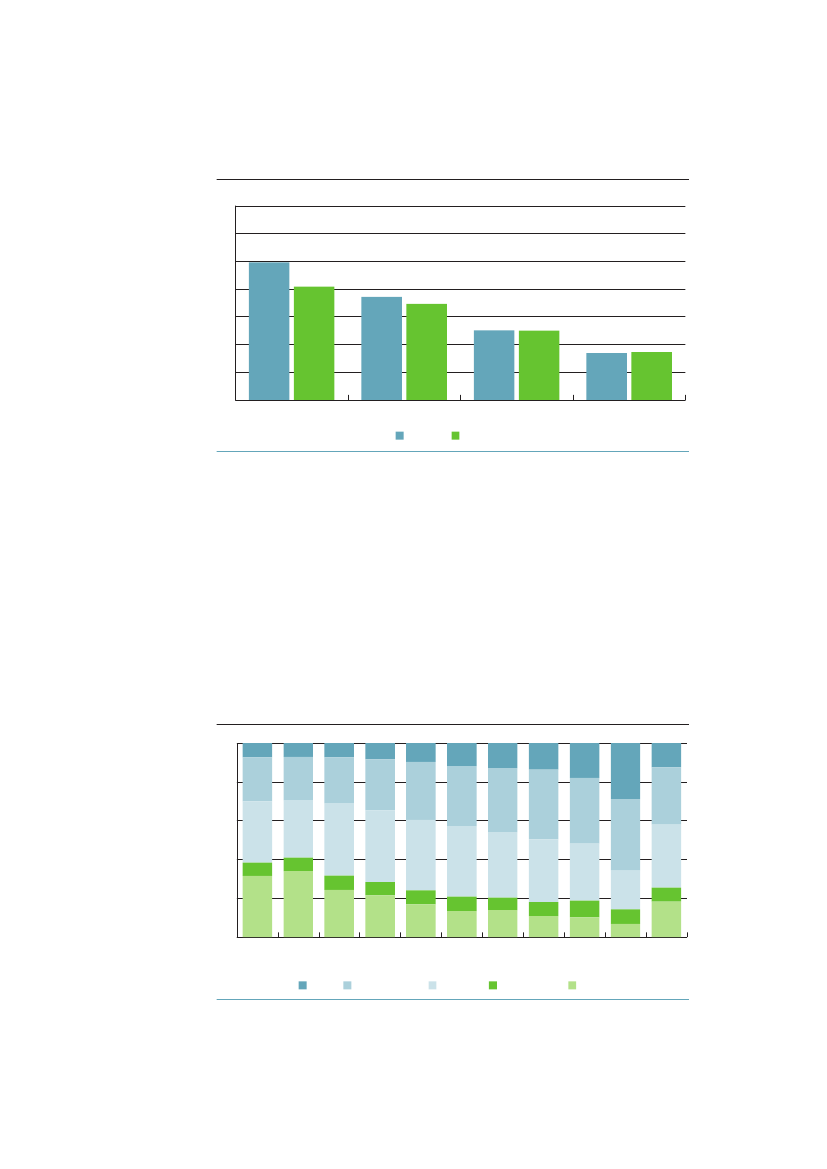
I perioden 1980-2000 havde kvinder med under 10 års uddannelse en omtrentdobbelt så stor risiko for at føde for tidligt sammenlignet med kvinder medmere end 12 års uddannelse, og tendensen over tid gik imod større relativ ulig-hed, specielt i forhold til for tidlig fødsel. Denne trend kunne ikke genfindes ide øvrige nordiske lande, der alle havde en mindre og let faldende social ulighedi for tidlig fødsel.543.2.2 DødelighedNår figur 1.1 viste, at ulighed i middellevetid vokser, kan det skyldes, at ulighe-den i dødelighed vokser samtidig i flere aldersgrupper, eller at forandringen sær-lig rammer én aldersgruppe og nogle få fødselsårgange. Graferne i figur 3.2 viserden beregnede dødeligheden fra 1991-2009 for mænd og kvinder i 3 alders-grupper 1-24 år, 25-44 år og 45-64 år. Ældre er ikke taget med, da registerdataom uddannelse her er mere usikre.
Ulighed i sundhed – Årsager og Indsatser
31
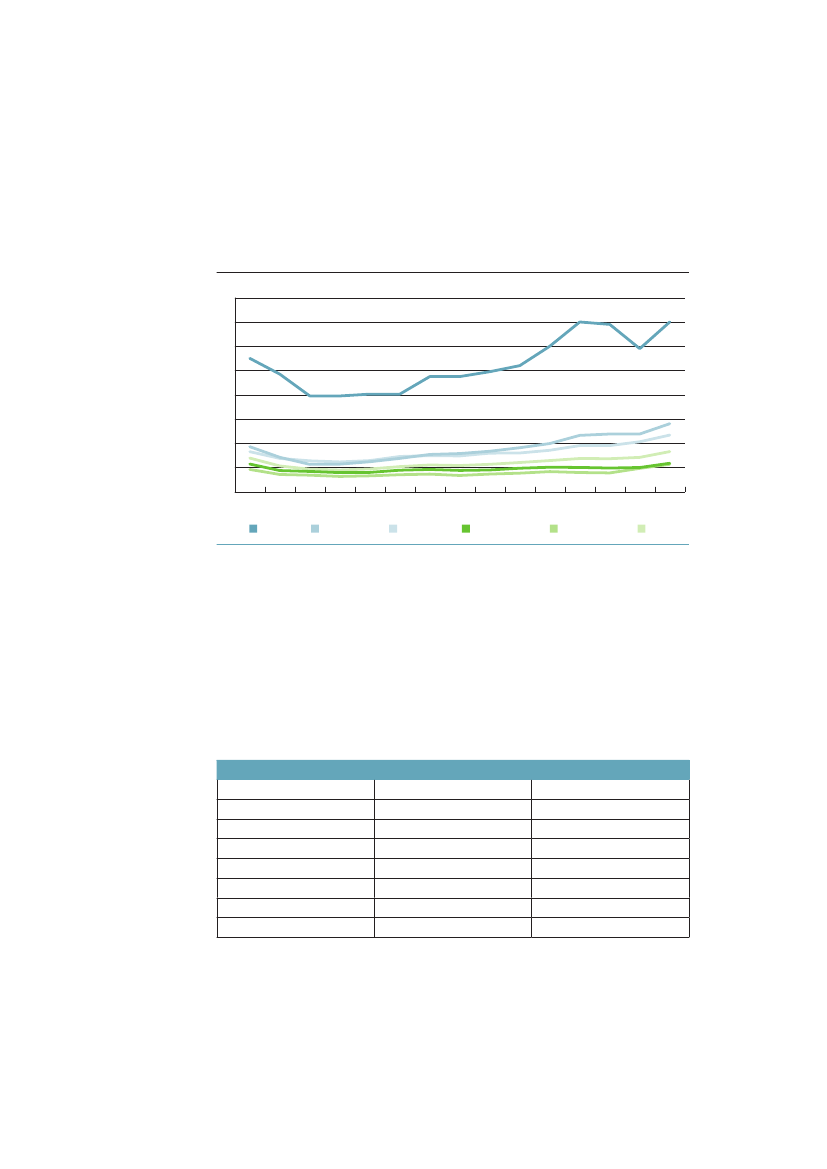
Der ses en generelt faldende tendens til dødelighed i alle grupper i særdeleshed i1990erne. Der er derefter tegn på en vis stagnation i dødeligheden blandt ufag-lærte mænd og kvinder i alle tre aldersgrupper i 2000-tallet, mens dødelighedenfortsætter med at falde i grupper med længere uddannelse. Det er baggrundenfor den fortsatte stigning af ulighed i dødelighed, som figur 1.1 viste. Men imodsætning til tallene i figur 1.1, hvor uddannelseskvartiler for hvert år frem-gik, forandres de tre uddannelsesgruppers størrelse over tid i figur 3.2, fordi derbliver færre ufaglærte og flere med videregående uddannelse.Figur 3.2 Dødelighed (per 100.000) for aldersgrupperne 1-24, 25-44 og45-64 år i perioden 1991-2009 efter højeste fuldførte uddannelses-niveau (for aldersgruppen 1-24 år efter forældrenes uddannelse).Aldersstandardiseret70605040302010091950005Ufaglært091-24-årige mændAntal353025201510509195Videregående0005091-24-årige kvinderAntal
Faglært
400350300250200150100500
25-44-årige mændAntal
18016014012010080604020
25-44-årige kvinderAntal
91
95
00
05Ufaglært
09
0
91
95Videregående
00
05
09
Faglært
32
Ulighed i sundhed – Årsager og Indsatser
Figur 3.2 fortsat140012001000800600400200091950005Ufaglært0945-64-årige mændAntal90080070060050040030020010009195Videregående00050945-64-årige kvinderAntal
Faglært
Kilde AE-rådet på baggrund af Danmarks Statistiks registre.
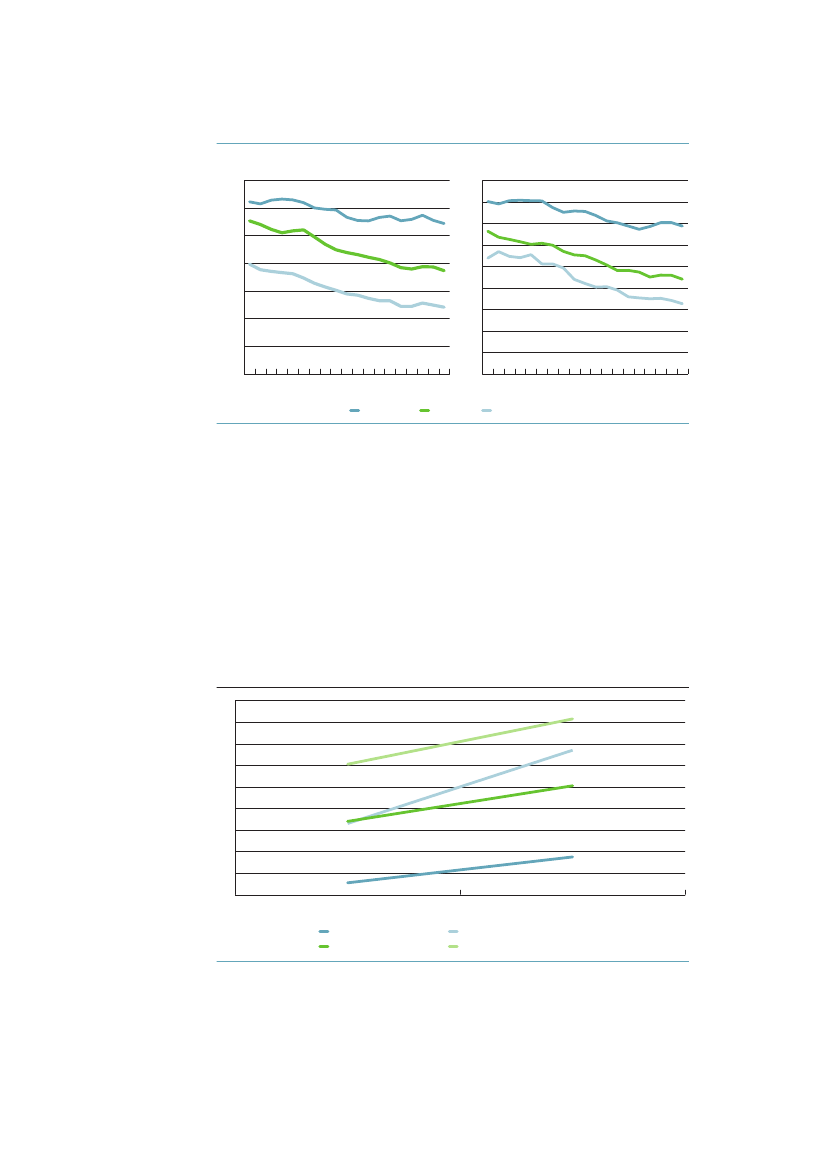
Mens uddannelse er en relativt konstant egenskab over livsløbet, ændres ind-komsten blandt andet som følge af forandringer i beskæftigelse, som ofte vilvære betinget af sygdom. Hvis man for hvert alderstrin beregner associationenmellem indkomst og dødelighed, og derefter regner det sammen til middelleve-tid, er det derfor ikke overraskende, at indkomsten har en stærkere associationmed dødeligheden, end uddannelsen har. Hvad der måske er mere overraskendei figur 3.3 er, at denne association forstærkes så kraftigt med tiden – særligt formændene.Forskellen i middellevetid mellem højeste og laveste indkomstkvartil stigerfra 5,5 år til 9,9 for mænd og fra 5,3 til 6,2 år for kvinder.Figur 3.3 Middellevetid (år) i højeste og laveste indkomstkvartil 1987og 2009868482807876747270681987Mænd laveste kvartilKvinder laveste kvartil2009Mænd højeste kvartilKvinder højeste kvartil
Kilde: AE-rådet på baggrund af Danmarks Statistiks registre.
3.2.3 Forventede leveår med godt og dårligt helbredHvis man kombinerer dødeligheden med den sociale ulighed i selvvurderet hel-bred, finder man, at der er en markant forskel i forventede leveår med selvvurde-ret dårligt eller meget dårligt helbred, og at forskellen er voksende. I tabel 3.1 ser
Ulighed i sundhed – Årsager og Indsatser
33
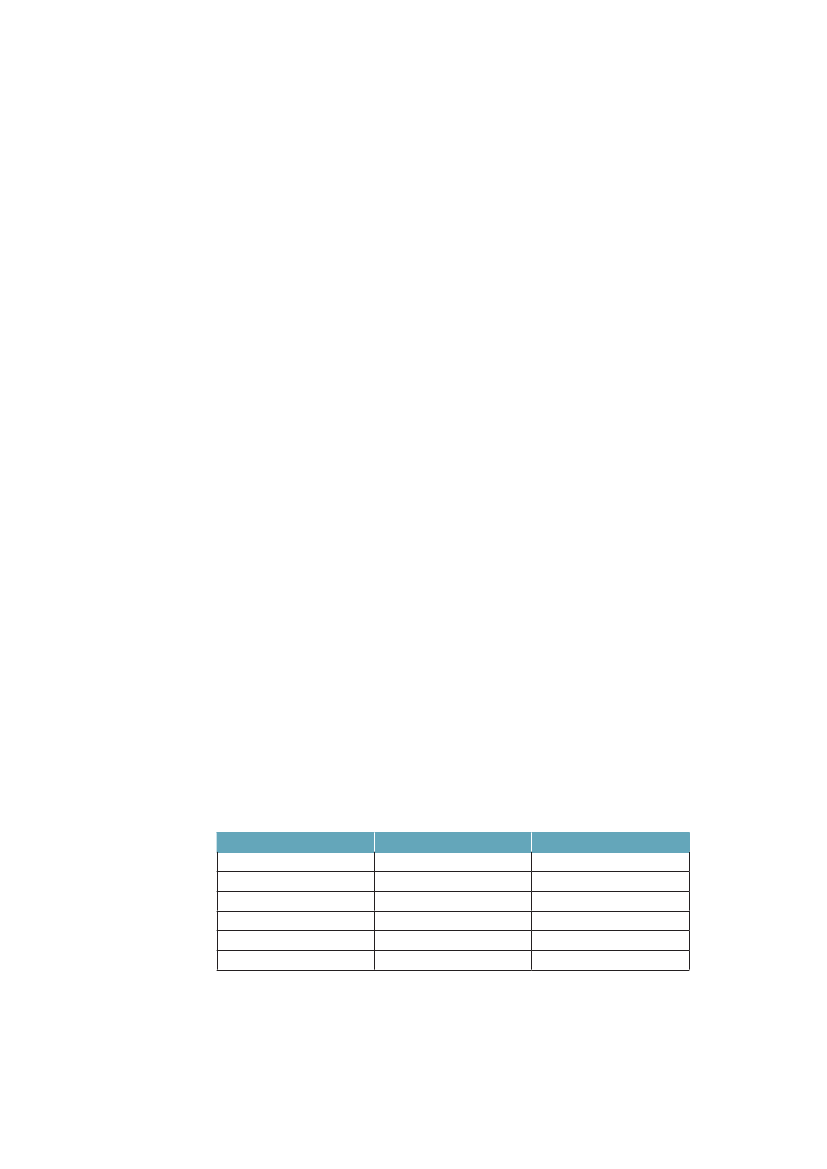
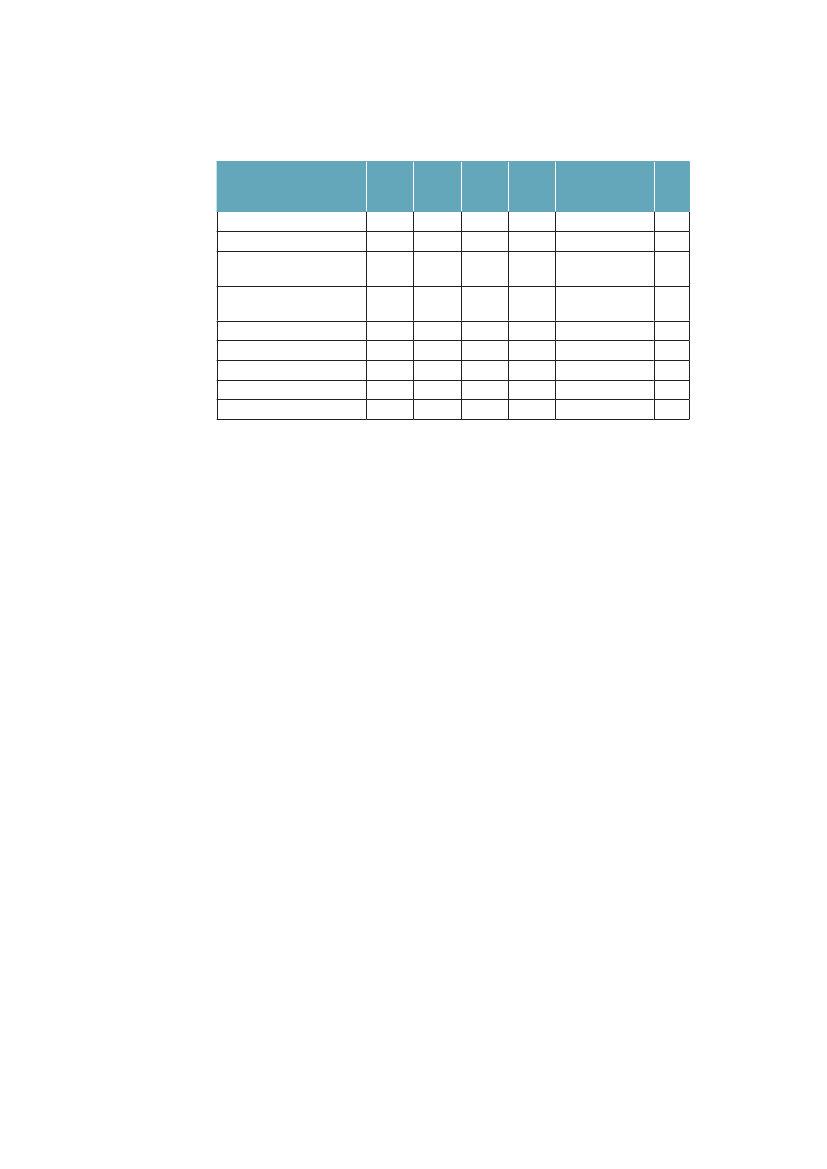
man, at kort-uddannede ikke kun har færre leveår at se frem til, men at en lave-re andel af disse leveår kan forventes at være med godt helbred. Fra 1994 til2005 er restlevetiden øget for alle grupper, men særlig for højtuddannede mænd.Andelen af år med godt helbred har ikke ændret sig voldsomt i nogen af grup-perne. Det er med andre ord år med godt helbred, som i alle grupper er blevetlagt til livet i denne periode.Tabel 3.1 Ulighed i 30-åriges forventede restlevetid og den procent-andel af restlevetiden som kan forventes at være med godt helbred.Danmark 1994/2005MændUddannelse:1994restlevetid (år)Andel år med godt helbred2005restlevetid (år)Andel år med godt helbred
KvinderKort42,572 %44,467 %
Lang46,686 %49,383 %
Mellem44,676 %47,180 %
Lang50,580 %52,782 %
Mellem49,573 %51,575 %
Kort48,060 %49,561 %
Kilde: Brønnum-Hansen. SJPH 2008;36:44-51.55
3.2.4 Ulighed i sygdomskonsekvenserEt sidste aspekt ved ulighed i sundhed, som skal belyses her, er, at jo alvorligerekonsekvenser af sygdom, der studeres, jo større er den relative sociale ulighed.Tabel 3.1 viste, at personer med kort uddannelse får et kortere liv, og samtidig etliv med flere syge år. I tabel 3.2 ser vi, at sygdom desuden har alvorligere konse-kvenser for de kort uddannede.Tabel 3.2 Overrisiko i % for sygdomskonsekvenser for personer medkort uddannelse (<10 år) sammenlignet med dem som har lang (>12 års)uddannelse. Danmark 2005. Alders- og kønsstandardiserede talLangvarig sygdomLangvarig hæmmende sygdomVarig aktivitetsbegrænsningpga. sygdomophørt med arbejde pga. sygdom+38 %+78 %+118 %+178 %Besøgt egen læge seneste(3 måneder)Bruger medicin regelmæssigtBesøgt praktiserende speciallæge(3 måneder)Været til genoptræning(12 måneder)+12 %+36 %-6 %+24 %
Kilde: SIF, SUSY database.
Forekomst af langvarig sygdom er 38 % større blandt dem med kort uddannel-se, dvs. med under 10 års uddannelse, sammenlignet med dem som har over 12års uddannelse. Ser vi på, om de har langvarighæmmendesygdom, bliver forskel-len 78 %, og for varig aktivitetsbegrænsning og arbejdsophør er forskellen118 % respektive 178 %. Ovenstående tabel viser også, at fordelingen af kon-takter til sundhedsvæsenet ikke svarer til det mønster, som forekomst og konse-kvenser af langvarig sygdom udviser. Det ser umiddelbart ud, som om behovetfor hjælp, her målt som selvrapporteret sygdom og funktion, udviser meget stør-re sociale forskelle, end hvad der findes i brugen af sundhedsydelserne. Detantyder, at der kan findes sociale uligheder i brug af sundhedsvæsenet, som ikkesvarer til behovene, og at arbejdsmarkedet kan være svært tilgængeligt for dem,som både er syge og kortuddannede (se afsnit 4.11-12).
34
Ulighed i sundhed – Årsager og Indsatser
3.2.5 De socialt udsattes helbredMens ovenstående figurer og tabeller illustrerer ulighed mellem store befolk-ningsgrupper opdelt efter uddannelse og indkomst, illustrerer nedenståendetabel 3.3 et kvalitativt anderledes fænomen, nemlig desocialt udsattesmeget højesygelighed. I hele befolkningen er andelen, som angiver aktivitetsbegrænsningpga. sygdom, 13,1 %, for de socialt udsatte er tallet 40-50 %. Forskellen efteruddannelse er en brøkdel af den, som findes mellem de udsatte grupper ogresten af befolkningen.Tabel 3.3 Andel (%) som inden for en 14-dages periode på grund af syg-dom har været begrænset i at udføre sædvanlige daglige gøremål.AldersstandardiseretUdsatte grupperAlkoholmisbrugereSindslidendehjemløseStofmisbrugereFattige43,649,442,845,152,5> 12 års uddannelse10-12 års uddannelse14,211,9
Hele befolkningen efter uddannelse< 10 års uddannelse17,2
Kilde: SIF: SUSY-Udsat 2007 og for hele befolkningen efter uddannelse: SUSY 2005.Anm. ’Fattige’ er defineret som personer, der har angivet, at de ofte ikke får mad nok, fordi deikke har råd. SUSY 2005 bruges som sammenligningsgrundlag for baggrundsbefolkningen.
Et studie af 509 hjemløses dødelighed i København i 1990erne56dokumentere-de en overdødelighed i aldersgruppen 25-44 år på 510 %. Af de hjemløse var83 % psykisk syge eller misbrugere. Uligheden i sundhed mellem udsatte og denøvrige befolkning er altså således kvalitativt af en helt anden størrelsesorden, endden gradient vi illustrerede i de foregående tabeller, men vi taler da om relativtsmå grupper på nogle få procent af befolkningen.3.2.6 Indvandreres helbredEt aktuelt studie over dødeligheden blandt indvandrere i Danmark 2005-200957viser, at blandt indvandrere fra nabolandene finder man en højere dødelighedend lokalbefolkningens, mens dødeligheden blandt indvandrere fra særlig ikke-vestlige lande er lavere end i Danmark (tabel 3.4). Var der justeret for de ikke-vestlige indvandreres lavere uddannelsesniveau og sociale position i det danskesamfund, var forskellene formentlig endnu mere udtalte. Forklaringen er somnævnt formentlig både en positiv selektion blandt de immigranter, som kommerlangvejs fra, og en anderledes livsstil med lavere tobaks- og alkoholforbrug, ikkemindst blandt kvinder. Danmarks Statistik vurderer i sin rapport, at den fejlkil-de, der kan opstå ved at nogle flytter tilbage til hjemlandet og dør der, uden atdet meddeles danske myndigheder, er ubetydelig.
Ulighed i sundhed – Årsager og Indsatser
35
Tabel 3.4 Relativ dødelighed blandt indvandrere i Danmark 200-2009 ialdersgruppen 25-89 år. Personer med dansk oprindelse = 100. Alders-standardiseretMændDanmarkSverigenorgeex-JugoslavienTyrkietPakistanAlle ikke-vestlige landeAlle vestlige lande100 (ref)10410910587838092
Kvinder100 (ref)9810210187-7693
Kilde: Danmarks Statistik: Indvandrere i Danmark 2010.
Det er dog værd at bemærke, at mønstret i indvandreres sundhed er meget uty-deligt både med hensyn til indvandreres oprindelse og bosætningsland. Fx harbørn af mødre fra Pakistan, Somalia og Tyrkiet højere spædbarnsdødelighed endbørn af danske mødre,58og denne overdødelighed kan langt fra forklares medhenvisning til socioøkonomiske forhold. Når man ser på børn af tyrkiske mødrei Skandinavien, har det vist sig, at det kun er i Danmark, der er en neonataloverdødelighed, men ikke hvis de bor i Norge eller Sverige.59Et aktuelt studieover indlæggelse for hjerteinfarkt baseret på Landspatientregisteret har vist enkraftig oversygelighed blandt indvandrere med pakistansk og tyrkisk oprindelsepå 132 % for kvinder respektive 74 % for mænd. Det stemmer ikke med detbillede, den totale dødelighed indikerer. Når man justerer for beskæftigelse ogindkomst reduceres denne oversygelighed til 95 % respektive 45 %,60hvilketillustrerer, at en del af uligheden i sundhed efter fødselsland forklares af socio-økonomiske faktorer. Samlet må man dog foreløbig sige, at mønstret i og meka-nismerne bag variationerne i indvandreres sygelighed og dødelighed i Danmarklangt fra er udredte, og at de delvis ser ud til at forklares med henvisning til ind-vandreres mindre privilegerede socioøkonomiske situation, hvad angår uddan-nelse og indkomst. Nogle af disse variationer kan således helt eller delvist forkla-res ved hjælp af de determinanter, som gennemgås i denne rapport, men det erikke undersøgt i nogen større udstrækning.
36
Ulighed i sundhed – Årsager og Indsatser
3.3 hvilke sygdomme skaber den sociale ulighed i sygdoms-byrde?Næste led i forståelsen af, hvad den sociale ulighed i sundhed beror på, er at sehvilke typer af sygdomme og skader, der skaber den sociale gradient i sundhedog de socialt udsattes meget dårlige helbred. Ikke kun dødeligheden, men ogsåsygdomsbyrden er ulige socialt fordelt. Anvendes data over dødsårsager og selv-rapporteret langvarig sygdom blandt dem, der deltager i de store Sundheds- ogSygeligheds undersøgelser61finder man, at hjertekar-sygdomme står for godt20 % og kræft for godt 10 % af uligheden i restlevetid mellem uddannelses-grupper. Muskel-skelet-besvær står for over 70 % af uligheden, når den målessom år med langvarig begrænsende sygdom.62Anvendes i stedet WHOs beregninger over sygdomsbyrden i Danmark målt somleveår tabt i for tidlig død og langvarig begrænsede sygdom (DALYs), får vi etlidt anderledes billede (se tabel 3.5). Tabellen viser de 10 sygdomme, som bidra-ger mest til ulighed efter uddannelse i sygdomsbyrde. Sammenlagt står de for85 % af uligheden. Bag de enkelte tal i denne tabel findes en lang række anta-gelser og usikkerheder, men der kan drages to konklusioner: Den ene er, at de tisygdomme som her er nævnt, er dem, der dominerer billedet, selvom rækkeføl-gen kan være noget usikker. Den anden konklusion er, at det stort set er desamme sygdomme, der både dominerer sygdomsbyrden i hele befolkningen, dvs.gennemsnittet (højre kolonne) og uligheden (venstre kolonne), dvs. forskellen isygdomsbyrde mellem den halvdel af befolkningen, der er kortest uddannet iforhold til den halvdel, der er længst uddannet.Tabel 3.5 De ti sygdomme som bidrager mest til ulighed i sygdoms-byrde i Danmark. Differens i sygdomsbyrde målt som DALY per 1000mellem de 50 % som har kortest og længst uddannelseUlighedDALY per 1000koLhjertesygdomMb. Alzheimer (demens)LungekræftDepressionAlkoholafhængighedhørenedsættelseDiabetesLevercirroseSlagtilfældeAlle diagnoser11,510,95,93,53,32,62,42,21.71.654,5
GennemsnitDALY per 1000(rangordning)16,4 (2)17,5 (1)9,0 (5)9.5 (4)7,0 (7)4,0 (12)7,3 (6)5,3 (9)3,5 (14)10,1 (3)192,8
Kilde: Beregninger efter WHO, Global Burden of Disease (GBD) 2009.Kilde: Institut for Folkesundhedsvidenskab, Københavns Universitet.
DALYs beregnes som en sum af antal år tabt i for tidlig død og langvarigbegrænsende sygdom. Dødeligheden beregnes som restlevetiden for hvert døds-fald og sygeligheden beregnes som antal nye sygdomstilfælde af hver diagnosemultipliceret med varigheden og en funktionsvægt som går mellem 1 (død) og 0(fuldt frisk). Alvorlig depression får fx vægten 0,7. (WHO 2006). WHO publi-cerer en standardversion af DALY, som inkluderer en aldersvægtning, hvor de
Ulighed i sundhed – Årsager og Indsatser
37
erhvervsaktive aldersgrupper vægtes højere end børn og ældre, og diskonteringpå 3 % per år. Ovenstående tabel er korrigeret, så aldersvægtning og diskonte-ring ikke indgår. Den venstre kolonne viser differens mellem de 50 % i befolk-ningen som har kortest uddannelse, og de som har længst uddannelse. Højrekolonne viser sygdomsbyrden for befolkningsgennemsnittet.I WHOs DALY beregninger baseres tallene på den medicinske epidemiologisviden om forekomst af forskellige sygdomme og deres konsekvenser i forhold tildødelighed og påvirkning af funktionsevne og livskvalitet. Her medregnes ogsåde sygdomme, som er underrepræsenterede i befolkningsundersøgelser somSUSY, hvor fx psykisk syge deltager mindre ofte. Her ser man således at bådedemens, depression og alkoholmisbrug spiller en stor rolle, ved siden af rygelun-ger (KOL) og iskæmisk hjertesygdom, lungekræft mm.For de socialt udsatte kan tabel 3.6 illustrere, hvilke sygdomme der i særlig grader medvirkende til oversygelighed i denne gruppe. Tabellen viser den relativerisiko for at blive indlagt på sygehus med forskellige typer af sygdomme, formænd og kvinder som er blevet kontaktet på forskellige væresteder i Danmark,dvs. hovedsageligt hjemløse sammenlignet med den øvrige befolkning. Der er,som i tabel 3.3 tale om flere hundrede procents forskelle for infektioner og ska-der, og flere tusinde procents forskelle for risikoen for at være indlagt for psykia-triske lidelser og misbrug. Det illustrerer det forhold, som vi allerede pegede på ikapitel 2, at mens gradienten i stor udstrækning skabes af skæv ophobning afdeterminanter over livsløbet, skabes de socialt udsattes svære situation af en ondcirkel af sociale konsekvenser af, og årsager til (ofte psykisk) sygdom (se videreafsnit 4.6).Tabel 3.6 Relativ risiko for sygehusindlæggelser 2007 baseret på re-gisterdata for socialt udsatte grupper (kontaktet på 120 væresteder).Hele befolkningen = 1MændInfektionssygdommekræftPsykiske lidelserSkaderAlle diagnoser6,70,925,34,62,5
Kvinder12,40,737,17,31,8
Kilde: Juel,K. et al. Socialt udsattes brug af sundhedsvæsenet. Rådet for Socialt Udsatte, 2010.
38
Ulighed i sundhed – Årsager og Indsatser
4. ULIgheDenS DeTerMInAnTer
kriterier for valg af determinanterSundhedspolitikken kan sjældent ændre på et voksent individs sociale position isamfundet, men den kan gribe ind i nogle af de mekanismer, som skaber socialulighed i sundhed. Flere påvirkelige determinanter tidligt i livet hareffekt på densociale position,som individet opnår som voksen, andre er sygdomsårsager sompåvirkes af den sociale positionsom voksen, eller sompåvirker effekten afsocialposition.Som det fremgik af redegørelsen for de grundlæggende årsagsmekanismer i kapi-tel 2 og figur 2.2 kan man tale om tre grupper af determinanter som driver ulig-heden i sundhed.i. Determinanter som er knyttet til børns tidlige udvikling og uddannelsesfor-løb, og som påvirker deres senere sociale position og dermed helbred, og somfor nogles vedkommende også har direkte helbredseffekter senere i livet.ii. Determinanter som er påvirket af individets sociale position dvs. sygdomsår-sager i miljø, arbejde, bolig og sundhedsadfærd, som på den måde medierereffekten af social position på risiko for sygdom og skader.iii. Determinanter som påvirker konsekvenser af sygdom, skader og aldring iform af overlevelse, funktionsevne, livskvalitet og beskæftigelse.Den valgte model (figur 2.2) for prioritering af determinanter ligger tæt på denmodel, som er blevet brugt af WHO og i det engelske review og den norskeudredning. Fire kriterier har været styrende for valget af determinanter:��At de har (eller forventes at få) en betydelig effekt på sygdomsbyrden i dendanske befolkning.��At forekomsten eller effekten er socialt skævt fordelt.��At de kan påvirkes med nationale, regionale eller lokale politikker og indsat-ser.��At de kan monitoreres med en eller flere valide indikatorer (se appendiks A).De følgende afsnit vil formidle den viden, der udgør det faglige grundlag for eneffektiv sundhedspolitik i forhold til at reducere ulighed i sundhed. Det drejersig om:��Viden om determinanterneseffekt på helbredog om bagvedliggende årsagertil determinanterne og deres fordeling i befolkningen. Det handler i storudstrækning om medicinsk, epidemiologisk og samfundsvidenskabelig videnindsamlet med kvantitative metoder.��Viden omeffektive indsatsermed hvilke man kan påvirke determinanternesforekomst, og viden om evt. differentiel effekt, for at sige noget om forventeteffekt på fordelingen af determinanter. I en medicinsk kontekst vil det værerimeligt at forvente viden baseret på kontrollerede og randomiserede studier.For mange af de aktuelle determinanter, som fx vedrører arbejdsliv, socialpo-litik, skole, findes denne type af viden ikke – blandt andet fordi den sjældenthar været efterspurgt. Fx har man i arbejdsmiljøarbejdet ofte fundet, at godepidemiologisk evidens var tilstrækkelig til at lovgive om grænseværdier mm.Forslag til indsatser baserer sig også i denne rapport i stor udstrækning påsådan observationel evidens. Selv i de tilfælde, hvor vi ved noget om effektbaseret på eksperimentel evidens, ved vi sjældent noget om differentiel effekt.Vi er da ofte nødt til at antage, at effekten er den samme på tværs af socialegrupper.��Den sidste type af viden handler om dekontekstuelle forudsætninger for imple·mentering.Her ligger en begrænsning i, at det er meget kontekstafhængig
40
Ulighed i sundhed – Årsager og Indsatser
viden, dvs. at erfaringer fra andre lande som fx England eller Sverige, somhar arbejdet med spørgsmålet i mange år, ikke uden videre er relevante. Dersavnes i høj grad dansk forskning på området.
effektive indsatserNår man skal vurdere en indsats’ potentielle effekt på ulighed i sundhed vil det,uanset om vi taler om forebyggende, behandlede eller rehabiliterende indsatser,være vigtigt at skelne mellem tre aspekter af ulighed i indsatsen:��differentiel sårbarhed��differentiel effekt��differentiel implementeringI dette kapitel bliver der peget på situationer, hvor man i forskningen har kon-stateret, at der er en større (absolut) effekt af en sygdomsårsag i mindre privile-gerede befolkningsgrupper, fordi de også er eksponerede for andre interagerendeårsager. Det betyder, at en given reduktion af eksponeringen får større effekt i demindre privilegerede grupper – vi taler da omdifferentiel sårbarhed(se 2.4).I det følgende gives flere eksempler på, at der ofte mangler viden om effekten afen given indsats på forskellige socioøkonomiske grupper, men at der ofte vedstrukturelle virkemidler (se tabellen nedenfor) får en større effekt på de mesteksponerede, mens der ved brug af andre mere individuelle virkemidler får detmodsatte mønster med større effekt blandt veluddannede – vi taler omdifferen·tiel effekt.Strukturelle virkemidlerØkonomiske (afgifter, indkomstpolitik)Juridiske (arbejdsmiljølovgivning, barsel)Fysiske (cykelstier, teknologi på arbejdspladsen),Sociale (arbejdsorganisation, daginstitution)
Individuelle virkemidlerPædagogiske (kampagner, rådgivning)Psykologiske (rygestopkurser, kriseterapi)Biologiske (vaccination)Farmakologiske (blodtryksbehandling)kirurgiske (fjernelse af forstadier til kræft)
Endelig er forudsætningerne for at implementere strukturelle tiltag meget for-skellige afhængigt af lokalsamfundets politiske, sociale og økonomiske ressour-cer. Mulighederne for at nå forskellige grupper med effektive tilbud og ydelserkan være meget varierende (se afsnit 4.9) og derescompliancemed indsatsenligeså – vi taler omdifferentiel implementering.For de mange indsatser, hvor der ikke er eksperimentel viden om differentieleffekt, vil det i lighed med de internationale reviews blive antaget, at strukturellevirkemidler ikke har svagere effekt på mindre ressourcestærke personer. Der erstørre usikkerhed om dette også kan antages for individuelle indsatser. I de til-fælde, hvor særligt effektive indsatser gør brug af individuelle virkemidler, vil derbliver lagt vægt på, at ydelser og tilbud sker i forbindelse med en proaktiv ogopsøgende indsats.
Ulighed i sundhed – Årsager og Indsatser
41
12 determinanter for social ulighed i sundhedi.Tidlige determinanter som påvirker social position og helbred1. Børns tidlige udvikling – kognitiv, emotionel, social2. Skolegang – uafsluttet skolegang3. Segregering og socialt nærmiljøii. Sygdomsårsager som påvirkes af social position:4.5.6.7.8.9.10.Indkomst – fattigdomLangvarig arbejdsløshedSocial udsathedFysisk miljø – partikler og ulykkerArbejdsmiljø – ergonomisk og psykosocialSundhedsadfærdTidlig nedsættelse af funktionsevne
iii. Determinanter som påvirker sygdomskonsekvenser11. Sundhedsvæsenets rolle12. Det ekskluderende arbejdsmarked
42
Ulighed i sundhed – Årsager og Indsatser
I. Tidlige determinanter som påvirker social position og helbredSAMFUNDSAMFUNDINDIVIDINDIVIDArv, tidlig udvikling,Arv, tidlig udvikling,uddannelse, etnicitetuddannelse, etnicitetII
ontekst
Social kontekstA
A
B
B
Social position
Social position
II
SygdomsårsagC
II
SygdomsårsagIII
CSygdom/skadePolitikD
III
Sygdom/skadeIVV
itik
DV
Sygdomskonsekvenser
IV
Allerede i kapitel 1 blev peget på det forhold, at eksponeringer over hele livslø-bet kan påvirke helbred i voksenalder. I dette afsnit ses på tidlige determinanter,hvis sundhedseffekter i høj grad går via deres effekt på social position, men hvoren del af helbredspåvirkningen også sker direkte, således at faktorer i barndomog ungdom har betydning for individets helbred som voksen uanset social posi-tion. I forhold til figur 2.2, handler det således om mekanisme I, og interventi-onspunktet som svarer til pilen A.De udvalgte determinanter drejer sig om børns tidlige udvikling (afsnit 4.1),uafsluttet skolegang (afsnit 4.2), og boligsegregation (afsnit 4.3). For hver deter-minant beskrives i det følgende: effekten på social position, effekten på helbred,årsagsmekanismer og indsatsområder.
Sygdomskonsekvenser
4.1
Børns tidlige udvikling
Med børns tidlige udvikling henvises til den kognitive, sproglige, sociale ogemotionelle udvikling frem til 6-8-års alderen. Forskning fra meget forskelligediscipliner som adfærdsgenetik, neurobiologi, socialepidemiologi og psykologihar de seneste år øget vores forståelse for, at udviklingen i barnets tidlige leveårlægger grunden til individets fysiske, psykiske og kognitive kompetencer restenaf livet.63Den tidlige udvikling er således en afgørende determinant for socialeog sundhedsmæssige forhold senere i livet. Faktorer helt tilbage ifosterstadietkanlede til nedsat fostervækst (også kendt som intrauterin væksthæmning), for tidligfødsel og medfødte misdannelser, der, som vi skal se i det følgende, påvirker risi-koen for senere negative helbredskonsekvenser. Efter fødslen har det fysiske nær-miljø, emotionel tilknytning og social interaktion, og den sproglige og kognitivestimulering stor betydning for barnets videre udvikling og skolegang samt dertilassocierede opnåelse af social position i samfundet. Særligt spiller omsorg, sti-mulering, støtte og tilknytning i løbet af de første 18 måneder en stor rolle.Disse faktorer influerer selve nervebanernes udvikling i hjernen64og dermed bar-nets kognitive, sociale, og adfærdsmæssige evner.65Når der er store sociale for-skelle i forekomsten af disse tilstande, har vi allerede lagt et vigtigt kim til såvelsociale forskelle i sygelighed senere i livet, og til det man kalder social arv, ellermere præcist: chanceulighed.664.1.1 Effekter af den tidlige udvikling på helbredFaktorer i den tidlige udvikling påvirker både fysiske og psykiske helbredsindika-torer og lægger an til tilegnelsen af god eller dårlig sundhedsadfærd. De helt tid-lige determinanter så som nedsat fostervækst og for tidlig fødsel forekommer ilangt højere grad blandt børn af mødre med kort uddannelse og lav socioøkono-misk position.67;68Disse faktorer har en stor betydning, idet de prædisponerer for hæmmet udvik-ling, ADHD og cerebral parese (hjernelæsioner i forbindelse med fødsel/spastisklammelse), og senere i livet for forhøjet blodtryk, insulinresistens og iskæmiskhjertesygdom. I særdeleshed ses effekten på de kroniske sygdomme blandt dem,som i løbet af ungdom og voksenliv bliver overvægtige.69-71
Ulighed i sundhed – Årsager og Indsatser
43
Udover determinanterne i fostertilstanden, har mange studier vist en effekt afforældres sociale position tidligt i børnenes liv og et meget bredt spektrum afsomatiske og psykiske helbredsproblemer senere i livet. I barndommen er derallerede nogle tegn på sociale forskelle i sygdomsforekomst og trivsel, selvom for-skellene kun på få parametre er markante og statistisk signifikante.72Dette gæl-der fx for overvægt og børns ulykker i hjemmet. Ulykkesregistret for 1998-2003viser, at børn under 15 år af kortuddannede mødre havde ca. 54 % større risikofor skadestuekontakt i forbindelse med hjemmeulykker end børn af mødre medvideregående uddannelse.73For forgiftninger steg overrisikoen til 91 %. Fra ca.10-års alderen, når børnene begynder at færdes i trafikken, stiger antallet af tra-fikulykker, og her er uligheden særlig stor for knallertulykker, hvor der er 3,6gange så stor risiko for børn af kortuddannede mødre.74;75Også selvvurderetfysisk og psykisk helbred blandt børn og unge hænger sammen med forældrenessociale position, således at der er en social gradient, hvor børn af mødre medkort uddannelse og børn af forældre på overførselsindkomst har det værst.76Der er evidens for sammenhængen mellem forældres sociale ressourcer og børnshelbredsproblemer som voksne. Der er konsistent sammenhæng for alt fra tidligdød over fysisk funktionsnedsættelse, hjertekarsygdom, psykiske lidelser, lunge-funktion, selvvurderet helbred til risikoadfærd. Det er i særdeleshed dokumente-ret i britiske studier,77-82men sammenhængen findes også i nordiske undersøgel-ser.83-87For nogle sygdomme som fx cerebrovaskulær sygdom (sygdomme i hjernenskar) er effekten af forældrenes sociale position uafhængig af social position sene-re i livet. Men for mange andre sygdomme og funktioner virker forældrenessociale position på helbredsproblemer for en stor del via den sociale position,som barnet opnår senere som voksen.I den danske fødselskohorteBedre Sundhed for Mor og Barner sammenhængenemellem forældres erhvervsstatus og enkelte helbredsrelaterede faktorer i barn-dommen blevet undersøgt. For to væsentlige indikatorer for senere helbred,nemlig taleudvikling (der er tæt forbundet med og en nødvendig forudsætningfor kognitiv udvikling), og overvægt i 7-års alderen (der er en stærk risikofaktorfor senere overvægt og dermed dårligt helbred) var der en klar tendens til flereproblemer blandt børn, hvis mødre havde en lav erhvervsstatus.Tabel 4.1.1 Forekomst (procent) af dårlig kognitiv udvikling og over-vægt blandt 7-årige fordelt på mors erhvervsstatusSen tale-udviklinghøjere funktionærerLavere funktionærerFaglærteUfaglærteUden for erhvervStuderende8,4 %9,0 %10,0 %11,3 %15,6 %8,5 %
Overvægt (7år)6,7 %8,0 %10,5 %12,6 %11,9 %3,9 %
Kilde: Upublicerede data fra Bedre sundhed for mor og barn, analyseret og stillet til rådighed afMads Kamper-Jørgensen og Anne-Marie Nybo Andersen, IFSV.
Selvom der findes en gradient af effekter af forældrenes sociale position måltmed uddannelse eller indkomst, har fattigdom og psykisk sygdom hos moderenen særlig udtalt effekt. Effekten er stærkere jo tidligere barnet udsættes for den.88
44
Ulighed i sundhed – Årsager og Indsatser
Desuden ses der en stærk helbredseffekt blandt børn, der vokser op i familiermed alkoholproblemer. En forløbsundersøgelse viste, at børn i familier, hvormoderen har en alkoholrelateret diagnose, har dobbelt så stor risiko for dødelig-hed ved 27-års alderen, som andre jævnaldrende, tre gange så stor risiko for ind-læggelse på psykiatrisk afdeling, og tre gange så stor risiko for at blive anbragtuden for hjemmet.89Studier fra Sverige har desuden vist, at børnefattigdom er relateret til senere risi-ko for selvmord, og at det udover økonomisk fattigdom også gælder emotionelog social fattigdom.90Ligeledes er vanrøgt i barndommen en risikofaktor for lavtselvværd og dårlig sundhedsadfærd (herunder seksuel risikoadfærd) samt fordepression og stress-udvikling senere i livet.91;924.1.2 Effekt på senere social positionEn lang række udenlandske studier har vist, at barnets tidlige kognitive og socialeudvikling inden skolealderen har stor indflydelse på, hvordan barnet klarer sig iskolen, i videregående uddannelse og senere i arbejdslivet.93Trods en relativ højsocial mobilitet i Danmark i forhold til mange andre lande, har vi stadig en ud-præget ulighed i børns chancer, dvs. i det som undertiden kaldes social arv.94;95Kulturel ulighed drejer sig om forskelle i viden, uddannelse og adgang til infor-mation. Det drejer sig også om at vide, hvordan man skal opføre sig i en konkretsocial situation og hænger derved sammen med sociale kompetencer.95Udover dårligere sproglig udvikling kan børn have problemer med den ikke-sproglige kommunikation og social adfærd. Børneforløbsundersøgelsen fra DetNationale Forskningscenter for Velfærd (tidligere Socialforskningsinstituttet,SFI) viser tydeligt, at børn med ressourcesvage forældre har flere problemer iløbet af deres tidlige udvikling end børn fra ressourcestærke familier, og at detteogså fører til problemer under indskolingen94og senere i løbet af skoletiden iform af faglige problemer, konflikter, tale- og sprogproblemer, koncentrations-problemer og psykiske problemer.96;97Samtidig har engelske studier vist, at indi-katorer på kognitiv funktion i de helt tidlige år determinerer skoleresultater ogsenere sociale markører i 30-årsalderen.984.1.3 Determinanter for børns tidlige udviklingEn række faktorer påvirker allerede barnet i fostertilstanden og øger risikoen fornedsat fostervækst og for tidlig fødsel. Udover genetiske, biologiske og obstetri-ske risikofaktorer hos moderen, er det socialt skævt fordelte risikofaktorer som fxrygning,99alkohol og stofmisbrug, jernmangel,100fysisk inaktivitet,101infektio-ner,102diabetes mellitus, og forhøjet blodtryk.103Efter fødslen er det, som nævnt, især det fysiske nærmiljø i familien, der påvir-ker barnets udvikling, og det er altså i særdeleshed forældrenes lydhørhed over-for barnet, respons, beskyttelse, støtte, engagement og stimulering (dvs. deres’parenting style’).65Den kognitive udvikling er afhængig af både genetiske ogbiologiske faktorer ved barnet selv og af familiens socioøkonomiske position.104Mens effekten af social baggrund på kognitiv udvikling forstærkes successivt iløbet af barndom og ungdom, har den dog vist sig svagere hos børn, hvis foræl-dre engagerer sig i deres skolearbejde, læser højt for dem etc.105Den kognitivestimulering er altså af stor betydning. Kompetencer bygger på tidligere erhverve-de kompetencer, og hvis de allertidligste grundlæggende kompetencer ikkeopbygges tilstrækkeligt, vil det være sværere for barnet at bygge videre derpå ogklare sig godt i daginstitutioner og senere gennem skolesystemet.
Ulighed i sundhed – Årsager og Indsatser
45
Daginstitutioner (og senere skoler) har også en selvstændig stor betydning, fordibørnenes adgang til et udviklende pædagogisk miljø til en vis grad kan kompen-sere for manglende stimulering i hjemmet. Det er dog påvist, at en mindre grup-pe børn er udsat for så store belastninger i hjemmet, at det er svært at kompense-re herfor. Mest udsatte er børn af forældre med psykiske lidelser, som også er ihøjere risiko for at være udsat for fysisk afstraffelse.106For børn og unge som vokser op i familier med alkoholproblemer, viser bådeudenlandske og danske undersøgelser, at det har mærkbare konsekvenser ikkeblot i opvækstårene, men også senere i deres voksenliv. En barndom med mis-brugende forældre er en af de centrale risikofaktorer i børns opvækst. Undersøg-elserne peger på, at det giver øget risiko for alvorlige traumer i barndommen, foromsorgssvigt, for udvikling af psykisk sygdom eller eget misbrug og for ikke atfå en uddannelse eller arbejde. Alkoholproblemer hos en af forældrene kanpåvirke chanceuligheden for barnet på mange områder. På baggrund af årtierslange forløbsstudier, konkluderer Werner og Smith,107at forældres alkoholismeer en af de største belastninger i et barns liv, når det kommer i kombinationmed blandt andet disharmoni i familien.108Udover opvækstbetingelserne i familien, påvirker kontekstuelle karakteristikaved nærområdet (lokalsamfundet) også barnets udvikling (se videre afsnit 4.3).Flere af stressorerne er formentlig de samme for børn som for voksne. Disse kanpåvirkes ved fx høj kriminalitet, stærkt trafikerede veje, etc. eller gennem skole,politi, offentlig service, eller gennem de fysiske forhold til fritidsaktiviteter, socialinteraktion, og samfundets sammenhængskraft.65Disse aspekter kan såvel somfamiliens base indvirke på barnets følelse af tryghed, dets mod til at engagere sig,udforske og indgå i det omkringliggende miljø.Den økonomiske, sociale og kulturelle fattigdom i barndommen fører sandsyn-ligvis til en akkumuleret risiko-eksponering hos dårligt stillede børn og unge.109Børnefattigdom (se i øvrigt afsnit 4.4 for mere om fattigdom generelt) ses pri-mært i familier, hvor forældrene har kort eller uoplyst uddannelse, som detfremgår af figur 4.1.1. Uoplyst uddannelse gælder ofte indvandrere.
46
Ulighed i sundhed – Årsager og Indsatser
Figur 4.1.1 Børnefattigdom (% af 0-6 årige børn) efter forældrenes hø-jest fuldførte uddannelse 2007Pct35302520151050LVUKVU,MVUErhvervsfaglig2001Gymnasial2007GrundskoleUoplyst
Kilde: Arbejderbevægelsens Erhvervsråd på baggrund af Finansministeriets Lovmodelregister.Anm: Som fattigdomsgrænse er anvendt 50 % af medianindkomsten. Børn med forældre der erstuderende er dog ikke medregnet som fattige.
En af de faktorer, der har stor effekt på børns tidlige udvikling og senere socialposition er børnefattigdom. Mangel på nødvendige ressourcer til mad, tøj, bolig,sundhed eller hjælpemidler til skolen, giver børn svækkede forudsætninger for atklare sig helbreds- og uddannelsesmæssigt. Hvis forældrene ikke har råd, kan detvære vanskeligt at deltage i de samme aktiviteter som kammeraterne. Det kanogså være sværere at holde sig fri af risikoadfærd.Som det fremgår af figur 4.1.2 levede 3,1 % af alle børn i fattigdom i 2001. Fra-regnes familier, hvor mindst én af forældrene er studerende, er andelen af fattigebørn steget fra 2,8 % i 2001 til 4,7 % i 2007. Børnefattigdom forekommer isærblandt de 0-7-årige børn, og blandt børn, der bor med en enlig mor.110Figur 4.1.2 Andelen af børn som i 2001-2007 vokser op i fattigdom dvs.at forældrene har en indkomst under 50 % af medianindkomsten. Medeller uden studerende forældre indregnetPct6
5
4
3
2
2001
2002
2003Fattige børn
2004
2005
2006
2007
Fattige børn ekskl. studerende
Kilde: Arbejderbevægelsens Erhvervsråd på baggrund af Finansministeriets Lovmodelregister.
Ulighed i sundhed – Årsager og Indsatser
47
4.1.4 Effektive indsatserFlere ekspertgrupper, nedsat under de store internationale organisationer somWHO,22OECD,111EU (EACEA 2009); UNICEF,112og Verdensbanken,113harde senere år argumenteret for stærke satsninger på børns tidlige udvikling.Begrundelsen har været, at de forventede effekter i økonomisk, social og hel-bredsmæssig forstand – og ikke mindst uligheden i disse forhold – opfattes somet stort unødigt tab for samfundet som helhed.114;115Konklusionerne baserer sigpå en stærk observationel, herunder økonomisk og epidemiologisk, evidens, ogen noget mindre stærk eksperimentel evidens om effekterne på børnenes senerekognitive, sociale og adfærdsmæssige færdigheder og deres muligheder i uddan-nelsessystemet og på arbejdsmarkedet. Det er ikke mindst fra den økonomiskeforsknings side blevet påpeget, at investeringer i kognitiv og social udvikling tid-ligt i livet har både helbredsmæssige og økonomiske effekter, som overstiger,hvad man kan opnå senere i livet.116;117De forventede positive effekter på hel-bred og ulighed i helbred baserer sig således mest på den indirekte effekt viaeffekterne på uddannelse, sundhedsadfærd og arbejde.118Man kan opdele denne type af interventioner efter barnets udviklingsstadie. Derfindes for det første de indsatser, som retter sig mod den gravide kvinde og detfoster/barn, hun bærer. For det andet indsatser for barnet i alderen 0-2 år, somhandler om at skabe forudsætning for stærke emotionelle bånd mellem mor ogbarn, amning, forældrenes evne til at tage hånd om børnenes behov, og at sikreadgang til social- og sundhedsydelser. Og for det tredje er der førskoleindsatser ialderen 3-5 år, der søger at sikre børnenes kognitive, sproglige og sociale udvik-ling.Danmark har siden 1940erne har haft et institutionaliseret forebyggende pro-gram for gravide. Nytten af et sådant program er gentagne gange blevet doku-menteret.119Alligevel er hyppigheden af for tidlig fødsel stigende,120alt imensden universelle og generelle forebyggende indsats de senere år er blevet væsent-ligt reduceret til fordel for et større fokus på behovsbestemt indsats til risiko-grupper. Der er ikke god dokumentation for at udtale sig med sikkerhed omtrenden i intrauterin væksthæmning. Der er heller ikke publiceret nogle nyereundersøgelser, der beskriver, hvorledes de forebyggende undersøgelser i forbin-delse med graviditet og fødsel bliver brugt i Danmark, men en næsten 25 årgammel undersøgelse viste, at socialt dårligere stillede kvinder havde den førsteforebyggende konsultation senere i graviditeten, – en velkendt risikomarkør forkomplikationer i forbindelse med fødslen. (Se indsats # 1.1)I de seneste år har vilkårene for de barslende kvinder ændret sig, således at defødende kvinder udskrives kort tid efter fødslen. Men de kommunale tilbud iforhold til sundhedsplejerskernes tidlige kontakt er ikke blevet tilsvarende opru-stet. Det er ikke undersøgt, hvorvidt konsekvenserne af fjernelsen af ellers vel-fungerende barselstilbud rammer socialt skævt. (Se indsats # 1.2).I Danmark er der gjort forsøg på analysere implementeringen af de forebyggen-de børneundersøgelser hos den praktiserende læge.121;122Disse kortlægningerviste, dels at omkring 14 % af de forebyggende børneundersøgelser ledte til fundaf sundhedsmæssige forhold, der nødvendiggjorde intervention (fx afhjælpningaf nedsat sanseorganfunktion), dels at omtrent halvdelen af kommunerne ikkegennemførte de anbefalede ind- og udskolingsundersøgelser for skolebørn. I etdansk studie fra 2008, er der fundet en social forskel i brugen af de forebyggen-de børneundersøgelser, idet børn af kortuddannede og arbejdsløse markant
48
Ulighed i sundhed – Årsager og Indsatser
sjældnere kommer til børneundersøgelse hos egen læge. Fx kan man på basis afdette studie beregne, at blandt 4-årige børn af kortuddannede mødre deltog69,5 % i børneundersøgelserne mod 80,1 % af børn af mødre, der havde mereend en kort uddannelse.123(Se indsats # 1.3)Internationalt er det især førskoleindsatser til børn fra fattige vilkår, som er stu-deret.124-126Desværre synes der ikke at være nogen kendt opskrift på, hvilkeinterventioner der effektivt fremmer børns tidlige udvikling, og der er få viden-skabelige evalueringer af, hvad der rent faktisk virker. Et amerikansk review fra2005 konkluderede, at på det eksisterende evidensgrundlag, lader det til, at bør-nenes kognitive funktion øges mest i programmer, hvor de ansatte er særligtuddannede, hvor der er færre børn per voksen, og hvor flere ydelser bliverudbudt med forholdsvis høj intensitet.127Til gengæld er der en social skævhed i, hvem der gør brug af de offentlige dagtil-bud ift. børnepasning og derved får gavn af det pædagogisk udviklende miljødagtilbuddene tilbyder. Forskellen er særlig stor for de helt små børn, som detses i Tabel 4.1.2 (se indsats # 1.4)Tabel 4.1.2 Andel børn i alderen 1-2 år respektive 3-5 år i dagtilbud for-delt efter forældrenes højest fuldførte uddannelse. 2007Forældres højeste uddannelseUoplystUfaglærtFaglærtkort videregående uddannelseMellemlang videregående uddannelseLang videregående uddannelse
Procent i dagtilbud1-2 årige47,578,283,985,287,387,93-5 årige72,892,795,795,096,096,2
Kilde: Arbejderbevægelsens Erhvervsråd på baggrund af Finansministeriets Lovmodelregister(2007).Anm: Tabellen dækker ikke Egedal, Næstved, Odense, Svendborg, Herning og Læsø, på grund afmanglende oplysninger om dagpleje.
For de 3-5-årige er der en ganske høj dækningsgrad, undtagen for dem, som haruoplyst uddannelse, hvilket i høj grad udgøres af børn i indvandrerfamilier. Derer altså brug for et fokus på at få de mindre ressourcestærke grupper med. I bør-nehaverne er der grund til at tro, at politikker med fokus på børnenes sundheds-adfærd kommer både stærke og svage grupper til gavn. Således har flere instituti-oner indført mad- og bevægelses- og hygiejnepolitikker. Se indsats # 1.4Fokus på børns tidlige udvikling har også ledt til en sundhedsfaglig interesse forhelbredseffekterne af denne type af indsatser. Aktuelle reviews af disse studi-er64;128har vist, at der ikke findes mange større, kontrollerede, longitudinelle stu-dier, men at de som findes taler for en positiv effekt på visse parametre, herun-der depressionssymptomer og sundhedsadfærd relateret til blandt andet tobak.Et aktuelt review fra det svenske Vetenskapsakademi129peger på, at det at kunnelæse efter 1.klasse har en afgørende effekt for børns psykiske helbred og udvik-ling. Internationalt fremhæves følgende fire policy initiativer23;112:
Ulighed i sundhed – Årsager og Indsatser
49
����
��
��
Betalt barselorlov af et års varighedSundhedsordning for børn med hjemmebesøgende og opsøgende sundheds-plejerske- screening, rådgivning og vaccinationFuld behovsdækning af hovedsageligt skattefinansierede børnehaver og før-skoler med veluddannet personaleBørnefattigdom på under 10 % (iflg OECDs definition <50 % af equiva-lensjusteret medianindkomst).
I de internationale sammenligninger som er gjort på disse policymål, harDanmark traditionelt ligget højt,112blandt andet i kraft af udbuddet af univer-selle ydelser. Dog er der, som beskrevet ovenfor, tegn på, at de universelle tilbudikke kommer alle befolkningsgrupper i Danmark ligeligt til gode.Den tilgængelige viden taler således for, at følgende indsatser vil være effektivemod ulighed i sundhed:# 1.1 Svangreomsorgen omfatter indsatser, som når alle kvinder så tidligt igraviditeten, som kan forebygge for tidlig fødsel, lav fødselsvægt, gravidestobaksrygning, skadeligt arbejdsmiljø mm.# 1.2 Barselsbesøg af sundhedsplejersker er et universelt tilbud til alle famili-er. Samtidig rettes ekstra opmærksomhed på at nå de socialt og psykisk min-dre ressourcestærke familier, herunder familier med misbrugsproblemer# 1.3 Aktivt opsøgende indsats for at sikre, at børn med hæmmet social ogkognitiv udvikling kommer til de forebyggende børneundersøgelser i almenpraksis# 1.4 Fuldstændig dækning og aktiv rekruttering af børn med særlige behovtil daginstitution og børnehaveklasse# 1.5 Børnefattigdom elimineres for at forebygge de langsigtede irreversibleeffekter, fattigdommen har for børn
50
Ulighed i sundhed – Årsager og Indsatser
4.2 Uafsluttet skolegangSAMFUNDINDIVIDArv, tidlig udvikling,uddannelse, etnicitetAI
ontekst
Social positionBII
SygdomsårsagCIII
Sygdom/skadeDIVV
itik
Sygdomskonsekvenser
Uddannelse er en vigtig forudsætning for at kunne finde fodfæste på arbejds-markedet og uddannelsesniveau påvirker jobmuligheder og indkomst.70I taktmed at arbejdslivets krav stiger, og efterspørgslen på ufaglært arbejdskraft falder,således at stadig flere intellektuelle færdigheder er nødvendige både i forhold tiljobmuligheder og for at kunne deltage i samfundslivet, øges behovet for at få enuddannelse. Hvor det tidligere var muligt at finde ufaglærte jobs med 9. klasseseksamen, bliver der nu stadig færre jobs, som kan bestrides uden kompetencegi-vende uddannelse. Niveauet for lav uddannelse er således ikke en konstant para-meter, og forskellen i muligheder mellem dem der kun har 9. klasse og dem derhar mere uddannelse bliver stadig større.Stort set hele befolkningen har afsluttet grundskolen, og 98 % af en ungdomsår-gang fortsætter i en uddannelse inden for fem år efter afsluttet 9.klasse. Men fra-faldet, specielt på de erhvervsfaglige uddannelser er relativt højt (ca. 50 %), oggennem de seneste år har der konstant været ca. 15 % af en årgang, der hverkenopnår erhvervs- eller studiekompetence.1304.2.1 Effekter af uafsluttet ungdomsuddannelse på senere socialposition og helbredUnge, som ikke får en ungdomsuddannelse eller en kompetencegivende uddan-nelse efter at have afsluttet folkeskolen, får det stadig vanskeligere på arbejdsmar-kedet og risikerer marginalisering. En undersøgelse fra Arbejdsmarkedsstyrelsenviste, at halvdelen af de 15-17-årige, der i 2006 ikke var i gang med en uddan-nelse, overgik direkte til kontanthjælp, da de blev 18 år.131Manglende uddan-nelse er ikke kun et problem for de helt unge, men bliver et stadig større pro-blem også i voksenalderen, hvor ufaglærte har størst risiko for langvarige arbejds-løshedsperioder og tidlig tilbagetrækning fra arbejdsmarkedet.Analyser fra Arbejderbevægelsens Erhvervsråd angivet i tabel 4.2.1. viser, at per-soner, der ikke opnår en uddannelse udover grundskolen, har betydeligt størrerisiko for at være uden beskæftigelse som 35-årige, sammenlignet med personerder kommer videre i uddannelsessystemet. Blandt de der har 9. klasse som høje-ste fuldførte uddannelse er det således 68 %, der er i beskæftigelse som 35-årig,mens det er 89 % blandt de der har en uddannelse udover grundskolen. Demed kortest uddannelse har en tilsvarende overrisiko for at modtage blandtandet kontanthjælp, dagpenge og førtidspension. Tabellen viser endvidere, at de(forholdsvis få) personer der har 7. eller 8. klasse som højeste fuldførte uddan-nelse har endnu større risiko for at være uden beskæftigelse end personer med9. klasse. Blandt de som forlader skolen så tidligt findes dog en gruppe medbetydelige helbredsproblemer som årsag til skoleproblemer.
Ulighed i sundhed – Årsager og Indsatser
51
Tabel 4.2.1 Arbejdsmarkedsstatus (procent) blandt 35-årige fordelt påhøjeste fuldførte uddannelse 20087.klasse8.klasse9.klasse10.klasse%BeskæftigetArbejdsløse (forsikrede samtikke-forsikrede)kontanthjælp(ikke arbejdsmarkedsparate)UddannelsesforanstaltningFørtidspensionØvrigØvrige uden for arbejdsstyrkenI alt45512815881005631141656100683749551006825412541008911114310084222344100
Højereuddannelse endgrundskole
Alle
Kilde: AE-rådet på baggrund af Danmarks Statistiks registre (arbejdsstyrkestatistik).
Udover selve tilknytningen til arbejdsmarkedet, fremhæves det i de øvrige deter-minanter i denne rapport, hvordan kort uddannelse – som regel angivet somfuldførelse af grundskolen – hænger sammen med risikofaktorer for dårligt hel-bred: Det gælder eksempelvis arbejdsmiljø (afsnit 4.8), fattigdom (afsnit 4.4) ogsundhedsadfærd (afsnit 4.9).Ophobningen af risikofaktorer blandt personer med kort skolegang medfører enkraftig overdødelighed, som i nedenstående figur er illustreret som forholdetmellem dem med mindst en ungdomsuddannelse og uden ungdomsuddannelse.Mindst en ungdomsuddannelse refererer til, at der er ca. 4 % af hver årgang, der25 år efter grundskolens afslutning har fået en kompetencegivende uddannelseuden at have gennemført en ungdomsuddannelse.130Figur 4.2.1. viser, at denrelative dødelighed for dem der ikke har en ungdomsuddannelse (i forhold tildem der har) er høj. Forskellen i dødeligheden mellem de to grupper er størst ialderen 20-29 år hvor den er 4-5 gange forhøjet. I aldersgruppen 30-64 er døde-ligheden 1,5-3,5 gange forhøjet.
52
Ulighed i sundhed – Årsager og Indsatser
Figur 4.2.1 Relativ overdødelighed (relativ risiko) for mænd og kvinderi alderen 20-64 år i 2008/9, som ikke har en ungdomsuddannelse i for-hold til dem, der har en ungdomsuddannelse (=1)Relativ dødelighed7654321020-2930-39MændKvinder40-4950-64
Kilde: Arbejderbevægelsens Erhvervsråd på baggrund af Danmarks Statistik.Anm: Personer med uoplyst uddannelse er ikke medtaget.
4.2.2 Årsager til unges uafsluttede ungdomsuddannelseDer er en meget stærk sammenhæng mellem forældrenes sociale position oghvor langt deres børn kommer i uddannelsessystemet.Figur 4.2.2. viser, at blandt børn, der vokser op i en af de 10 % fattigste børne-familier, er det 36 %, der i 25-års alderen ikke har afsluttet en ungdoms- ellervideregående uddannelse, mens den tilsvarende andel blandt børn fra de 10 %rigeste børnefamilier kun er 9 %.Figur 4.2.2 Afsluttede eller igangværende uddannelser som 25-årig(procent) efter familiens indkomst i barndommen opdelt i deciler100806040200
10 pct.fattigste
2LVU
3
4KVU og MVU
5
6Faglært
7
8
9
10 pct.rigeste
Alle
Gymnasium
Ufaglært
Kilde: Arbejderbevægelsens Erhvervsråd på baggrund af Danmarks Statistik.
En række forskningsresultater omkring børn og unge viser, at opvækst i materielnød kan have negative følgevirkninger. Mangel på nødvendige ressourcer til
Ulighed i sundhed – Årsager og Indsatser
53
mad, tøj, bolig, sundhed eller hjælpemidler til skolen, giver børn svækkede for-udsætninger for at klare sig både fagligt og socialt. Ud over de økonomiskeopvækstvilkår, har forældre med kort uddannelse dårligere forudsætninger for atstøtte barnet i dets skolearbejde. Særligt moderens uddannelse har betydning for,hvordan barnet klarer sig i skolen.132Selvom forældrenes, især moderens, uddannelse spiller en vigtig rolle, ser detdog ud til, at indkomstgrundlaget i barndommen og i endnu højere grad fami-liestabiliteten, er af altafgørende betydning for de unges uddannelsessucces, hvil-ket fremgår af tabel 4.2.3.76Tabel 4.2.3 Andel (%) som ikke har gennemført en ungdomsuddannelseefter opvækstforholdForældrene bor sammen, ingen på langvarig over-førselsindkomst, mindst en akademikerForældrene bor sammen, ingen på langvarig over-førsel, begge ufaglærteForældrene er skilt, mindst en på langvarig over-førsel, begge ufaglærte4%25 %53 %
Kilde: Lars Olsen: Den ny ulighed /fra ugebrevet A4, 20/2005.133
Resultaterne understøttes af fundene i undersøgelsen af de 15-17-årige, der ikkevar i gang med en uddannelse, som viste, at de unge, som overgik til kontant-hjælp, især kom fra enlige forældre eller var flyttet hjemmefra, og at risikoen for,at de kom på kontanthjælp, var reduceret, hvis de boede hos gifte forældre.131Blandt de 9-10.000 unge i hver årgang, der ikke får mindst en ungdomsuddan-nelse, er en større andel drenge end piger, og især drenge, der har en andenetnisk baggrund end dansk. Men som det fremgår af nedenstående tabel er for-skellen mellem danske og etniske grupper mindsket gennem de seneste 10 år.Specielt er der en stadig større andel af piger med ikke-dansk herkomst, som fåren kompetencegivende uddannelse. Andelen svarer til andelen blandt drenge afdansk herkomst (tabel 4.2.4).Tabel 4.2.4 Andel (%) af en årgang, som forventes ikke at have kompe-tencegivende uddannelse ud over grundskolen, 25 år efter afsluttet 9.klasse2000DrengeDansk herkomstIkke-dansk herkomst1533Piger720Drenge1636
2005Piger920Drenge1428
2009Piger914
Kilde: www.uvm.dk Undervisningsministeriets profilfigurer.Anm: Beregningen bygger på den antagelse, at uddannelsessystemet og uddannelsesadfærden efterafsluttet 9. klasse vil være som ved fremskrivningens start.
Udover opvækstvilkårene har selve skoleforløbets udformning og indretning ogsåen betydning. Boglige færdigheder i grundskolen har stor betydning for valg oggennemførelse af en ungdomsuddannelse.134Men netop de børn, der har sværeopvækstkår og familieproblemer, synes skolerne at have svært ved at rumme, ogmange afslutter grundskolen med ringe boglige færdigheder.135Skolerne formårikke i tilstrækkelig grad at gøre deltagelse i skolen meningsfyldt og skabe enoplevelse af sammenhæng for de børn, der har det sværest.136
54
Ulighed i sundhed – Årsager og Indsatser
En analyse af frafald på de erhvervsfaglige ungdomsuddannelser viser, at devæsentligste faktorer for frafald handler om, at uddannelsen ikke lever op til deunges forventninger.137Specielt på de tekniske skoler angav forholdsvis mange,at de havde mistet interessen for uddannelsen, at forholdet mellem teori ogpraksis ikke var som ønsket, og at de ikke følte, de lærte nok. Herudover er van-skeligheden ved at finde en praktikplads en faktor af stor betydning.Generelt kan siges, at de unge, der falder fra uddannelserne, har et svagereudgangspunkt målt over en række dimensioner. Kombinationen af disse dimen-sioner øger risikoen for at falde fra. Fx viser analysen af frafald på de erhvervs-faglige ungdomsuddannelser, at unge mænd, med ikke-vestlig baggrund, somikke boede i en kernefamilie som 15-årige, og hvis mor alene har en uddannelsepå grundskoleniveau, har en sandsynlighed for at falde fra ungdomsuddannelsenpå ca. 70 %. Disse karakteristika har kun godt 6 % af de unge ikke-vestlige ind-vandrere. For tilsvarende danske unge mænd er sandsynligheden stadig høj, menvæsentlig mindre, nemlig ca. 49 %.137
risikobørn og udsatte børnRisikoen for ikke at opnå en kompetencegivende uddannelse øges altså medantallet og omfanget af de psykosociale problemer, som den unge er eksponeretfor, og det kan derfor være relevant at tænke i grader af udsathed. Betegnelsenrisikobørn er fx løst defineret, men anvendes om børn, der vurderes at være i risi-ko for at have brug for støttende foranstaltninger og evt. behandling senere i livet.Der kan være tale om risikofaktorer så som barnets fysiske helbred, dårlige socio-kulturelle forhold, belastende familieforhold og dårlige erfaringer i skolen.138Den seneste undersøgelse fra Det Nationale Forskningscenter for Velfærd angå-ende børns og unges velfærd og trivsel viser, at de fleste børn er glade og velfun-gerende både fysisk og psykisk. Men der er på landsplan fortsat ca. 15 % af børnog unge, der vurderes at være ”risikobørn” på baggrund af deres forhold på 8forskellige domæner: materiel velfærd, boligforhold og lokalområde, helbred ogsikkerhed, dagpasning og uddannelse, sociale relationer, adfærd og livsstil, fritidog medborgerskab, samt subjektiv trivsel.76Hvor der for ovenstående er tale om en tværsnitsundersøgelse har DanmarksStatistik fulgt udviklingen for en særlig gruppe af børn og unge, som beskrivessom ”udsatte”, idet de på et tidspunkt i løbet af deres opvækst har modtagetforebyggende sociale foranstaltninger eller været anbragt uden for hjemmet. Fordisse børn og unge analyseres deres situation i voksenlivet som 20-39 årige.Analyserne fra Danmarks Statistik viser, at i perioden 1997-2007 modtog ca.1,7 % af alle børn og unge årligt forebyggende støtte eller var anbragt uden forhjemmet For de 20-39 årige havde mellem 5,5 % og 7 % har været ”udsatte iperioden 1997-2007.139Udsatte unge er karakteriseret ved, at de kommer fra ustabil familiebaggrund,hvor forældrene er skilt, marginaliserede fra arbejdsmarkedet, lavt uddannede oglavt lønnede, og de unge har oplevet omsorgssvigt fx på grund af misbrug.89Desuden kommer de ofte fra ghettoiserede områder (se afsnit 4.3), som viser sigved, at de kommuner, som har høje anbringelsesrater, ofte er karakteriseret veden høj andel af alment boligbyggeri og mange enlige mødre, og ved at kommu-nerne er præget af en lav grad af social støtte til frivilligt socialt arbejde ogsports- og kulturaktiviteter.140
Ulighed i sundhed – Årsager og Indsatser
55
De udsatte unge har større vanskeligheder ved at gennemføre et uddannelsesfor-løb end ikke-udsatte unge. En analyse fra Anvendt Kommunalforskning viser, atto tredjedele af dem, der var udsatte som 15-17-årige, kun har grundskoleud-dannelse som højeste opnåede niveau otte år efter.141Dette hænger sammenmed, at de udsatte unge har ringe boglige færdigheder (regne, skrive, læse ogpasse skolearbejdet) i grundskolen og har svage sociale kompetencer.134�De udsatte unge har en markant overdødelighed. Tal fra Danmarks Statistikviser, at på trods af at 7 % af en årgang kan defineres som udsatte, fandt 24 %af dødsfaldene blandt de 20-39-årige i 2007 sted blandt tidligere udsatte. Denprimære dødsårsag for både udsatte og ikke-udsatte var ulykker, men dødelighe-den var fire gange højere blandt udsatte. Der er et sammenfald mellem de vig-tigste dødsårsager i gruppen af udsatte og de dødsårsager, hvor den absolutteforskel mellem udsat og ikke-udsat er størst. Dette gælder for ulykker, selv-mord,142sygdomme i nervesystem og psykiske lidelser, dog ikke for kræft (seTabel 4.2.5). Der er også en bemærkelsesværdig stor del af dødsårsagerne blandtde udsatte, der er af uvis årsag.Tabel 4.2.5 Antal dødsfald 2003-2006 pr. 100.000 personer i alderen20-39 år efter dødsårsag blandt de som var udsatte børn og øvrigeTidligereudsatteI altUlykkerSelvmord og selvmordsforsøgkræftSygdomme i nervesystem ogsanseorganerPsykiske lidelser og adfærdsmæssigeforstyrrelserhjertesygdommeSygdomme i fordøjelsesorganerendokrine, ernæringsbetingede-og stofskiftesygdommeMedfødte misdannelser ogkromosomanomalierDrab, overfaldAndre sygdommeSymptomer og abnorme fund,dårligt definerede årsagerhændelser med uvis omstændighed230,459,633,716,516,214,011,411,49,95,33,818,817,012,7
Tidligereikke-udsatte61,013,69,212,91,71,93,72,71,60,80,97,12,62,1
Absolutforskel169,446,024,53,614,512,17,78,78,34,52,911,714,410,6
Kilde: Udsatte børn og unge 2007. Danmarks Statistik 2010.
56
Ulighed i sundhed – Årsager og Indsatser
4.2.3 Effektive indsatserOvenstående gennemgang viser, at de væsentligste årsager til, at unge ikke afslut-ter en ungdomsuddannelse, er svære opvækstforhold med manglende stabilitet,fattigdom, og omsorgssvigt, samt en manglende evne i grundskolen til at inte-grere disse unge og skabe et meningsfyldt skoleforløb for dem. Disse indikatorerunderstreger, at implementeringen af nogle af de indsatser, der er gennemgået iafsnit 4.1 (den tidlige barndom) også vil have en effekt på chancen for at få enkompetencegivende uddannelse. De frafaldne unge er en relativ ressourcesvaggruppe, hvilket er centralt i forhold til, hvilke initiativer der kan tænkes at havepositive effekter i forhold til denne specifikke gruppe.Der er i Danmark foretaget en del evalueringer af tidligere indsatser, og neden-stående forslag bygger overvejende på anbefalinger fra rapporterne: ”Frafald påde erhvervsfaglige uddannelser”,137Unges veje mod ungdomsuddannelserne,143og ”Vejen mod de 95 %”.144Sidstnævnte er en erfaringsopsamling af projektet’Uddannelse til alle’ og fremfører, at de nødvendige indsatser for at nåRegeringens målsætning om, at 95 % af en årgang skal fuldføre en ungdomsud-dannelse, bør målrettes tre overordnede områder: de unges forløb i grundskole;overgangen mellem grundskole og ungdomsuddannelse; og forholdene på ung-domsuddannelserne.Grundskolen.�Alleredeinden børnene starter i skolen, er en række færdighedergrundlagt, der er helt nødvendige for at få et tilstrækkeligt udbytte af undervis-ningen i grundskolen.145Et systematisk review af skole, læring og psykisk sund-hed blandt børn udført af det svenske videnskabsakademi finder, at oplevelsen afproblemer og af at mislykkes i de første skoleår har negative konsekvenser forbarnets succes i skolen, og har alvorlige konsekvenser for elevernes fremtidigeuddannelsesforløb.129Den eksisterende litteratur på området taler for, at indsat-ser for at minimere en sådan dårlig skolestart skal sikre lavere klassekvotienter,tilstrækkelige og kvalificerede lærerressourcer samt organisering af specialunder-visning på en måde, der ikke opfattes som stigmatiserende og ekskluderende.129Der findes mange undersøgelser, der ser på, hvordan niveauet i folkeskolen kanforbedres. Omfanget af nærværende rapport tillader ikke, at alle de tiltag derforeslås, refereres her, men opsummerende er der behov for styrkelse af læring ogfaglighed med fokus på børnenes trivsel for at nå dette. Behovet for fokus påtrivsel er netop udpræget for de udsatte børn, som har brug for tilbud i hele sko-leperioden, der kan give dem den nødvendige sunde omsorg.Den sociale baggrund har betydning for læsefærdighederne, og internationalesammenligninger viser, at den sociale baggrund betyder mere for læsefærdighe-den i Danmark end i andre OECD-lande. Elever, der kommer fra socialt dårligtstillede kår, får bedre læsefærdigheder, hvis de går på skoler med elever, der ersocialt bedre stillede.146Samtidig viser PISA-undersøgelserne særligt gode resul-tater fra Finland, hvilket formentlig netop skyldes, at både gode og dårligt stille-de elever undervises sammen, og at Finland i høj grad fokuserer på at højneniveauet i indskolingsfasen.147(Se indsats # 2.1 og # 2.2)Overgangen�fra�folkeskole�til�ungdomsuddannelse.�Erfaringsopsamlingenfraprojektet ’Ungdomsuddannelse til alle’ opfordrer til et større fokus på overgan-gen til erhvervsuddannelserne for bogligt svage og socialt udsatte unge frem forudelukkende at analysere årsagerne til frafald.143Der henvises til, at oplysningenog vejledningen omkring mulighederne inden for ungdomsuddannelse bør for-bedres og de forskellige vejledningsaktiviteter integreres. Herunder gælder, at
Ulighed i sundhed – Årsager og Indsatser
57
også forældrenes viden bør forbedres med henvisning til deres store indflydelsepå de unges valg. Vejledningssamtalerne viser sig at være særligt gavnlige for defagligt svage unge.143Udsatte unge, der vil have svært ved at gennemføre enungdomsuddannelse uden støtte, har gavn af en særlig vejledningsindsats, dersikrer et forløb med de nødvendige tilbud om støtteforanstaltninger.144Generelt set mangler der kvalificerende tilbud til de udsatte unge, som har sværtved at begå sig på ungdomsuddannelserne. Her kan der være gavn af uddannel-sesforløb med særlig støtte, uddannelsesforløb med arbejdsperspektiv, samt alter-nativer som produktionsskole og erhvervsgrunduddannelse. For de unge der erudpræget skoletrætte eller har svage boglige kompetencer kan muligheden for atgå i gang på en erhvervsuddannelse med en praktisk indgang være fordelag-tigt.144(Se indsats # 2.3 og # 2.4)Ungdomsuddannelserne.�Erfaringernefra ’Ungdomsuddannelse til alle’ pegerpå, at det sociale læringsmiljø på erhvervsuddannelsesstederne, samt lærernesengagement, formidlingsevne og undervisningsstil er vigtige for fastholdelsen afde unge, og i særdeleshed udsatte og sårbare unge.143Evalueringer af indsatsermod frafald på ungdomsuddannelserne, særligt på de tekniske erhvervsuddan-nelser, støtter konklusionen om betydningen af det sociale miljø, og fremhæverherudover betydningen af at tage udgangspunkt i elevernes forudsætninger ogtilbyde faglig og personlig støtte.137Nogle skoler gør brug af handlingsplanermod frafald, hvilket, ligesom gode kontakter med den kommunale skoleledelse,samarbejde med andre institutioner og en pædagogisk tilgang til tilrettelæggelseaf uddannelsesforløbet, har vist sig at have en positiv effekt.148Ydermere visererfaringerne, at skoler der målrettet arbejder på at styrke den praktiske tilgang tillæring præsterer bedre i forhold til frafald. (Se indsats # 2.5 og # 2.6)Tværfagligt�samarbejde.�Mangeaf de medvirkende årsager, til at unge ikke fåren ungdomsuddannelse, ligger uden for uddannelsessystemet. Der skal udviklesen ungdomspolitik, der tænker på tværs af politikområderne: integration, socialog boligpolitik. (Se indsats # 2.6)Den tilgængelige viden taler således for, at følgende indsatser vil være effektivemod ulighed i sundhed:
58
Ulighed i sundhed – Årsager og Indsatser
# 2.1 Indskolingen arbejder med en aktiv opsøgende pædagogisk indsats,der sikrer, at alle børn får de grundlæggende kompetencer, herunder læsning# 2.2 Folkeskolen er aktivt motiverende også for de børn, som ikke bliver såstærkt stimuleret hjemmefra, blander velstillede og dårligere stillede børn oggiver børnene mulighed for at opleve sejre i dagligdagen og dermed udviklerderes selvtillid og handlekompetence# 2.3 Der tilbydes en udvidet vejledningsindsats over for de socialt dårligtstillede og bogligt svage elever, hvor der er fokus på sammenhængen mellemforskellige tilbud og støtteforanstaltninger# 2.4 Ungdomsuddannelser med fokus på praktisk læring målrettes unge,der ikke kan gennemføre et almindeligt bogligt ungdomsuddannelsesforløb# 2.5 Der fokuseres på udvikling af et socialt, pædagogisk og individ-støt-tende miljø, særligt på de tekniske erhvervsuddannelser# 2.6 Der sikres adgang til praktikpladser fra alle erhvervsskoler
Ulighed i sundhed – Årsager og Indsatser
59
4.3 Socialt nærmiljø – segregering/ghettoiseringSAMFUNDINDIVIDArv, tidlig udvikling,uddannelse, etnicitetAI
ontekst
Social positionBII
SygdomsårsagCIII
Sygdom/skadeDIVV
Der er store geografiske forskelle i befolkningens helbredstilstand i Danmark.Selv med de noget større og mere befolkningsmæssigt heterogene kommunerefter Strukturreformen er variationen i middellevetid betydelig. Den går på tværsaf landet fra 75 år i Lolland kommune til 78,9 år i Sønderborg. Og det ermindst ligeså udtalt mellem storbyernes forstæder fra 75,6 år i Ishøj til 79,5 år iRudersdal, og mellem bydele i København hvor forskellene løber op til 6-7 år.a149
itik
Sygdomskonsekvenser
Figur 4.3 Middellevetid fordelt på kommuneniveauKvinderDe 15 kortesteDårligste halvdelBedste halvdelDe 15 længste
Mænd
De 15 kortesteDårligste halvdelBedste halvdelDe 15 længste
Kilde: Ugens Tal for Folkesundhed; Uge 3, 2010.
Den dominerende forklaring på dette er, at arbejdsmarkedet og boligmarkedetsorterer mennesker geografisk efter både uddannelse, beskæftigelse og indkomst,og med udgangspunkt i de sociale uligheder, der redegjordes for i kapitel 3, ska-bes der dermed store geografiske uligheder. Men befolkningerne i disse kommu-ner er trods alt noget blandede, hvad angår social sammensætning. Når der påtrods af den blandede sociale sammensætning er store forskelle i levetid mellemkommuner og bydele, skyldes det, at menneskers helbred har en indflydelse på,hvor de bor. Personer anvist til almennyttige boliger vil fx ofte have et dårligerehelbred end baggrundsbefolkningen. Det betyder, at noget af den geografiskeulighed i sundhed skabes på baggrund af karakteristika ved de mennesker, derbor i forskellige kommuner. Dette kaldes denkompositionelleeffekt. Derudoverer der karakteristika ved området i sig selv, der påvirker uligheden i sundhed.Dette kaldes denkontekstuelleeffekt. Det fysiske miljø, særligt i forhold til trafik,vil blive behandlet selvstændigt i afsnit 4.7. Omdrejningspunktet for dette afsniter spørgsmålet, om segregation er dårligt for sundheden150og det vil bliveundersøgt, hvorvidt og hvordan lokalområdets sociale miljø og befolkningssam-mensætning i sig selv påvirker menneskers sociale position og helbred.I dette afsnit fokuseres på boligsegregation i større byer, men det bør noteres, atogså i mindre byer og på landet er der socialt belastede lokalsamfund. På landetvil det i stor udstrækning være andre mekanismer, der gør sig gældende end ia B eregningerne bygger på et gennemsnit for perioden 1998-2007 og er foretaget ved at gruppere de gamle kom-muner, så de passer bedst muligt til de nuværende kommuner.
60
Ulighed i sundhed – Årsager og Indsatser
byerne. Her spiller mangel på arbejde og afstand til service en begrænsende rollefor beboernes muligheder. I byerne drejer det sig i højere grad om en akkumule-ring af sociale belastninger i nærområdet og følgerne deraf.I Danmark er der en ret udtalt boligsegregering målt på andelen af fattige, hvil-ket illustreres i tabel 4.3.1. Det ses, at hvor andelen af fattige (målt som en ind-komst på 50 % af medianindkomsten) i Danmark generelt ligger på 3,7 %, harde udvalgte sogne en fattigdom på 10-20 %. Ligeledes er der en markant højereandel uden for arbejdsstyrken.Tabel: 4.3.1 Andel fattige, andel fattige børn og andel uden for arbejds-styrken 2007 i udvalgte sogneAndel fattige og andel udenfor arbejdsstyrken i udvalgte sogne, 2007Andel fattigeAndel fattige børnAndel uden forarbejdsstyrken(25-64 år)%18,723,327,949,251,238,419,3
%Maria, VesterbroApostelkirken, Vesterbrokingo, nørrebroVollsmose, odensegellerup, ÅrhusTingbjerg, københavnhele landet12,811,010,115,019,013,43,7
%--15,820,225,617,14,6
Kilde: Arbejderbevægelsens Erhvervsråd på baggrund af datagrundlaget for FinansministerietsLovmodel.Anm: Der er anvendt en fattigdomsgrænse på 50 % af medianindkomsten. Familier, hvor mindstén forsørger er studerende, regnes ikke for fattige. Der er ikke vist tal for andel fattige børn iMaria og Apostelkirkens sogn, da datagrundlaget her er forholdsvis spinkelt.
4.3.1 Effekter af lokalområde på senere social position og helbredDer er en meget omfangsrig forskning fra flere nordamerikanske og europæiskelande om effekten af boligmæssig segregering på børns uddannelses- og senerelivsforløb.151;152På engelsk bruges ofte begreberne segregation ellerneighbour·hood effectog på tysk:ghettoeffekt.Selvom resultaterne ikke er helt konsistente,kan man generelt konkludere, at der er en effekt af lokalområdets socioøkono-miske og etniske befolkningssammensætning på, hvordan børnene klarer sig iskolen, hvordan de senere klarer sig på arbejdsmarkedet, og på deres indkomstsom voksne. Effekten er dog betydeligt svagere end effekten af familiær bag-grund og elevsammensætning på skolen (se afsnit 4.2). Nogle studier har særligset på, om effekten varierer mellem grupper, og det viser sig ofte, at de børn,som har færre ressourcer hjemmefra, er mere sårbare for negative effekter af nær-miljøet.153Hvilken skala der benyttes i definitionen af et lokalområde (kvarter,bydel, kommune etc.) ser også ud til at have betydning for forskningsresultater-ne – fx viser svenske studier, at bykvarter-niveau – svarende til 4-800 indbyggerehar større effekt end bydel/kommuneniveau med 10-100.000 indbyggere.154Der er dog en usikkerhed ved denne type studier, som beror på, at der ikke erjusteret for faktorer i den familiemæssige baggrund, som både påvirker valg afboligområde og børnenes udvikling. Det kan betyde, at områdeeffekten overvur-deres. I de senere år er der dog fremkommet en del søskende-studier, som bedrekan kontrollere for familieeffekten, og de bekræfter de tidligere fund.155Detsamme gælder de meget få eksperimentelle interventionsstudier som findes, hvor
Ulighed i sundhed – Årsager og Indsatser
61
det ser også ud til, at en betydelig del af områdeeffekten forekommer indirektevia institutioner – dagsinstitutioner og skoler.155Både fysisk og socialt miljø i lokalområdet har vist sig at have relevans for sund-hed og ulighed i sundhed. Der findes god evidens for en stærk association mel-lem detfysiske miljø(byplanlægning og transport) og fysisk aktivitet, samt geo-grafisk tilgængelighed til sunde fødevarer156(se videre afsnit 4.9). Desuden hardet fysiske miljø en effekt på forekomsten af ulykker (se afsnit 4.7).Effekter af detsociale miljøer først og fremmest studeret i forhold til psykiskelidelser og hjertekarsygdom. Koncentration af personer med få ressourcer (ind-komst, arbejde, familie) og miljøer præget af social fragmentering med stor ud-og indflytning, lav grad af social sammenhængskraft og støttende sociale relatio-ner er forbundet med større risiko for depression.156Men mange af disse studierer usikre, fordi både måling af miljø og af depression er selvrapporteret medtværsnitdesign. Andre registerbaserede longitudinelle studier fra blandt andetSverige og USA har fundet kontekstuelle effekter på incidens af iskæmisk hjerte-sygdom af at bo i områder med få sociale ressourcer.157-160Noget af denne effektforklares formodentligt af en højere forekomst af tobaksrygning og fysisk inakti-vitet i de udsatte områder, men en del formodes også at virke gennem psyko-fysiologiske stressmekanismer, der har rod i det fysiske og sociale miljø.I den udstrækning at miljøet i underprivilegerede boligområder påvirker depres-sion og hjertesygdom, er det miljøfaktorer, som personer med kort uddannelseog lave indkomster i meget højere grad er eksponeret for. Segregationen påboligmarkedet bidrager således til en differentiel eksponering af miljøfaktorer.Det er også meget muligt, men mindre studeret, at der samtidig er tale omeffekter via differentiel sårbarhed. Den differentielle sårbarhed kommer tiludtryk, når de befolkningsgrupper, der primært bor i ressourcefattige miljøer,samtidig er dem der er mest sårbare over for effekten af de belastede bymiljøer.4.3.2 Årsager til segregering/ghettoiseringBoligsegregation forekommer oftest når der er en betydelig økonomisk ulighed isamfundet (se afsnit 4.4) samt forskelle i kvalitet og tiltrækningsværdi af deneksisterende boligmasse. Markedsmekanismen gør, at de, der har råd, køber sigtil de mest attraktive boliger. For at sikre boliger også til de dårligst stillede ind-byggere, har staten og kommunerne siden 1800-tallet investeret i de almeneboliger, som holdes uden af det øvrige boligmarked. Disse boliger er tilgængeligefor personer med få økonomiske ressourcer, idet der ikke må tjenes penge påudlejningen. Planlægningen af de almene boliger har stor betydning for boligse-gregeringen i dag. Således er ca. 40 % af boligmassen i visse forstæder syd forKøbenhavn almene boliger, mens andelen i de fleste af landets kommuner liggerpå 5-25 % (se figur 4.3.1).
62
Ulighed i sundhed – Årsager og Indsatser
Figur 4.3.1 Andelen af almene boliger 2005 fordelt på kommuner efterStrukturreformen
Hjørring
Frederikshavn
Bornholm
LæsøBrønderslev-DronninglundJammerbugt
AalborgThistedVesthimmerlandRebildMariagerfjordSkiveLemvigStruerHolstebroSilkeborgÅrhusSkanderborgIkast-BrandeHorsensOdderSamsøBillundVardeFredericiaBogenseFanøVejenEsbjergAssensHaderslevKoldingMiddelfartOdenseNyborgNæstvedFaaborg-MidtfynSvendborgTønderAabenraaSønderborgÆrøLollandGuldborgsundLangelandVordingborgKertemindeSlagelseFaxeVejleHedenstedHolbækKalundborgLejre RoskildeGreveSolrødOdsherredGribskov HelsingørFrederiksværk-HundestedFredensborgHørsholmAllerød RudersdalFrederikssundFuresøEgedalHillerødViborgFavrskovHerningRingkøbing-SkjernSyddjursRandersNorddjurs
Morsø
Sorø Ringsted KøgeStevns
ANDEL
- 5 pct.15-24 pct.
5-10 pct.25-39 pct.
10-14 pct.40 pct. +
Kilde: Den almene boligsektors fremtid. Socialministeriet 2006.
Den segregering i boligmiljøer, der ses i Danmark i dag har rødder tilbage tilefterkrigstiden, hvor staten investerede kolossalt i de almennyttige boligselskaber(hvor Boligstøtteloven fra 1946 gav mulighed for statslån til alment boligbyggeripå op til 97 % af byggesummen), som i høj grad begyndte at fokusere boligbyg-geriet på industriel rationalisering med montagebyggeri af billige højhuse i betonog andet kollektivt byggeri.161En stigende velstand i samme periode forårsagededog en højere efterspørgsel på private parcelhuse i andre områder, hvilket betøden stigende boligsegregering med udgangspunkt i især uddannelse og indkomst.,i takt med at de med større/faste indkomster valgte at købe egen bolig og flyttevæk fra det almennyttige boligbyggeri. Den kommunale anvisningsret til almen-nyttigt boligbyggeri og fraflytningen af de mere velstillede førte med tiden til, attilflytningen til disse områder i stadig højere grad udgjordes af personer på over-førselsindkomster, herunder førtidspensionister, kontanthjælpsmodtagere ogmodtagere af starthjælp m.m.Statens Byggeforsknings Institut peger på en forslumningsproces af områder, dersom udgangspunkt er mindre attraktive enten pga. boligernes standard, størrelseeller ejerform, dårlig beliggenhed, udseende, afstand fra grønne områder og ser-viceydelser, samt gener fra trafik, støj og forurening.162Manglende investering iforbedringer og vedligeholdelse forværrer problemet.162Den høje koncentrationaf beboere med sociale problemer medfører, at ressourcestærke beboere flytterhurtigere væk. Et spørgeskema-baseret studie har således vist, at hvis andelen afbeboere med sociale problemer udgør en femtedel af beboerne i et område, vil90 % af de ressourcestærke flytte væk fra området inden for et år.163
Ulighed i sundhed – Årsager og Indsatser
63
Regeringen har i sit udspil fra 2010 ”Ghettoen tilbage til samfundet” defineret,at der findes 29 ghettoer i Danmark. Ghettoerne er defineret som områder medmere end 1000 beboere, og som opfylder mindst to af tre kriterier: Høj andel (>40 %) af beboere uden tilknytning til arbejdsmarked eller uddannelse. Højandel (> 50 %) af indvandrere og efterkommere fra ikke-vestlige lande, og højandel af beboere, der er dømt for kriminalitet (> 270 dømte / 10.000). Ghetto-erne er koncentreret omkring de store byer København, Odense og Århus.De fleste indvandrere bor i almennyttige boliger (mindst 60 %), og i multiet-niske boligområder hvor to ud af fem beboere er indvandrere.164Statens Bygge-forskningsinstitut fremhæver tre hovedårsager til den skæve bosætning: (i) ind-vandreres begrænsede økonomiske muligheder på boligmarkedet, (ii) vanskeligadgang til det øvrige boligmarked pga. manglende netværk, kendskab til bolig-markedet, og adgang til lånemuligheder, og (iii) en præference for at bo tæt påfamilie og venner og – i en vis udstrækning – landsmænd. Tilflytningen til stor-byen er primært et spørgsmål om begrænsede beskæftigelsesmuligheder i mindrebyer.1644.3.3 Effektive indsatserI og med at indkomstuligheder er en af de grundlæggende forudsætninger forboligsegregation, må det formodes, at alle indsatser for at holde indkomstulighe-den nede (se afsnit 4.4) også vil bidrage her. Der findes få evalueringer af indsat-ser mod boligsocial segregering i Danmark og internationalt, hvilket vanskelig-gør en beskrivelse af effektive indsatser. Der eksisterer allerede forskellige bolig-sektorinitiativer i Danmark, som antages at modvirke boligsegregering, eksem-pelvis opførslen af de almennyttige boliger, huslejeregulering, og boligstøtte164I forhold til problemer med boligsegregering fokuseres der i mange lande særligtpå etniske minoriteter, men i visse lande fx Sverige, ses segregationen primærtsom en socioøkonomisk problemstilling, hvis løsninger ligeledes vil være at findei sociale indsatser som fx øget arbejdsmarkedsintegration.165I Byggeforsknings-instituttets undersøgelse viste det sig, at det var den sociale belastning mere endden etniske profil af lokalområdet, der var årsag til, at ressourcestærke valgte atflytte væk fra belastede områder.166Det må formodes, at hvis der i byplanlægningen fokuseres på at blande boligermed forskellige ejerskabsformer (fx almene boliger, lejeboliger og ejerboliger) vildette effektivt kunne modvirke segregationsprocessen.167En ligelig fordeling afalmene boliger i forskellige kommuner (se figur 4.3.1) ville også påvirke billedet.En koordineret by og boligplanlægning på tværs af kommunerne kunne ud fraet ulighedsperspektiv, være motiveret. (se indsats # 3.1)I forbindelse med eksisterende belastede områder er problemstillingen sværere,idet det er den sociale udvikling i sådanne bydele, der skal ændres på. I disse til-fælde er det nødvendigt at knække den negative spiral, områderne synes vikletind i. Her er der visse erfaringer fra det i 1993 nedsatte Byudvalgs indsatser ialmene boligområder samt fra kvarterløftsprojekterne 1997-2008.164;168Evalu-eringerne viser, at tiltrækningen af ressourcestærke beboere forudsætter en for-bedring af områdets udseende og omdømme blandt andet vha. fysiske forbed-ringer og samtidigt, at særligt en reduktion af huslejen kan medvirke til at fast-holde ressourcestærke beboere someri beskæftigelse. Det må ydermere forven-tes, at et intensivt SSP arbejde med børn og unge169samt fokus på beskæftigelseblandt voksne165vil bidrage til en positiv udvikling (se indsats # 3.2).
64
Ulighed i sundhed – Årsager og Indsatser
Der er således to overordnede tilgange mod boligsegregationen: den overordnedeboligpolitik og byplanlægning samt indsatser overfor allerede belastede boligom-råder. Herudover er der med i udgangspunkt i ulighed i sundhed og social posi-tion vigtigt at fokusere på at mindske de negative effekter af segregationen.170Byfornyelsesprogrammer og andre områdebaserede boligsociale interventionerhar været gennemført i mange storbyer og har også undertiden inkluderet ind-satser for at ændre befolkningssammensætningen. De har vist sig mindre effekti-ve i forhold til at bryde segregeringsprocessen, som er skabt af stærke mekanis-mer, og som lokale indsatser har svært ved at eliminere. Effekten er derfor ofteforbigående,167;171omend der argumenteres for, at en indsats af tilstrækkeligvarighed, der kombinerer fysiske, organisatoriske, finansielle og sociale aspekterhar bedre effekt.172Skolen er et centralt omdrejningspunkt.173Ressourcestærkebørnefamilier flytter gerne væk fra områder, hvis områdets sociale belastningpåvirker kvaliteten af børns skolegang. Dette kan fx ske, hvor en høj koncentra-tion af børn med særlige behov, men uden tilsvarende ekstra ressourcer til støtte,gør klasseundervisningen og hele skoleforløbet mindre udbytterig for eleverne.Politikker der effektivt støtter skoler i belastede områder er derfor af afgørendebetydning og har potentiale til både at påvirke selve segregeringsprocessen ogogså de sociale konsekvenser for børnene deraf. Modeller for geografisk ressour-cefordeling mellem og inden for kommuner til daginstitutioner og skoler somsikrer en fordeling som er proportionel med behovet i optagelsesområdet, er enafgørende forudsætning for at reducere nogle af segregationens effekter på børnog unges udvikling.154(se indsats # 3.3)Den tilgængelige viden taler således for, at følgende indsatser vil være effektivemod ulighed i sundhed:# 3.1 Byplanlægningen tager hensyn til, at boliger med forskellige ejerskabs-former blandes, og at andelen af almene boliger fordeles ligeligt på tværs afkommunegrænser for at modvirke segregering# 3.2 Byfornyelsesprojekter kombinerer fysiske, organisatoriske, finansielleog sociale indsatser, som sikrer overensstemmelse mellem boligkvalitet ogpris og forbedrer de fysiske omgivelser for at skabe attraktive boligområder# 3.3. Daginstitutioner, skoler og gymnasier i ghettoområder i de mindreprivilegerede områder gøres attraktive for fremme de lokale børns udviklingfor at forebygge segregeringens effekter på børn og unge
Ulighed i sundhed – Årsager og Indsatser
65
SAMFUND
INDIVIDArv, tidlig udvikling,uddannelse, etnicitet
II. eterminanter som er påvirket af Dsocial positionIII
kontekst
ASocial positionBSygdomsårsagCIII
Mens der i afsnittene 4.1 til 4.3 har været fokus på determinanter, der er knyttettil børn og unges tidlige udvikling, vil der i denne del af kapitlet være fokus påde årsager til sygdom, som er påvirket af menneskers sociale position.I figur 2.2 blev det illustreret, at en vigtig mekanisme i skabelsen af ulighed isundhed er, at menneskers sociale position i samfundet påvirker hvor meget deeksponeres for en række faktorer som kan have betydning for deres sundhed.De faktorer, der vil blive behandlet i det følgende, er indkomst og fattigdom(afsnit 4.4), langvarig arbejdsløshed (afsnit 4.5), social udsathed (afsnit 4.6),fysiske miljøfaktorer (afsnit 4.7), arbejdsmiljø – ergonomisk og psykosocialt(afsnit 4.8), sundhedsadfærd (afsnit 4.9), og tidlig tab af funktionsevne (afsnit4.10).Indsatserne handler således om at reducere disse eksponeringer særligt blandt demed kort uddannelse (pil B) og at mindske sårbarheden i disse grupper for hel-bredseffekten af risikofaktorerne (pil C).
Sygdom/skadeDIVV
olitik
Sygdomskonsekvenser
4.4 Indkomst og fattigdomI figur 3.3 sås en meget tydelig association mellem indkomst og middellevetid,og at sammenhængen de sidste 20 år er blevet meget stærkere. Der er nu 9,9 årsforskel i middellevetid mellem den rigeste og fattigste fjerdedel af den mandligebefolkning og 6 års forskel blandt kvinderne. Sammenhængen mellem indkomstog dødelighed er udtryk for, at der sker en ophobning af effekter af en langårsagskæde, hvor social baggrund og tidlig udvikling via sundhedsadfærd,beskæftigelse og arbejdsmiljø både påvirker indkomst og helbred.174;175Ind-komsten kan desuden have en vis betydning for, hvordan helbredsproblemerudvikler sig og bliver behandlet (se afsnit 4.11). Men påvirkningen kan også gåden anden vej, sådan at sygdom og sygdommens konsekvenser for beskæftigelsehar en effekt på indkomsten, og at man af den grund ser en relation mellemdødelighed og indkomst året inden (se afsnit 4.12).Det, som står i fokus i dette afsnit, er hvordan indkomst eller velstandi sig selvhar en effekt på risikoen for at blive syg, og hvor stærk den effekt er i forskelligeindkomstintervaller. Hvis der ikke er nogen effekt af indkomst på sygdom, vilindkomstpolitik og skattepolitik ikke have relevans for ulighed i sundhed. Detforhold, at uligheden i dødelighed er større, når man opdeler efter indkomst(figur 3.3), end når man opdeler efter uddannelse (figur 1.1) er ikke i sig selv etbevis på, at den økonomiske politik er afgørende. Det skyldes netop, at associa-tionen mellem indkomst og helbred er en konsekvens af, at mange årsagsrelatio-ner spiller sammen.4.4.1 Helbredseffekter af indkomstSpørgsmålet om indkomstens effekt på helbred har i en lang række engelske,tyske, svenske og amerikanske studier været behandlet på den måde, at manjusterer den indkomstrelaterede ulighed i sundhed for uddannelse, erhverv ogbeskæftigelse, som formodes at ligge forud i årsagskæden.176-180Disse undersø-
66
Ulighed i sundhed – Årsager og Indsatser
gelser illustrerer en kompleks sammenhæng mellem de forskellige parametre,således at en betydelig del af effekten af uddannelse sker ved at den påvirkererhverv og indkomst, og at effekten af erhverv delvis sker via indkomst (se figur2.1). Der er således stadig en betydelig effekt af indkomst tilbage, når man juste-rer for uddannelse, erhverv og beskæftigelse. I svenske studier finder man enrelativ risiko for at dø i erhvervsaktiv alder på ca. 2 mellem laveste og højesteindkomstkvintil. I engelske og tyske data er den relative risiko på ca. 3. Effektener oftest særlig tydelig for mænd, og for kvinder når de klassificeres efter man-dens indkomst.181Mange studier har fokuseret på, hvilken form sammenhængen mellem indkomstog helbred har. Det har særligt været studeret, hvorvidt der, som forudsagt iøkonomisk teori, råder en kurvelineær relation. En kurvelineær relation erudtryk for, at der er et aftagende afkast i forhold til helbredsgevinst ved højereend ved lave indkomster. Studier fra mange lande inkl. Danmark176;182harbekræftet hypotesen om kurvelineær relation mellem indkomst og selvvurderethelbred, samt mellem indkomst og dødelighed. Den kurvelineære relation illu-streres også i den indkomstafhængige middellevetid i Danmark 2008/09 (fig4.4.1),Figur 4.4.1 Sammenhæng mellem årsindkomst (i 1000-kroner) og mid-dellevetid 2008/09. Indkomsten er for alle de aldersspecifikke døds-tal beregnet for året inden dødsfaldetÅr868482807876747270680100Kvinder200Poly. (kvinder)300Mænd400Poly. (mænd)500
Kilde: Arbejderbevægelsens Erhvervsråd.
Ulighed i sundhed – Årsager og Indsatser
67
Den store interesse for, om relationen mellem indkomst og helbred er lineæreller kurvelineær, skyldes, at sammenhængen har potentielle implikationer forfordelingspolitikken. En omfordeling af ressourcerne ved at flytte indkomster frade højeste indkomster til de laveste indkomster fx via skattepolitikken, vil betydeet helbredstab blandt højindkomstgrupperne, der er langt mindre, end den hel-bredsgevinst lavindkomstgrupperne vil opleve. Et samfund med små indkomstu-ligheder vil derfor, alt andet lige, have bedre folkesundhed i gennemsnit, end etsamfund med store indkomstuligheder. Men, som det fremgik af kapitel 1, ikkenødvendigvis mindre social ulighed i sundhed.Nederst i indkomstskalaen befinder sig dem som ofte betegnes fattige. Fattig-dom, forstået som ikke at kunne klare sig i det samfund man lever i, bør ansku-es relativt, det vil sige i forhold til den tid og det land, man lever i. Derfor erfattigdom i fx Danmark i dag helt forskelligt fra, og skal ikke sammenlignesmed, den fattigdom, som udspiller sig i lavindkomstlande, og helt forskellig fraden fattigdom, som fandtes i Danmark i 1930erne.Effekten af individuel fattigdom på helbred i dagens Danmark handler både omden sociale og økonomiske stress, som er forbundet med langvarige afsavn, ogom uro for ikke at kunne klare husholdningens økonomi.183Et svensk studie harfundet en overrisiko for dårligt selvvurderet helbred og langvarig begrænsendesygdom på 2-4 gange ved forekomst af økonomiske afsavn, når man justerer forsocialgruppe og beskæftigelse.183Der er også en grænse, hvor forudsætningernefor at leve sundt med hensyn til bolig, ernæring og fysisk aktivitet mm. blivertruet – det som i England er blevet betegnet som ”a minimum income forhealthy living”.23;184Det svarer til den definition af fattigdom, som betegnesbudgetmetoden.Definitionen af fattigdom kan fastlægges på basis af tre beregningsmetoder: ind-komstmetoden (indkomst som procent af befolkningens medianindkomst, bud-getmetoden (hvad det koster at leve) og afsavnsmetoden (hvilke afsavn har manpga. manglende økonomiske ressourcer).185Når fattigdom defineres ud fra budgetmetoden, ser man på, hvordan indkom-sterne rækker i forhold til et standardbudget. I 2001 udarbejdede Forbruger-styrelsen et standardbudget for et rimeligt, almindeligt forbrug, mens Center forAlternativ Samfundsanalyse (CASA) har opstillet to yderligere budgetter: ét hvorstandardbudgettet er opgjort uden udgifter til leg, fritid og transport, og ét derogså ser bort fra udgifter til varige forbrugsgoder. Dette sidste budget omfatteraltså kun udgifter til mad og drikke, beklædning, medicin og personlig hygiejne,samt dagligvarer, altså etminimumsleveniveau.Det vil være et forbrug, somafspejler et nødvendigt og beskedent forbrug i forhold til en aktiv deltagelse isamfundet. Tabel 4.4.1 viser rådighedsbeløbene for forskellige overførselsind-komsttyper i 2008-års priser, efter skat og boligudgifter.
68
Ulighed i sundhed – Årsager og Indsatser
Tabel 4.4.1 Rådighedsbeløb i kroner pr. måned for starthjælps- ogkontanthjælps-modtagere set i forhold til standardbudgettet.2008-priser og satserEnlig(kvinde 30-49 år)kronerrådighedsbeløb Starthjælprådighedsbeløb kontanthjælprådighedsbeløb, 450 timers reglen ikke opfyldtStandardbudget til discount priserStandardbudget uden leg/fritid og transportStandardbudget uden leg/fritid, transport ogvarige forbrugsgoder7.1493.8463.1182.5564.533
Par medEt barn (3-6 år)kroner8.58313.5367.25717.0107.9616.844
Kilde: Nyt fra Rockwoll fondens Forskningsenhed, Nyhedsbrev, juni 2009. Baseret på Hansen:Hvad koster det at leve? - standardbudget for familier. CASA, 2002.Anm: Rådighedsbeløb = indkomst – skat – boligudgift. Boligudgift er medianlejen i huslejeunder-søgelsen 1999 fremskrevet med stigningen i forbrugerprisindeks for huslejepost. Standardbudgeter discountbudget 2001 fremskrevet med forbrugerprisindeks.
Det fremgår af tabellen, at en enlig på starthjælp ikke kan leve op til det stan-dardbudget, som Forbrugerstyrelsen har beregnet. En enlig på kontanthjælp kanheller ikke leve op til standardbudgettet, men kan lige holde et budget hvor derses bort fra udgifter til leg og fritid og transport. For par med ét barn kan de ligeakkurat klare et budget, hvor der ses bort fra leg og fritid samt transportudgifter,men kan langt fra leve op til Forbrugerstyrelsens standardbudget. Bliver parretberørt af 450 timers reglen kan de kun netop klare udgifter til de mest nødven-dige ting som mad og drikke, tøj, personlig hygiejne og dagligvarer.De beregninger som findes for en dansk fattigdomsgrænse efter budgetmetoden,tager delvis hensyn til sundhedsrelaterede behov, mens man i forhold tilafsavns·metoden inddrager sociale, sundhedsmæssige, materielle og boligmæssige afsavnsamt afsavn i forhold til børn.185CASA har i et dansk forskningsprojekt satfokus på konsekvenserne af fattigdom for hverdagslivet, blandt andet defineretved afsavn.186Undersøgelsen fra 2009 viser, at en større andel blandt modtager-ne af de laveste sociale ydelser i forhold til dem med et andet forsørgelsesgrund-lag har undladt fx at købe medicin og at gå til tandlæge (se figur 4.4.2). Under-søgelsen viser, at der blandt modtagerne af de laveste sociale ydelser er tre fjerde-dele (74 %), som har mindst 5 afsavn, og en tredjedel (33 %) har 10 eller flereafsavn (ud af 19 afsavn). Problemet er særlig stort, hvis man ser på flygtningenepå starthjælp.187I denne gruppe er der 29 %, som har mere end ’10 afsavn’,mens 40 % har ’7-10 afsavn’, og ingen har ’0 afsavn’. Med udgangspunkt iafsavnsmetoden kan det konstateres, at de laveste kontanthjælpsniveauer leder tilafsavn af helbredsmæssig relevans og dermed ligger under, hvad man kan beteg-ne som et minimumbudget for sund levevis.
Ulighed i sundhed – Årsager og Indsatser
69
Figur 4.4.2 Andel (procent) som må afstå fra køb af sundhedsydelserog andre goder opdelt efter type af overførselsindkomster 2007706050403020100Gå til tandlægenGive gavertil fødselsdagKøbemedicinordineretaf lægenKunnebetale husleje,lån til bolig,el gas vandtil tidenKontanthjælpHavetelefon/mobiltelefonHave tv ihjemmet
Intro/starthjælp
Nedsat hjælp
Arbejdsløs
Beskæftiget
Kilde: CASA 2009.
4.4.2 Årsager til indkomstulighed og fattigdomSom nævnt er indkomstuligheden og fattigdommen i Danmark steget i perio-den 1995-2008. Andelen af den samlede indkomst blandt den fattigste femtedeler således faldet fra 6,4 % i 2005 til 4,8 % i 2008. For de andre indkomstkvinti-ler er andelen af den samlede indkomstmasse øget en smule. Selv i absolutte taler indkomsten for de 10 % med de laveste indkomster faldet. Årsagerne er hver-ken mangel på økonomisk vækst eller stigende arbejdsløshed, men at kapitalind-komsterne fra boligmarkedet er steget for de mest velstillede, at overførselsind-komsterne ikke er steget i samme takt som lønindkomster og for det tredje, atændringer i skattepolitikken har medført, at dens socialt udlignende fordelings-politiske effekt er blevet svækket.Overførselsindkomster har en meget stor effekt på indkomstfordelingen. Ulig-heden målt som gini-koefficient var for de primære arbejdsindkomster (før skatog overførselsindkomster) 0,46 i 2005. Tager man hensyn til overførselsindkom-ster falder den til 0,30 og efter skat til 0,24. Mens uligheden således reduceresmed 40-50 % i de skandinaviske velfærdsstater er de tilsvarende tal i England33 % og USA 23 %.188Fra 2000 til 2008 er overførselsindkomsternes evne til atholde fattigdommen nede blevet reduceret fra 63 % til 57 % (Eurostat 2010).Det skyldes i altovervejende grad ændringerne inden for kontanthjælpsområdet– dvs. kontanthjælpsloftet, 450-timers regelen mm.189De overførselsindkomster,som i Danmark har størst fordelingspolitisk betydning, er netop kontanthjæl-pen, samt Statens Uddannelsesstøtte, folkepensionstillæg, og forskellige bolig-ydelser. De overførselsindkomster, som ikke er påvirket af husholdningens ind-komst, dvs. dagpenge, efterløn, førtidspension og børnetilskud, spiller en nogetmindre rolle.Med den stigende indkomstulighed er flere blevet fattige. Figur 4.4.3 viser, atnår fattigdom måles som en indkomst under 50 % af befolkningens medianind-komst, faldt andelen af fattige frem til 1995, men siden er der sket en stigning, isærdeleshed blandt dem som kun har grundskoleuddannelse eller uoplyst
70
Ulighed i sundhed – Årsager og Indsatser
uddannelse. Personer med uoplyst uddannelse er primært indvandrere. Risikoenfor at blive berørt af fattigdom hænger således tydeligt, og i stigende udstræk-ning, sammen med længden af uddannelse. I 2007 var andelen af fattige på 5,6% blandt de 25-64-årige med grundskole som højeste fuldførte uddannelse. Forpersoner med en erhvervsfaglig eller videregående uddannelse var den tilsvarendeandel på omkring 2,3 %.Figur 4.4.3 Andel fattige 1993-2007 efter højest fuldførte uddannelsePct16141210864209394Uoplyst959697989901234567I alt
Grundskole
Gymnasial
Erhvervsfaglig
Videregående
Kilde: Arbejderbevægelsens Erhvervsråd på baggrund af Finansministeriets lovmodelregister.Anm: Figurerne vedrører 25-64 årige. Studerende indgår ikke i gruppen af fattige. Personer medgymnasiale uddannelser er ikke medtaget i figuren, men indgår i ”I alt”.
Generelt ses, at fattigdommen er mest udbredt blandt børn (4,7 %) og unge(8,5 %), også når studerendeikketages med i beregningerne, mens den er lavestblandt pensionister (1,5 %) (se tabel 4.4.2). Det skyldes især, at pensions- ogformueforhold spiller en stor rolle blandt de ældre.Tabel 4.4.2 Antal (1000) fattige og andel (procent) fordelt på alders-grupper. 200710A Andel fattige fordelt på alder, 2007Antal fattige1.000 personerBørn (0-17 år)Unge (18-24 år)erhvervsaktive (25-59 år)Ældre (60-65 år)Pensionister (over 65 år)I alt56,135,690,97,311,8201,4Andel fattige%4,78,53,61,71,53,7
Kilde: Arbejderbevægelsens Erhvervsråd på baggrund af Finansministeriets lovmodelregister.Anm: Fattige er opgjort ud fra 50 % af medianindkomsten. Studerende er udeladt.
De nye reducerede kontanthjælpsformer – introduktionsydelse og starthjælp harværet en medvirkende årsag til den voksende fattigdom siden 2001, som detfremgår af tabel 4.4.3. Blandt dem, som er på introduktionsydelse eller start-hjælp, er 60-70 % fattige (2007), og for dem som er på kontanthjælp er 30 %fattige. Blandt personer i beskæftigelse eller for førtidspensionister er andelen ca.
Ulighed i sundhed – Årsager og Indsatser
71
2 %. Mange er dog kun fattige i en kortere periode. I løbet af 2004-2007 mod-tog 70.000 personer i kortere eller længere tid de laveste sociale ydelser som for-sørgelsesgrundlag. Heraf var ca. 40.000 personer med ikke-dansk baggrund.190Tabel 4.4.3 Gennemsnitsindkomst (kr. per år) og andel fattige 2007 for-delt på type af overførselsindkomstGennemsnitlig disponibelindkomstkr.IntroduktionsydelseStarthjælpkontanhjælpForsikrede ledigeFørtidspensionBeskæftigede79.60087.700109.000178.600169.900221.300
Andel fattige%72,661,229,94,31,62,3
Kilde: Arbejderbevægelsens Erhvervsråd på baggrund af datagrundlaget for FinansministerietsLovmodel.Anm: Den disponible indkomst angiver den gennemsnitlige husstandsækvivalerede disponibleindkomst per år. Der er anvendt en fattigdomsgrænse på 50 % af medianindkomsten. Familierhvor mindst én forsørger er studerende regnes ikke for fattige.
4.4.3 Effektive indsatserIndkomstfordelingen påvirkes af en meget lang række samfundsøkonomiskemekanismer fra lønudviklingen på arbejdsmarkedet til skatteskalaernes udform-ning og udformningen af boligskat og kapitalbeskatning. Ud fra en sundheds-faglig synsvinkel ser det ud til, at det afgørende er husstandens indkomstniveauog den grad af økonomisk stress eller modsat – frihed – det giver. At begrænseindkomstuligheden vil, uanset hvordan det gøres, have en gavnlig effekt påfolkesundheden i gennemsnit og for uligheden. (se indsats # 4.1)De mest alvorlige helbredseffekter optræder hos dem, der er fattige i en sådangrad, at de lider en række afsavn af medicinsk relevans. Følsomheden for hel-bredseffekter af fattigdom er særlig stor blandt børn, og derfor bliver indsatsersom regulerer kontanthjælpsniveauet hos børnefamilier særlig vigtige (se indsats# 4.3 og # 4.5). Der findes en livlig diskussion om, og hvordan man skal fast-sætte fattigdomsgrænser. Ud fra en sundhedmæssig betragtning er det centralt,at man får fastsat et niveau for, hvad man kalder en minimumindkomst forsund levevis, hvor indkomstniveauet ikke er den faktor, som begrænser mulighe-derne for en sundhedsfremmende adfærd, og brug af de sundhedsydelser, der erbehov for. (se indsats # 4.4).Den tilgængelige viden taler således for, at følgende indsatser vil være effektivemod ulighed i sundhed:
72
Ulighed i sundhed – Årsager og Indsatser
# 4.1 Sikre at indkomstuligheden ikke øges, eksempelvis gennem reguleringaf overførselsindkomster, skatteskalaer mm.# 4.2 Universel socialpolitik, hvor så mange som muligt dækkes af universel-le sociale ydelser for at begrænse social ulighed og fattigdom# 4.3 At lægge kontanthjælpsniveauet på et niveau som ikke leder til sådan-ne afsavn i forhold til kost og udgifter til medicin mm som har konsekven-ser for helbred# 4.4 Der årligt beregnes en årlig minimumindkomst som forudsætning forsund levevis# 4.5 Børnefattigdom elimineres for at forebygge de langsigtede irreversibleeffekter fattigdommen har for børn
Ulighed i sundhed – Årsager og Indsatser
73
SAMFUND
INDIVIDArv, tidlig udvikling,uddannelse, etnicitet
4.5 Langvarig arbejdsløshedI
kontekst
ASocial positionBII
SygdomsårsagCIII
Sygdom/skadeDIVV
olitik
Sygdomskonsekvenser
Alle lande inkl. Danmark har oplevet perioder, hvor en betydelig del af arbejds-kraften kastes ud i langvarig arbejdsløshed. Netop nu i 2011 gennemlever ver-den igen en krise med høj arbejdsløshed, og Danmark er også ramt. Danmarkhar traditionelt et arbejdsmarked, som er karakteriseret ved en meget høj job-mobilitet, hvor man hvert år siden 1980erne har set, at 25-35 % af arbejdsstyr-ken skifter arbejdsgiver, og lige så mange er berørt af – ofte kortere – perioder afarbejdsløshed. Det er delvis betinget af, at Danmark har en åben meget konkur-renceudsat økonomi, med mange små og mellemstore virksomheder. Mobilitet-en i Danmark er 40 % højere end i EU i øvrigt. Under normale konjunkturernedlægges årligt ca. 10-15 % af arbejdspladserne i Danmark, og lige mange ska-bes i andre virksomheder. Danmark har ligesom mange andre lande en struktu-relt betinget faldende efterspørgsel på arbejdskraft uden eller med meget korterhvervsuddannelse.Figur 4.5.1 Arbejdsløshed i procent af arbejdsstyrken 1983-2010 totalt,blandt unge (16-24 år) og langvarig arbejdsløshed (>6 mdr)181614121086420198019851990Arbejdsløshed1995Langtids-2000Ungdoms-20052010
Kilde: EUROSTAT.
Arbejdsløsheden i Danmark var meget høj i begyndelsen af 1980erne og om-kring 1990. På den baggrund var udviklingen senere i 1990erne slående, idetarbejdsløsheden faldt kraftigt i denne periode. I 2008 faldt ledigheden til detlaveste niveau siden 1974 og beskæftigelsen var på sit højeste niveau nogensinde.4.5.1 Helbredseffekter af langvarig arbejdsløshedTalrige undersøgelser og aktuelle reviews191har dokumenteret, at arbejdsløse hardårligere helbred, blandt andet på grund af depressioner, selvmord(sforsøg) oghjertekarsygdom.192;193Dette illustreres senere i rapporten med aktuelle danskedata (tabel 4.12.2), og de tal indikerer især en tydelig overhyppighed af psykiskeproblemer blandt personer på dagpenge. Arbejdsløshed rammer betydeligt ofteremennesker med kort uddannelse, (tabel 4.5.1). Desuden taler visse studier for, atsammenhængen mellem arbejdsløshed og helbred er stærkere blandt dem medlavere socioøkonomisk position.194Bag denne statistiske sammenhæng mellemarbejdsløshed og helbred findes to vigtige kausale relationer: Den første er, atdårligt helbred, ikke mindst psykiske lidelser, øger risikoen at blive arbejds-løs.195;196Det sker ikke kun i lande som Danmark og England, hvor man kanblive afskediget på grund af sygdom, men også i fx Sverige hvor der findes lov-
74
Ulighed i sundhed – Årsager og Indsatser
givning, som skal hindre, at det sker. Men netop fordi mentale problemer oftestviser sig som diffuse symptomer som træthed, samarbejdsproblemer etc, kan devære årsag til arbejdsløshed også i disse lande.Den anden årsagsrelation handler om arbejdsløshedens effekt på helbredet. Pågrund af den modsatte årsagsrelation har det imidlertid været vanskeligt at dragehelt sikre konklusioner på det punkt. De bedste og nyeste britiske og nordiskestudier på områder195;197-201finder, at der er en effekt af arbejdsløshed på men-talt helbred, særligt depressioner. Effekten er større, når arbejdsløsheden er for-bundet med økonomisk stress. I Danmark er det vist, at langvarig arbejdsløsheder forbundet med en større risiko for brug af anti-depressive midler, også efterkontrol for selektion.202Forbruget af antidepressiv medicin i det sidstnævntestudie var størst blandt dem, der både havde oplevet tidligere langtidsarbejdsløs-hed og samtidig oplevede nuværende jobusikkerhed. Samme ophobning af stres-sende livsbegivenheder (inklusive skilsmisser og gentagne episoder af arbejdsløs-hed) har vist sig at være positivt relateret til meget højt alkoholforbrug (dvs. over35 genstande om ugen)203og negativt relateret til rygeophør.204Ligeledes har man i mange undersøgelser, fx baseret på store svenske tvillingstu-dier, fundet effekt på mortalitet totalt og på enkelte dødsårsager som selvmord.Derimod er det mere usikkert, hvordan effekten er på hjertekarsygdom.205;206Et13-årigt follow-up studie af danskere i aldersgruppen 20-58 år207viste, at hvoralle arbejdsløse mænd under 50 år havde øget risiko for død, var det for arbejds-løse kvinder kun dem i tyverne, der havde samme overrisiko. Efter ti års opfølg-ning kunne der påvises en øget dødelighed for mænd pga. cancer, selvmord ogandre skader, men ikke pga. hjertekarsygdom. Der var ingen signifikant årsags-specifik overdødelighed for arbejdsløse kvinder, men en tendens til, at deres selv-mordsrisiko var højere. Forøget risiko for selvmord blandt arbejdsløse er ligele-des vist af Agerbo208og Iversen.209Førstnævnte kontrollerer for tidligere psykia-trisk indlæggelse, men det er sandsynligt, at psykiske symptomer, der ikke harmedført indlæggelse, spiller en afgørende rolle for både arbejdsløshed og selv-mordsforsøg. I nyere svenske studier, hvor man bedre har kunnet kontrollere forpsykiske symptomer,197er det tydeligt, at en del af den overdødelighed, man fin-der blandt personer, der har været arbejdsløse, er betinget af, at de arbejdsløsevar mere syge, inden de blev arbejdsløse, og tilstanden er muligvis forværret afarbejdsløsheden. Effekten synes at være stærkere blandt mænd end blandt kvin-der.Det er således sandsynligt, at langvarig arbejdsløshed, gentagne jobtab og ople-velser af jobusikkerhed sammen med andre stressende livsbegivenheder giverøget risiko for forskellige negative helbredskonsekvenser, herunder særligtdepression. Der er dog ingen evidens for, at arbejdsløshed eller jobtab i sig selvskulle påvirke risikoen for hjerte-karsygdom.206;207;210;211Det er et åbent spørgsmål, om befolkningsgrupper med lav social position ermere sårbare over for effekterne af arbejdsløshed.212Christensen et al213har vist,at det afhænger af uddannelseslængde og hvordan man tackler arbejdsløshed.De fleste studier peger desuden på, at mænd i 30-50 års alderen er dem, som ermest sårbare for helbredseffekter af arbejdsløshed. Selvom yngre måske ikke erde mest sårbare for umiddelbare helbredseffekter, er langvarig arbejdsløshedblandt unge en betydelig risikofaktor for langsigtet marginalisering.199
Ulighed i sundhed – Årsager og Indsatser
75
4.5.2 Årsager til langvarig arbejdsløshedSom figur 4.5.1 viser, spiller makroøkonomiske forhold en væsentlig rolle for,hvor mange som rammes af arbejdsløshed og især langvarig arbejdsløshed. Dethandler om konjunkturelle og strukturelle årsager. Ikke mindst de sidste er rele-vante i forhold til social ulighed i sundhed, fordi det handler om det langsigtedefald i efterspørgslen efter arbejdskraft med ingen eller kort uddannelse. Bag detteopererer den tekniske udvikling og globaliseringen med den frie bevægelse afarbejdskraft, varer og kapital. Det ligger uden for denne rapport at gå mere indpå de makroøkonomiske forhold, men det kan konstateres, at arbejdsløshed erulige fordelt i befolkningen. Tabellen illustrerer, at der findes en gradient efteruddannelseslængde, men ligeså vigtig er indholdet af uddannelsens erhvervspro-fil. Dvs. at kompetencerne svarer til de behov, som den foranderlige erhvervs-struktur kræver.Tabel 4.5.1 Risiko for overgang til arbejdsløshedsdagpenge (procent)2000 og 2009 opdelt på uddannelse2000grundskoleerhvervsfaglig uddannelseVideregående uddannelse1,91,41,0
20092,51,71,0
Kilde: Danmarks Statistik: Arbejdsløshed – ny analyse af ledighedsforløb. 2009.
En anden vigtig individuel årsag til arbejdsløshed og langvarig arbejdsløshed erdårligt helbred – særligt psykiske helbredsproblemer. Ved arbejdsløshed kan per-soner med psykiske helbredsproblemer få det svært, når de skal søge nyt arbejdei konkurrence med andre, som fremstår mindre psykisk sårbare. Det forholdgælder ikke mindst i lande, som har en stærk beskyttelse mod afskedigelse pågrund af sygdom. Her er arbejdsgiverne fokuserede på at undgå ansættelse afden arbejdskraft, som kan få nedsat psykisk arbejdsevne og højt sygefravær.1954.5.3 Effektive indsatserDen strukturelle arbejdsløshed i Danmark har været lav de seneste 15 år. Der erflere årsager til dette: de store arbejdsmarkedspolitiske reformer 1993-94, en lavinflationstakt internationalt og mådeholdenhed i løndannelsen.214At det danskearbejdsmarked fungerer så relativt godt, har vakt stor international interesse. Daden danske tradition med høj mobilitet på arbejdsmarkedet, kombineret medstor tryghed i indkomsten ved arbejdsløshed blev kombineret med en megetaktiv arbejdsmarkedspolitik i begyndelsen af 1990erne, blev begrebet ”flexicuri-ty” internationalt kendt og fremhævet som en interessant model i EU ogOECD. Modellen har dog sjældent været diskuteret ud fra en sundhedspolitisksynsvinkel.Den ene komponent – fleksibiliteten, dvs. den høje mobilitet, medfører, somnævnt, at en betydelig andel af arbejdskraften regelmæssigt oplever – ofte korte– arbejdsløshedsperioder. De helbredseffekter, som der blev diskuteret i 4.5.2,handler dels om den stress og usikkerhed, der kan opleves ved trussel omarbejdsløshed, dels om den stresseffekt, somlangvarigarbejdsløshed har. Mennår en meget stor del af arbejdskraften oplever, at der er god chance for ret hur-tigt at få et nyt job efter frivillig eller ufrivillig arbejdsløshed, mindsker det for-mentlig noget af stresseffekten af jobusikkerheden og kortvarig arbejdsløshed. Atder samtidig har været en relativ høj indkomstsikkerhed, selv ved længerevaren-
76
Ulighed i sundhed – Årsager og Indsatser
de arbejdsløshed, kan også medvirke til at moderere helbredseffekten af langva-rig arbejdsløshed.En vigtig grund til at mobiliteten er så høj i Danmark, er, at det i modsætningtil de fleste andre Vesteuropæiske lande, er muligt at afskedigede ansatte af indi-viduelle årsager som fx sygdom. Det er kun England, som har samme ”fleksi-belt” arbejdsmarked. Men i Danmark er flexicurity modellen – i modsætning tili England – kombineret med to andre elementer: en høj indkomstsikkerhed(dog med et betydeligt indkomstbortfald for de med højere indkomster) vedarbejdsløshed, og en meget aktiv arbejdsmarkedspolitik, med et stærkt tilbud omomskoling og uddannelse. I de senere år har der endvidere været tiltagende kravom aktiv jobsøgning og aktivering. Det kraftige uddannelses- og omskolingsele-ment i den aktive arbejdsmarkedspolitik har medvirket til at opretholde beskæf-tigelse blandt kortuddannede. Den må dermed formodes at have bidraget tilmindsket ulighed i arbejdsløshedens helbredseffekter.Den danske arbejdsmarkedspolitiske model har således antageligt bidraget til atreducere ulighed i sygdomsbyrde, men det har netop været under forudsætningaf, at alle tre komponenter i ”flexicurity” har været i balance. Hvis indkomstsik-kerheden svækkes, øges stressen ved arbejdsløshed, og hvis den aktive arbejds-markedspolitik svækkes, bliver det sværere for de kortuddannede og helbreds-mæssigt mindre ressourcestærke at komme tilbage efter arbejdsløshed (se indsats# 5.1). Flexicurity modellen ser ikke mindst ud til at have gavnet beskæftigelsenblandt unge og kvinder, samt i en vis udstrækning også blandt kortuddannede.Muligheder for omskoling og videreuddannelse ved arbejdsløshed er der for encentral komponent, men stor relevans for ulighed i sundhed (se indsats # 5.2).Man kan være mere usikker på er, hvordan denne model fungerer for dem, somhar nedsat helbred, eller måske psykisk sårbare. Det forhold at arbejdsløshed serud til i så høj grad både at være en årsag til og effekt af psykiske problemer talerstærkt for, at beskæftigelsesindsatsen kombineres med en meget aktiv sundheds-faglig indsats for at behandle psykiske helbredsproblemer (se indsats # 5.5).Dette spørgsmål behandles endvidere i afsnit 4.12, hvor det handler om faktorerpå arbejdsmarkedet, som påvirker uligheden i konsekvenser af sygdom.Den tilgængelige viden taler således for, at følgende indsatser vil være effektivemod ulighed i sundhed:
Ulighed i sundhed – Årsager og Indsatser
77
# 5.1 Arbejdsmarkedsmodel, som kombinerer et fleksibelt arbejdsmarked,med et godt forsørgelsessystem og en aktiv beskæftigelsesindsats, som bidra-ger til at holde arbejdsløsheden nede# 5.2 Muligheder for livslang uddannelse og omskoling, fordi det medvirkertil at holde arbejdsløsheden nede blandt personer med kort uddannelse# 5.3 Ungdomsarbejdsløsheden holdes lav, især fordi de første år efter skolener afgørende for, hvordan man klarer sig længere frem på arbejdsmarkedet# 5.4 Beskæftigelsesindsats der benytter økonomiske incitamenter og stillerkrav om deltagelse i aktivering. Kravet om aktivering skal afbalanceres medden enkeltes ressourcer, så det sikres, at økonomisk og anden stress ikke for-stærker de helbredsmæssige konsekvenser af arbejdsløshed# 5.5 Beskæftigelsesindsatsen kombineres med en sundhedsfaglig indsatssærlig med fokus på psykiske problemer
78
Ulighed i sundhed – Årsager og Indsatser
SAMFUND
INDIVIDArv, tidlig udvikling,uddannelse, etnicitet
4.6 Social udsathed som årsag til og konsekvens af sygdomI
kontekst
ASocial positionBII
SygdomsårsagCIII
Sygdom/skadeDIVV
olitik
Sygdomskonsekvenser
I de foregående afsnit har der især været fokuseret på den sociale gradient isundhed, dvs. den sammenhæng mellem individers sociale position og deres syg-domsrisiko, som går tværs gennem hele befolkningen. Men som nævnt i kapitel2, kan ulighed i sundhed også anskues som forskellen mellem en gruppe menne-sker, der er socialt meget udsatte, og resten af befolkningen. Dette afsnit handlerom udsathed både som årsag til og konsekvens af sygdom.Social udsathed kan optræde i mange forskellige grader fra at være i risiko forsocial udsathed på grund af længerevarende arbejdsløshed, lave indkomster ellersygdom til de synligt socialt udsatte: hjemløse, misbrugere, prostituerede, mv.Personer, som er fattige, eller misbrugere, men som klarer sig godt i samfundeter irisikofor udsathed. I denne rapport defineres socialt udsatte, som personer,der er ramt af social eksklusion på flere dimensioner samtidig, dvs. både er eks-kluderede fra arbejdsmarked, måske har mistet kontakt med familie, kan havesvært at klare sig på boligmarkedet, og måske ikke har kvalificeret sig til de uni-verselle sociale ydelser.215Det er svært at få et præcist billede af, hvor mange socialt udsatte der er i Dan-mark, blandt andet fordi det er et sammensat begreb. Det Nationale Forsknings-center for Velfærd (SFI) har i 2009 kortlagt hjemløsheden i Danmark og skøn-ner, at der på årsbasis er mellem 11.000 og 13.000 personer, der berøres af hjem-løshed. Hovedparten af de hjemløse er mænd (78 %) og de fleste er yngre ellermidaldrende. Således er ca. en fjerdedel unge mellem 18 og 29 år, hvilket pegerpå, at der til stadighed sker en nytilgang til hjemløshedsgruppen. Cirka hverfemte hjemløse har etnisk minoritetsbaggrund, og det er især indvandrere ogflygtninge, det drejer sig om. Hovedparten af de hjemløse har ikke tilknytning tilarbejdsmarkedet men er modtagere af kontanthjælp eller førtidspension.216Udover hjemløse er der socialt udsatte med misbrugsproblemer, psykiske syg-domme og prostituerede. Rådet for Socialt Udsatte skønner, at disse grupper til-sammen udgør ca. 70.000 personer eller over 1 % af den danske befolkning. Derer et ikke ubetydeligt overlap mellem personerne, der indgår i hver enkelt grup-pe, da nogle for eksempel både er sindslidende, stofmisbrugere og hjemløse.2174.6.1 Sammenhængen mellem social udsathed og helbredDer har i de foregående afsnit været forsøgt at holde orden på årsagsrelationerne,men for de socialt udsatte er det nærmest et spørgsmål af ren akademisk interes-se, i hvilken udstrækning deres udsathed er en effekt af, eller en årsag til, deresdårlige helbred. De sociale og de medicinske forhold er overlappende og svære atadskille.På grund af begrænset viden om de socialt udsattes helbredsforhold udførteRådet for Socialt Udsatte og Statens Institut for Folkesundhed i 2007 en størreundersøgelse i hele landet af sundhedsforholdene blandt brugere af væresteder,herberg, varmestuer og andre sociale tilbud.218Resultaterne er ikke nødvendigvisrepræsentative for hele gruppen af socialt udsatte, blandt andet er prostitueredeikke inkluderede, men de giver et aktuelt og omfattende billede af forholdenefor brugere af de sociale tilbud. Vi viste i tabel 3.3 og 3.6 nogle resultater fradisse studier, som illustrerer de socialt udsattes ekstremt høje sygelighed – ikkemindst psykisk sygdom. I SUSY Udsat undersøgelsen blev det fundet, at 40-60 % af de udsatte på et tidspunkt havde forsøgt selvmord, mens dette kun
Ulighed i sundhed – Årsager og Indsatser
79
gjaldt for 1,2 % af respondenterne i den tilsvarende generelle befolkningsunder-søgelse SUSY 200561(se tabel 4.6.1).Tabel 4.6.1 Helbredsforhold (procent) blandt forskellige grupper af so-cialt udsatte 2007Alkohol-misbrugereSinds-lidendeHjemløseStof-misbrugereFattigeHelebefolknin-gen SUSY20053993
Langvarigsygdomofte stresset idagligdagenÆngstelse,nervøsitet, uroeller angstnedtrykt,deprimeretel ulykkeligseneste 14dageForsøgtselvmord
642938
703745
522726
673637
675644
28
44
27
39
49
3
40
56
39
54
60
1
Anm: Opstillet på baggrund af data fra SUSY Udsat. ’Fattige’ er defineret som personer, der harangivet, at de ofte ikke får mad nok, fordi de ikke har råd. SUSY 2005 bruges som sammenlig-ningsgrundlag for baggrundsbefolkningen.
Tallene afspejler en voldsom psykisk belastning, og værst står det til hos de, derer definerede som økonomisk marginaliserede/fattige efter at have angivet, at deofte ikke får mad nok, fordi de ikke har råd. Også en interviewundersøgelse afde udsattes egne oplevelse har vist, at de oplever deres tilværelse som værendepræget af stress, ensomhed, angst og lavt selvværd. Ydermere hænger de psykiskebelastninger sammen med følelsen af at leve et liv, der er uværdigt, skamfyldt ogforspildt.219En anden udsat gruppe er flygtninge på starthjælp har mange karakteristika tilfælles med de socialt udsatte grupper, idet de både er fattige og ofte også syge ogtraumatiserede. Et studie med fokus på flygtninges forsørgelse og levevilkårdokumenterer, at flygtninge på starthjælp oplever mange afsavn i hverdagen, sompåvirker deres fysiske og psykiske sundhedstilstand.187Det drejer sig blandt andetom, at mangel på økonomiske ressourcer har været årsag til, at 30 % har undladtat købe lægeordineret medicin, 69 % har undladt tandlægebesøg, 30 % har und-været tre måltider mad om dagen, og 60 % har undværet frisk frugt og grønthver dag. Ydermere har størsteparten af flygtninge på starthjælp undladt at fornyopslidt tøj, fodtøj og overtøj, og at besøge venner og familie, der bor længere vækend 20 km. Rapporten viste endvidere, at 52 % af flygtninge på starthjælp vur-derede at deres helbred var dårligt eller meget dårligt.187Det er tankevækkende,at for de socialt udsatte i SUSY Udsat undersøgelsen, var den tilsvarende andelpå 26,5 %.218
80
Ulighed i sundhed – Årsager og Indsatser
4.6.2 Årsager til social udsathedSocial udsathed kommer ikke pludseligt. Der er ofte tale om en proces, hvor derover tid kommer flere og flere dårlige forhold til. En af de væsentlige risikofakto-rer er tidligere udsathed, idet personer, der en gang har været udsatte, har bety-deligt større risiko for udsathed senere i livet.220For en meget stor del af desocialt udsatte er alvorlig psykisk sygdom og misbrug afgørende faktorer. For-andringer af psykiatrien med færre sengepladser, og begrænsede ressourcer til etbehandlingsområde, hvor behovene tilsyneladende stiger i befolkningen (se vide-re 4.11), er hermed en vigtig faktor. Også boligpolitikken, som medfører, atdenne gruppe i stor udstrækning er udelukket fra det private boligmarked, ogafvises af mange almene boligselskabers regler for afvigende adfærd, har bidraget.I et livsløbsperspektiv er der en klar sammenhæng mellem social udsathed ogproblematiske opvækstvilkår i barndommen. Socialt udsatte vil i langt højeregrad end andre have oplevet en barndom med fattigdom. De socialt udsatte vilover livsforløbet være udsat for en række sociale begivenheder som eksklusion fraarbejds- og boligmarked, og individuelle forhold som alkoholisme, sindslidelse,skilsmisse, langvarig sygdom eller alvorlige ulykker.220Endelig har personer læn-gere nede i det sociale hierarki større risiko for udsathed, fordi personer medringe eller manglende erhvervsuddannelse har større risiko for jobs med risikablearbejdsmiljøforhold og dermed større risiko for tidligere nedslidning og samtidiglav eller ingen supplerende pension.Alkohol- og narkotikamisbrug er et afgørende element i mange socialt udsattesliv og helbred. Danmark har en betydeligt højere dødelighed af alkohol- og nar-kotika relaterede sygdomme og skader end fx Sverige og Norge. Årsagen skalblandt andet findes i Danmarks mindre restriktive politik på især alkoholområ-det. Personer, som dør af alkohol- eller narkotikaforgiftning, alkoholpsykose ogalkoholisme mm. har ofte længe haft et forbrug, som har gjort dem socialtmeget udsatte.For gruppen af udsatte flygtninge gælder yderligere forhold, der er med til atdeterminere deres eksklusion fra samfundet i øvrigt. Center for Alternativ Sam-fundsanalyse har i en spørgeskemaundersøgelse undersøgt de væsentligste grundetil, at flygtninge på starthjælp har vanskeligt ved at blive selvforsørgende, og der-med risikerer at leve i fattigdom og ikke blive integreret i det danske samfund.Undersøgelsen viser, at de hyppigste årsager er sprog- og helbredsproblemer,efterfulgt af manglende kvalifikationer og arbejdsløshed samt manglende net-værk.187Hver fjerde kontanthjælpsmodtager på nedsatte ydelser (de der er ramtaf kontanthjælpsloft, reduktion efter 6 måneder og 450 timers reglen) har under43 kr. pr. dag til rådighed, når skat, husleje og faste udgifter er betalt. De 43 kr.skal dække mad, tøj, sko, transport, medicin og andre ikke faste udgifter.187Dette kan være medvirkende til, at hver femte af de hjemløse er flygtninge.4.6.3 Effektive indsatserIndsatserne i forhold til socialt udsatte må rette sig mod de forhold, der er med-virkende til at skabe social udsathed, men også mod de helbredsmæssige forhold,den sociale udsathed fører med sig. De socialt udsatte har en række sociale, psy-kiske og somatiske problemer, der betyder, at ingen af indsatserne kan stå alene,men at der skal være en tilstrækkelig koordination mellem de forskellige formerfor social støtte og den behandlingsmæssige og rehabiliterende indsats.
Ulighed i sundhed – Årsager og Indsatser
81
En række relevante indsatser vil være beskrevet under de øvrige determinanter(se blandt andet 4.2, 4.4 og 4.5) Dette reflekterer, at generelle velfærdsinveste-ringer med fokus på at minimere ulighed i høj grad antages at forebygge, atsociale problemer fører til udsathed.215
Adgang til boligmarkedetSom beskrevet har socialt udsatte en høj risiko for at blive ekskluderet fra bolig-markedet. Der er således et behov for en markant indsats, der sikrer tilgængelig-hed af billige boliger.�Samtidig er en tidlig indsats for at forhindre at menneskermed få sociale og økonomiske ressourcer bliver udsat fra egen bolig et vigtigtfokus. I den internationale forskning sondres der mellem tre principielt forskelli-ge indsatsmodeller i forhold til at få hjemløse tilbage i egen bolig. Det kan være:(i) individuel boligstøtte, (ii) udslusningstilbud eller (iii) differentieret sanktions/belønningssystem, som knytter an til fx stoffrihed.216Der mangler undersøgelseraf, hvilke metoder der har størst effekt på danske forhold.Rådet for Socialt Udsatte efterlyser opførsel af flere ’skæve boliger’, dvs. rumme-lige boligafdelinger der opfylder brugernes behov. Erfaringer viser, at små bolig-afdelinger på 6-10 boliger med brugerinddragelse ift. udformningen er mesthensigtsmæssige for de socialt udsatte (se indsats # 6.1).221
Behandling og rehabilitering af psykisk sygdom og misbrugSocialt udsatte er som sagt karakteriseret ved at have et meget komplekst samspilaf fattigdom, hjemløshed, alvorlig psykisk sygdom, misbrug og ikke sjældent enrække somatiske sygdomme oveni. Det er vanskeligt at hjælpe denne gruppe,som har brug for både social, medicinsk og psykologisk hjælp. Der har de senereår, været en tendens til, at flere behandlingstilbud afslår at behandle mennesker,der lider af flere forskellige problemer samtidig. Mange af behandlingstilbudde-ne til de marginaliserede misbrugere er i de senere år blevet lukket til fordel fortilbud til de socialt integrerede misbrugere, mens en del psykiatriske behand-lingstilbud ikke er åbne for misbrugere. Ligeledes er stof- og alkoholmisbrugvaretaget af to forskellige kommunale sektorer, hvis behandlingsregimer vurderesat fjerne sig fra hinanden på trods af blandingsmisbrug hos brugerne.221Dereskontakt med det somatiske sundhedsvæsen er præget af skadestuebesøg og akut-te indlæggelser (se 4.11), og de savner ofte en fast kontinuerlig kontrol af deresmange kroniske sygdomme. Ophobningen af forskellige risikofaktorer er netopkarakteristisk for mange af de socialt udsatte, og det følger deraf, at flere faldergennem det eksisterende system. Dette fremmer ikke muligheden for, at de dår-ligst stillede kan komme ud af hjemløshed mv.222Mange socialt udsatte lider af langvarige og psykotiske lidelser, og kontaktenmed socialpsykiatrien bliver for disse patienter det nærmeste de kommer en”familie”. Men der er i det kliniske arbejde meget lidt løbende monitorering aflevevilkårene for denne patientgruppe, med hensyn til bolig, beskæftigelse ogsocialt netværk.En større undersøgelse udført af det Nationale Forskningscenter for Velfærd(SFI) viser, at der er et udækket behov for social behandling blandt en stor del afmennesker i behandling for stofmisbrug.216Brugerne selv efterlyser hjælp i for-hold til håndteringen af sociale, fysiske og især psykiske problemer, og SFIs rap-port fremhæver, at der er et misforhold mellem graden af psykiske problemer
82
Ulighed i sundhed – Årsager og Indsatser
blandt brugerne, andelen af behandlingstimer, der er sat af til psykologiskbehandling samt fagsammensætningen blandt personalet. Netop den psykologi-ske behandling er hovedparten af de ansatte i behandlingstilbuddene mindrekvalificeret til at varetage, idet der primært er tale om socialpædagoger, social-rådgivere og sygeplejersker216(se indsats # 6.2).I alkoholbehandlingen efterlyser Rådet for Socialt Udsatte strammere regler iforhold til udmøntningen af behandlingstilbud til alkoholmisbrug.221Regler, deri følge Sundhedstyrelsen kan minimere problemerne med svingende kvalitet ogmanglende brug af evidensgrundlag i de forskellige alkoholbehandlingstilbud (seindsats # 6.2 og # 6.3).
opsøgende indsatserFor de socialt udsatte, der ikke er brugere af nogle sociale tilbud, er det nødven-digt med en opsøgende indsats. Der er en alvorlig mangel på tværfaglige opsø-gende teams, gadesygeplejersker mv., som fungerer på de udsattes præmisser.Her må der i høj grad være tale om en skadesreducerende tilgang, der ikke for-søger at opnå en normalisering af de socialt udsatte, men som fokuserer på atminimere de negative sundhedskonsekvenser af den sociale udsathed. Ogsåadgang til sundhedsrum bør prioriteres.De kommunale ordninger med støtte- og kontaktpersoner til socialt udsatte måformodes at have en positiv virkning. En ellers positiv evaluering af ordningernepåpeger, at der er en udfordring i at løse de eksisterende sprogbarrierer i forholdtil den forholdsvis store gruppe af socialt udsatte, som er indvandrere. Derud-over er der et utilfredsstillende samarbejde med de praktiserende læger og etbehov for et formaliseret tværsektorielt samarbejde.223I den anden nationalekortlægning af hjemløshed i Danmark,216blev det fundet, at kun 27 % af dehjemløse, der var kontakt til i undersøgelsesperioden, havde en støtte- eller kon-taktperson, bostøtte eller lignende. Dette tal viser, at der er potentiale for udvi-delse af dækningen (se indsats # 6.4).Også i kontakten med det somatiske sundhedsvæsen har mange socialt udsattebehov for støtte. I forbindelse hermed foreslår Rådet for Socialt Udsatte, atsocialsygeplejerskeordningen prioriteres for at sikre større forståelse for de socialtudsattes behov på sygehusene.221De foreløbige erfaringer tyder på, at socialsyge-plejersker kan være med til at sikre et forbedret og mindre konfliktfyldt forløb,eksempelvis for behandlingen af stofmisbrugere på hospitalerne.224Der manglerdog eksterne evalueringer af de eksisterende projekter med socialsygeplejersker.Den tilgængelige viden taler således for, at følgende indsatser vil være effektivemod ulighed i sundhed:
Ulighed i sundhed – Årsager og Indsatser
83
# 6.1 Udsatte grupper sikres bedre adgang til boliger, og der sikres ”skæve”boliger, så de, der ikke kan finde sig til rette i det almene boligbyggeri, harandre muligheder# 6.2 Efteruddannelse af personalet i misbrugsbehandlingen og misbrugsbe-handlingen integreres med sociale handlingsplaner med fokus på håndteringaf brugernes psykiske problemer# 6.3 Sociale levevilkår blandt kronisk psykisk handikappede monitoreresinden for rammen af en klinisk database. I samarbejdet mellem kommunerog regioner skal der være mere fokus på åbne behandlingstilbud til menne-sker med psykisk sygdom, misbrug og social udsathed# 6.4 Opsøgende indsatser samt ordninger med støtte- og kontaktpersonerudvides, så der er en større og mere tilfredsstillende dækning, blandt andetmed formalisering af det tværsektorielle samarbejde
84
Ulighed i sundhed – Årsager og Indsatser
SAMFUND
INDIVIDArv, tidlig udvikling,uddannelse, etnicitet
4.7 Fysiske miljøfaktorerI
kontekst
ASocial positionBII
SygdomsårsagCIII
Sygdom/skadeDIVV
olitik
Sygdomskonsekvenser
Det fysiske miljø har stor effekt på menneskers sundhed med påvirkninger vialuft, jord, vand, fødevarer og de produkter, vi anvender, samt stråling og støj.WHO har beregnet, at ca. 15 % af dødsfald i Vesteuropab skyldes miljøfaktorer,og hertil bidrager primært luftforurening, stråling, støj og ulykker. Arbejdsmiljø,herunder arbejdsulykker, er behandlet i afsnit 4.8. Det fysiske miljø og trafik-miljøet har også betydning for fysisk aktivitet og dette behandles i afsnit 4.9. Vivil i dette afsnit fokusere særligt på luftforurening og ulykker ud fra den betragt-ning, at de i højeste grad lever op til kriterierne givet i begyndelsen af kapitel 4.På ulykkesområder behandler vi særligt ulykker blandt børn, trafikulykker ogfaldulykker blandt ældre. Effekten af miljøfaktorer for den sociale ulighed isundhed går både gennem differentiel eksponering og differentiel sårbarhed (sefigur 2.2).4.7.1 Helbredseffekter af fysiske miljøfaktorerLuftforurening
De sundhedsskadelige elementer i udendørsluften består på nuværende tids-punkt primært af partikler og kvælstofoxider. Luftforureningen irriterer luftveje-ne, forårsager oxidativ stress og aktiverer inflammation, hvilket på kort sigt kanføre til forværring af astma og kronisk obstruktiv lungesygdom og på lang sigtgive øget risiko for hjertekarsygdom og kræft.225Partiklernes størrelse afgør, hvori luftvejene de deponeres og derved udøver deres effekt; jo mindre partiklernesstørrelse, jo dybere ned i luftvejene vil de ophobes. Således er det sandsynligt, atultrafine partikler (<100nm) i nogen grad kan krydse fra lungeepithelet over iblodet og derved forårsage mere systemiske skadevirkninger.226Den sociale ulighed i sundhed relateret til luftmiljøet kommer til udtryk, blandtandet hvis der er social forskel i eksponeringen for luftforurening i Danmark.For øjeblikket foreligger der ikke danske studier om, hvorvidt dette er tilfældet,men de studier som findes fra Finland, Norge og Sverige viser alle, at mindreprivilegerede grupper i sit boligmiljø er mere eksponeret for kvælstofoxider(NO2) eller partikler (PM2,5).227Også spørgsmålet om differentiel sårbarheddvs. om effekten af luftforureninger er kraftigere blandt mindre privilegerede harværet analyseret i nogle få studier og de taler for, at dødeligheden ved et giveneksponeringsniveau er højere hos personer med mindre indkomst og uddannel-se. Partikelforurening forårsager ofte en forværring af symptomer relateret tilKOL, astma og andre luftvejslidelser samt hjertekarsygdom, hvilket betyder atden sociale skævhed i forekomsten af disse sygdomme vil medføre en øget sår-barhed blandt mennesker med lavere social position.227;228Differentiel sårbarheder udover de nævnte luftforurenings-relaterede sygdomme også fundet for ældre,for mennesker der lider af diabetes samt alment svækkede patienter.228;226Mankan tænke sig to mekanismer: Enten interagerer luftforureninger med andresocialt skævt fordelte risikofaktorer som fx tobaksrygning ved opkomsten afdisse sygdomme, eller også forværrer forureningen symptomerne og dødelighe-den for de allerede syge. Det er foreløbig kun den sidstnævnte mulighed, somfinder støtte i litteraturen, men i og med at de aktuelle lidelser i lunger og hjer-tekarsystem er meget social skævt fordelt (se tabel 3.5) skaber de forudsætningerfor en differentiel sårbarhed for helbredseffekter af luftforeninger.
b
EUR-A gruppen
Ulighed i sundhed – Årsager og Indsatser
85
Ulykker
Statens Institut for Folkesundhed monitorer ulykkesfrekvens ved at registrereskadestuebesøg og indlæggelser. Mere end tre fjerdedele af akutte kropsskaderindtræffer i hjemmet eller i fritiden og handler om slag, stød, snitsår og overbe-lastninger. De resterende fordeler sig ligeligt på trafik- og arbejdsskader. Regnerman kun med dødsfaldene, udgør trafikulykkerne en stor del (over 20 %), menogså forgiftningsulykker med alkohol, narkotika og lægemidler er hyppige døds-årsager. Sidst men ikke mindst står faldulykker for mange dødsfald, ofte blandtallerede svækkede ældre.Der er en tydelig social gradient i risikoen at blive skadet, i særdeleshed forarbejdsulykker, men også for trafikulykker og faldulykker (Tabel 4.7.1). Ulig-heden i skadeforekomst er mest udtalt blandt mænd i alderen 20-49 år og forkvinder i alderen 20-29 år. For faldulykker blandt ældre er der ingen markantulighed efter uddannelsesbaggrund, men udenlandske studier taler for markanthøjere frekvens af faldulykker blandt ældre, som bor i lavindkomstområder.Tabel 4.7.1 Risiko i procent af befolkningen for kontakt med skadestueeller indlæggelse for skade opdelt på uddannelse 2006. Aldersstandar-diseret for personer 20 år og ældreUddannelsekortMellemLang
ArbejdeMænd4,43,21,0kvinder1,50,90,8Mænd3,62,72,0
Faldkvinder3,52,92,7Mænd1,10,70,6
Trafikkvinder0,80,60,6
Kilde: Ulykkesregisteret, Statens Institut for Folkesundhed, SDU.
Også for børn er der større risiko for at være udsat for en ulykke, hvis moderenhar en kort uddannelse frem for en lang. Baseret på data fra Ulykkesregistret1998-2003, fandt Lauersen et al en overrisiko for trafikulykker på ca. 41 % forbørn af kortuddannede mødre.75For alvorlige trafikulykker der førte til hospi-talsindlæggelse var overrisikoen på 73 %. Hjemmeulykker blandt børn er ogsåstærkt relateret til sociale baggrundsfaktorer. Hvis forældrene har korte uddan-nelser eller lave indkomster er der ca. 50 % overrisiko.73Danske registerstudier over indlæggelser af trafikskader229og alle frakturer230har vist, at kortuddannede har en betydelig overrisiko. For ældre over 60 år viserskadefrekvensen ifølge tal fra SIF’s ulykkesregister små social forskelle, og nårman som Vestergaard230justerer for blandt andet co-morbiditet bliver frekvensennærmest vendt om. Men det illustrerer kun, at faldulykker for ældre er stærktknyttet til en lang række andre lidelser som neurologiske lidelser, hjertekarsyg-dom, depression, artrose, osteoporose mm., som er socialt skævt fordelt medhyppigere forekomst blandt kort uddannede.4.7.2 Årsager til miljøfaktorerneLuftforurening
Som nævnt er det i Danmark i dag primært partikler og kvælstofoxider, derudgør den sundhedsskadelige luftforurening. Partikler opstår ved mange forskel-lige processer. Udover passiv rygning som vi behandler i afsnit 4.9, er det i byer-ne primært dieselbiler, der forårsager forureningen. Dieselbiler, sammen medkraftvarmeproduktionen og skibstrafik, er den primære kilde til kvælstofoxider.Der sker en uheldig interaktion i forsøget på at minimere partikeludledningen
86
Ulighed i sundhed – Årsager og Indsatser
fra biler i kraft af, at visse partikelfiltre øger kvælstofudledningen, og der er ind-til videre meget begrænset brug af kvælstofreducerende katalysatorer.226Pålandsplan stammer størstedelen af Danmarks partikelforurening fra brug afbrændeovne og fra landbruget. En betragtelig del af luftforurening kommer des-uden fra andre europæiske lande, hvorfor årsagerne og løsninger bør søges påeuropæisk niveau. Det er som sagt ikke kendt, hvorvidt der eksisterer en socialgradient i eksponeringen for kvælstofoxider og partikler, men i nabolandene,hvor det har været undersøgt, har man fundet en sådan gradient.227Ulykker
Årsager til ulighed i ulykker kan findes i differentiel eksponering i både mængdeog tid for forskellige ulykkesrisici i trafik, fritid og hjem, og i differentiel sårbar-hed for skadeeffekterne af disse eksponeringer. Indsatser som fx handler om, atbørn ikke leger på gaden, at gøre lægemidler og kemikalier i hjemmet utilgænge-lige for børn, eller at mindske brugen af mindre farlige arbejdsredskaber reduce-rer eksponeringen. Andre indsatser som fx brug af sikkerhedssele eller cykel-hjelm mindsker ikke eksponeringen for risici, men reducerer sårbarheden fornogle af helbredseffekterne. Andre indsatser som fx reduceret hastighed i trafik-ken virker gennem begge mekanismer.231Der er ikke megen dansk forskning,som belyser, hvilke eksponeringer og skademekanismer som er særligt relevantefor forståelse af uligheder i skadeforekomst i Danmark. Den udenlandske forsk-ning som findes illustrerer, at der er store forskelle fra land til land. Det skyldesformentlig at ulykker i høj grad er påvirkelige med forebyggende indsatser og atlandene har ret forskellige prioriteringer af området.232England har fx meget lavtrafikdødelighed, mens Sverige har meget lav børnedødelighed på grund af ska-der.Opdeles skaderisiko for børn efter hvilke produkter, som er indblandet, ser manet mønster som illustrerer at den sociale ulighed kan opstå både gennem størreeksponering men måske også via øget sårbarhed fordi familier med små indkom-ster har færre ressourcer til sikkerhed, beskyttelse og overvågning (tabel 4.7.2).Tabel 4.7.2 Relativ risiko for skade efter indkomst (den højeste af for-ældrenes) blandt børn 0-14 år og opdelt på de indblandede skadesty-per. Justeret for køn, alder og afstand til sygehus. Danmark 1998-2003Fald frakøjesengFald fralegepladsudrustning1,81,51,21 (ref)
Skoldningmed varmtvand, te,kaffe2,41,41,01 (ref)
Brandskade Forgiftningpå koge-medplademedicin ellerkemikalie2,41,81,31 (ref)1,91,41,31 (ref)
<100 kkr100-199 kkr200-299 kkr>299 kkr
1,01,00,71 (ref)
Kilde: Laursen. Eur J Publ Health 2008;18:366-70
Opdeles trafikulykkerne efter typer af trafikanter ses at af dem som dør i trafik-ken er 58 % førere eller passagerer i biler.74Regner man blandt indlæggelser påsygehus udgør bilister 35 %, cyklister 34 % og motorcyklister inkl. knallerter21 %. Regnet per kørt kilometer er motorcykel og knallert klart de farligstetransportmidler. Den store sociale ulighed optræder som sagt blandt ungemænd, hvor både bilulykker, faldulykker og arbejdsulykker er meget skævt for-delt. Cykelulykker er i Danmark og Sverige mere almindelige blandt personermed længere uddannelse.
Ulighed i sundhed – Årsager og Indsatser
87
Den begrænsede litteratur som findes, taler for, at de vigtigste risikofaktorer forulighed i skader er:Børneulykker:Faldulykker, forgiftninger, skoldninger og brandskader i hjem-met.232Trafikulykker:Høj hastighed, alkoholpåvirkning, manglende orientering ogopmærksomhed, utilstrækkelig køreteknik for unge trafikanter, utilstrækkeligbeskyttelse (sikkerhedssele mm).233Faldulykkerblandt ældre: Socialt skævt fordelte sygdomme og symptomer somdemens, depression, hypertension, synsforstyrrelser, muskelsvaghed og træthedsamt ulighed i medicinsk regulering af disse tilstande.2344.7.3 Effektive indsatserLuftforurening
Der har de seneste mange år været en stadig strammere regulering af partikelud-ledning i Danmark og i Europa generelt, som har haft en stor effekt på nedbrin-gelsen af luftforurening. Da helbredskonsekvenserne af luftforureningen ersocialt skævt fordelt, vil en reduktion i partikelforureningen især have en positiveffekt på de socialt dårligt stilledes helbred. Hvad angår den differentielle sårbar-hed, vil de effektive forebyggende indsatser nok i højere grad fokusere på atreducere sårbarhedsfaktorerne. I tilfældet af luftforurening har vi i afsnit 4.7.1beskrevet, hvordan det især er kroniske sygdomme så som KOL og hjerte-kar-sygdomme, der forårsager en øget sårbarhed blandt mennesker med en lav socialposition. Effektive indsatser vil således rette sig mod rygning, da dette er denprimære risikofaktor for KOL og en væsentlig risikofaktor for hjerte-karsygdom(se indsats # 7.1).Ulykker
Ulykker kan i høj grad forebygges, og flere andre lande som fx England,Holland og Sverige har betydeligt lavere skadedødelighed blandt børn og trafik-dødelighed totalt end Danmark. Et omfattende review af de socioøkonomiskeforskelle i ulykker og potentielle modforanstaltninger viser, at det er uklart,hvorvidt forskellige typer interventioner mod ulykker har differentiel effekt iforskellige socioøkonomiske grupper. Indsatserne mod ulighed i børneulykker ihjemmet handler dels om at reducere børnefattigdom (se afsnit 4.4.3), fordi denmedfører manglende ressourcer til enkle beskyttelsesindsatser som fx indkøb afcykelhjelme. Desuden vil der ved børnefattigdom ikke være det nødvendigeoverskud for god overvågning og pasning.232Lovgivning for at forbedre den pas-sive sikkerhed som fx sikre legeredskaber og bygningsdetaljer vil normalt havegunstig effekt på ulighed. Sundhedsplejerskerne kan i deres hjemmebesøg haveopmærksomheden rettet mod at medicin og kemikalier er gjort utilgængeligt forsmåbørn. Attraktive legepladser og grønne områder vil medvirke til at holdebørnene væk fra trafikmiljøer (se indsats # 7.3).WHO har i 2004 udgivet deres ”World Report on Road Traffic Injury Preven-tion“, som behandler blandt andet en lang række trafiksikkerhedsindsatser, menmange af disse indsatser er allerede gennemført i Danmark. Aktuelle svenskereviews233har peget på de indsatser, hvor der er god evidens for, at de alleredehar nedbragt trafikskaderne og dermed også ofte uligheden. Særligt fremhævesfølgende indsatser: ubemandede fartmålere, høje fartbøder, flere 30-km’s stræk-ninger i byerne, trafikseparering i boligområder, alkolås og overvågning og høje
88
Ulighed i sundhed – Årsager og Indsatser
bøder for manglende brug af sikkerhedsseler, samt lov om cykelhjelm.Kampagner må ligesom på andre områder formodes at have bedst effekt på demmed længere uddannelse. Kampagner eller indsatser som er direkte målrettetrisikogrupperne, fx pædagogiske indsatser som ”Sikker Trafik Live”c, hvor trafik-ofre besøger skoler, herunder produktions- og erhvervsskoler, og kommer i dia-log med de unge, må forventes at have en effekt på uligheden. Der findes dogikke dokumenteret videnskabelig evidens herfor.Det er, fra trafiksikkerhedssektoren, et klart udmeldt behov, at lokale trafiksik-kerhedsindsatser fremmes, herunder etablering af færdselssikkerhedsudvalg oglokale trafiksikkerhedshandlingsplaner.Forebyggelse af faldulykker blandt ældre handler først og fremmest om de ind-satser som kan forebygge muskelsvaghed og forbedre neuromuskulær reaktions-evne, forebygge osteoporose dvs. i høj grad indsatser for at forbedre fysisk aktivi-tet, herunder at det lokale miljø føles sikker for de ældre (se videre 4.10). Ulig-hed i behandlingen af en række sygdomme af betydning for faldulykker behand-les i afsnit 4.11 (se indsats # 7.4).Den tilgængelige viden taler således for, at følgende indsatser vil være effektivemod ulighed i sundhed:# 7.1 Partikelforureningen reduceres, fx ved at kræve effektive partikelfiltretil dieselbiler samt kvælstofreducerende katalysatorer. Der skal arbejdes medat finde løsninger på den partikelforurening, der stammer fra brændeovne.# 7.2 Der etableres en effektiv kontrol med hastigheds- og alkoholgrænsersamt brug af sikkerhedsseler. Der etableres lokale trafiksikkerhedshandlings-planer med fokus på socialt udsatte boligområder.# 7.3 Ulighed i hjemmeulykker blandt børn kan forebygges med bedre lov-givning og kontrol om farlige legeredskaber og en opsøgende virksomhedved hjemmebesøg af sundhedsplejersker.# 7.4 Der sikres muligheder for fysisk aktivitet for midaldrende og ældre,herunder aktivitetsprogrammer, træningstilbud som motion på recept.Desuden skal der være mulighed for fysisk aktivitet i nærområder.
c
(http://www.sikkertrafik.dk/BogU/Live/Besoeg_folkeskolen/Hvem_er_vi)
Ulighed i sundhed – Årsager og Indsatser
89
SAMFUND
INDIVIDArv, tidlig udvikling,uddannelse, etnicitet
4.8 Arbejdsmiljø – ergonomisk og psykosocialtI
kontekst
ASocial positionBII
SygdomsårsagCIII
Sygdom/skadeDIVV
olitik
Sygdomskonsekvenser
En af grundene til at den sociale ulighed i sundhed ikke er større, end den er,skyldes, at der i et langt historisk perspektiv er sket en effektiv reduktion i eks-ponering for mange fysiske og kemiske risikofaktorer i arbejdsmiljøet. I et korte-re perspektiv, dvs. de seneste 25 år, er udviklingen derimod ikke entydigt positiv.Visse arbejdsbetingede sygdomme, som fx hjerneskader, hudsygdomme, høre-skader og lungesygdomme er mindsket, mens sygdomme i bevægeapparat(nakke, skulder, ryg) samt psykiske lidelser anmeldes meget oftere. Arbejds-ulykkerne er heller ikke markant blevet færre, selvom dødsulykkerne er mind-sket noget. Danmark har dog stadig et niveau, som overstiger, hvad man haropnået i Sverige. Samtidig er det andre forhold i arbejdsmiljøet, som i dag spilleren stor rolle for ulighed i sundhed.4.8.1 Helbredseffekter af arbejdsmiljøDer er meget store forskelle i dødelighed mellem erhvervs- og faggrupper.Danmarks Statistiks analyser over dødelighed 1996-2005235viser, at hvis døde-ligheden for alle erhvervsaktive mænd sættes til 100, er variationen mellem løn-modtagere på højeste og laveste niveau fra 81 til 117, dvs. en faktor 1,4. Varia-tionen mellem de enkelte erhvervsgrupper går fra universitetslæreres niveau på55 til matrosers 184, fiskeres 174, og de restaurantansattes 169, dvs. mere enden faktor 3. Der er også meget store forskelle i sygdomsforekomst mellem job-typer. Det ses i tabel 4.8.1 med nogle eksempler taget fra NFA’s Erhvervs oghospitalsbehandlingsregister 2000-05.Tabel 4.8.1 Relativ risiko for ordination af antidepressiv medicin og forbehandling på sygehus (ekskl. psykiatri) for fire diagnosegrupper. Al-dersstandardiseret indeks med alle erhvervsaktive=100Anti-depr. Hjertesygd.medicinSocialrådgiverhjemmehjælperSlagteriarbejderTømrerarbejderBuschaufførAnlægsarbejderAlle erhvervs-aktiveUniversitets-lærerMkvMkvMkvMkvMkvMkvMkvMkv228120210135109847815912112111384100100977610383132146116151831301511761261131001005252
KOL74106168132122147991161862121311631001005589
Muskel-skelet99951101261401441301371231531191491001005967
Skader7494102107150129140981151621281271001005984
Kilde: NFA/NAK og IFSV.
90
Ulighed i sundhed – Årsager og Indsatser
Disse få eksempler illustrerer, at der for de enkelte jobtyper er betydelige forskel-le i risikoen for hospitalsindlæggelse og behandling for forskellige sygdomsgrup-per og skader. Det generelle mønster er, at samme erhverv ofte har forøget risikofor behandling for flere sygdomme. Det illustreres af tabellen ovenfor, og detfremgår af en mere systematisk analyse, at når man sammenligner sygdomsrisi-koen i alle brancher, at der er særlig stor forskel i risikoen for depressioner, hjer-tekarsygdom og lidelser i bevægeapparat.236;237Den betydelige forskel i sygdoms-risiko mellem de forskellige brancher er stadig til stede, når man justerer tallenefor uligheder i socio-økonomisk gruppe. Men variationen mellem brancherne iindlæggelser, særligt for lungesygdomme og skader, reduceres betydeligt. Det erogså tydeligt fra tabellen, at de mest udsatte erhverv i forhold til hospitalsind-læggelser er dem, som kræver ret kort uddannelse, mens det for ordination afpsykofarmaka ser noget anderledes ud. Her er risikoen særlig stor i erhverv medstore psykiske arbejdskrav, som socialrådgivere med flere. Tallene kan dog værepåvirket af, at mennesker med kort uddannelse generelt har dårligere chance forat få behandling ved depression (se afsnit 4.11)Forebyggelsesfondenhar ud fra en samlet bedømmelse af risiko for sygdom, syge-fravær og tidlig tilbagetrækning særlig prioriteret følgende brancher som alle erkarakteriseret ved en række fysiske arbejdsmiljøproblemer: bygningsarbejde,transportarbejde, industriarbejde for fremstilling af tekstil, papir, møbler,næringsmidler, slagteri, rengøring, restaurantarbejde, daginstitutioner, plejehjemog hjemmepleje og frisørarbejde.De arbejdsmiljørelaterede årsager til skader, hjertesygdom, psykiske lidelser ogmuskuloskeletale besvær er ganske velundersøgte, og der findes aktuelle danskeog udenlandske reviews af den epidemiologiske evidens:Aktuelle reviews238-240har konkluderet, at der er moderat epidemiologisk evidensfor, at høje psykiske krav, mangel på social støtte i arbejdet og isostrain (dvs.kombination af høje krav, lav indflydelse og støtte) er risikofaktorerhjertekarsyg·domfor mænd og delvis måske også for kvinder.241Men resultaterne er ikke heltkonsistente, hvilket kan skyldes metodeproblemer, fordi arbejdsmiljøforholdeneoftest måles subjektivt.242Det skal påpeges, at en del af den potentielle effekt afpsykosocialt arbejdsmiljø forklares af effekten går via sundhedsadfærd i forholdtil alkohol, rygning, fysisk inaktivitet og overvægt.Skadende støj er yderligere en risikofaktor, men af mindre kvantitativ betydningfor højt blodtryk. Vibrationer kan medføre permanente skader på blodforsynin-gen – de såkaldte ”hvide fingre”.Et aktuelt review243konkluderer, at der er stærk evidens for en sammenhængmellem udvikling afdepressionog oplevelse af høje krav i arbejdet, lav egenkon-trol, lav social støtte og mobning, samt interpersonelle konflikter. Virkningengår begge veje, således at lider man af depression og lettere grad af nedstemthed,vurderer man sit arbejdsmiljø mere negativt, samtidig med at et arbejdsmiljø,som vurderes negativt, øger risikoen for depression. Resultater fra epidemiologi-ske depressionsstudier er således i høj grad påvirket af det forhold, at bådearbejdsmiljø og depression oftest bygger på måling på individniveau ved hjælp afspørgeskemaer.244En lang række review af epidemiologiske og eksperimentelle studier har vist, atbåde ergonomiske og psykosociale forhold i arbejdsmiljøet er risikofaktorer for
Ulighed i sundhed – Årsager og Indsatser
91
muskel·skelet sygdomme.245-247For rygbesvær gælder det særligt tunge løft, hyppi-ge foroverbøjede eller roterende arbejdsstillinger, tungt fysisk arbejde og hel-kropsvibrationer. For nakke-skulder besvær er hyppigt gentagne bevægelser, løf-tede arme, høj kraftanvendelse og hånd-arme vibrationer vigtige. Dertil kom-mer, at psykosociale forhold som jobutilfredshed, lange arbejdstider, emotionellekrav, lav grad af social støtte og indflydelse også øger risikoen. Trods mange ind-satser for at forbedre det fysiske arbejdsmiljø på disse punkter, er der en stigendeandel, som er besværet af ondt i ryggen – det der omtales som det ”ergonomiskeparadoks”.245Muskelskeletbesvær har også mange årsager uden for arbejdet, mensymptomernes konsekvenser for funktionsevne og arbejdsevne, påvirkes meget affysisk og psykosocialt arbejdsmiljø.Risikoen for alvorligearbejdsulykkerer særlig stor i landbruget, bygge- oganlægsbranchen samt i transportsektoren. Slagterier har enormt mange, menofte mindre alvorlige ulykker. For kvinder ligger arbejdsulykker i social- ogsundhedsvæsen højt. Der er et stort selektivt bortfald i de arbejdsulykker, deranmeldes til Arbejdstilsynet, mens skadestuestatistikken er mere repræsentativ.Tabel 4.8.2 nedenfor illustrerer på basis af data fra denne kilde, antallet af kon-takter med skadestue for en arbejdsulykke i år 2006 fordelt på uddannelseTabel 4.8.2 Antal skadestuebesøg eller indlæggelser for arbejdsskaderper 1000 indbyggere fordelt på alder, køn og uddannelseUddannelse20-39kortMellemLang774912
Mænd40-59 år37311020-39271411
Kvinder40-591497
Kilde: Ulykkesregisteret, Statens Institut for Folkesundhed, SDU.
Tabellen viser den markante sociale skævhed i arbejdsulykker, som særligt gør siggældende for unge mænd, men også findes blandt de unge kvinder. Som vi sene-re ser (tabel 4.11.3), er risikoen for at forlade arbejdsmarkedet efter skade(arbejdsskade og andre) 4-6 gange højere, hvis man har en kort uddannelse.Uligheden på skadeområdet er således meget udtalt, både i risikoen for at få ska-der og i de sociale konsekvenser af skaden.Fordelingen af væsentlige ergonomiske og psykosociale eksponeringer efter deansattes socialgruppe fremgår af tabel 4.8.3.
92
Ulighed i sundhed – Årsager og Indsatser
Tabel 4.8.3 Fysisk og psykisk arbejdsmiljø 2005. Andel i procent medforskellige fysiske og psykiske arbejdsmiljøforholdUfaglærtearbejdereTunge løftryg kraftigt bøjetTræk og skubensidige gentagnebevægelserIndflydelseUdviklings-mulighederofte arbejdehurtigtemotionelle krav2226392138595317
Faglærtearbejdere2843251050735823
Funktionær915131953755936
Ledendefunktionærer61531272835738
Kilde: NFA/NAK.
Her fremgår det tydeligt, at for de ergonomiske og fysiske dimensioner somtunge løft, vibrationer, gentagne ensidige bevægelser, bøjede eller forvrednearbejdsstillinger er der en meget tydelig gradient efter uddannelse. På sammemåde er der for nogle af de psykosociale dimensioner, nemlig indflydelse ogudviklingsmuligheder, en stærk gradient til fordel for dem med længere uddan-nelser. For andre psykosociale dimensioner som social støtte er der ingen størreforskel, mens kvantitative, kognitive og emotionelle krav er klart mere hyppigeblandt de veluddannede. Usikkerhed i ansættelsen og bekymring for at blivefyret etc. er også klart mere almindeligt blandt kortuddannede. Kvantitative kravkan både dække over højt arbejdstempo (intensive krav) og lang arbejdsdag (eks-tensive krav). En del tyder på, at det første er mere almindeligt blandt kortud-dannede og det sidste mere almindeligt blandt højtuddannede.248Det betyder sammenlagt, at de kortuddannedes arbejdsmiljø er præget af enlang række fysiske og ergonomiske forhold, som er årsager til skader og muskel-skeletbesvær, og af et psykisk arbejdsmiljø, som er karakteriseret af lav indflydel-se, små udviklingsmuligheder og mindre kognitive og emotionelle krav.De arbejdsmiljøeksponeringer, der fra et ulighedsperspektiv bør prioriteres i val-get af indsatser, er dem, som forklarer den største andel af uligheden. Hvilkekonkrete eksponeringer, der skal prioriteres afhænger af, hvor ulige de er fordelt,og hvor stor ætiologisk fraktion de udgør af sygdomsbyrden. I næste led handlerdet om, hvor mange som er eksponerede, og hvor stærk helbredseffekten er.Beregninger i forhold til registreret sygefravær (sygefravær over 3 uger)249viser,at fysisk anstrengende arbejde løft, skub og belastende arbejdsstillinger står foren stor andel af sygefraværet (20-30 %), mens lav indflydelse, følelsesmæssigekrav og manglende forudsigelighed står for en lidt lavere andel (10-20 %).Kombineret med det forhold, at de ergonomiske forhold er socialt særligt skævtfordelt, taler det for, at der fortsat skal være stærkt fokus på det fysiske arbejds-miljø (ergonomi og ulykker) i arbejdet med at reducere social ulighed i sundhed.I forhold til uligheden i sygdomsbyrde er det en meget central egenskab vedbåde de psykiske og ergonomiske arbejdsmiljøforhold, at de ikke kun har betyd-ning for risikoen for at blive syg, men at de også har stor betydning for arbejds-evnen, når man er syg – uanset årsagen til at man er blevet syg. Det illustreres fx
Ulighed i sundhed – Årsager og Indsatser
93
af det forhold, at de samme fysiske og psykiske arbejdsmiljøforhold har storbetydning både for incidensen af sygefravær, men også for muligheden for atvende tilbage til arbejde efter, eller med, sygdom.243;245Se videre 4.12.4.8.2 Årsager til arbejdsmiljøets udviklingGlobaliseringen, den tekniske udvikling og et intensivt arbejdsmiljøarbejde harbetydning for, hvordan arbejdsmiljøet på det danske arbejdsmarked udformes ogudvikles. Arbejdstilsynet250peger på nogle vigtige samfundsforandringer, sompåvirker udviklingen i arbejdsmiljøet:��Den aldrende befolkning og personalemangel i omsorgsektoren indebærerøgede fysiske og psykiske krav i omsorgs- og sundhedssektoren. Denne sektorer også i stigende udstrækning udsat for store administrative omstillingermed implikationer for det psykiske arbejdsmiljø, usikkerhed i ansættelsenmm.��Servicesektoren er præget af kvantitative og emotionelle krav samt visse ergo-nomiske belastninger, og da denne sektor vokser, bliver flere eksponerede.��Outsourcing til udlandet medfører, at de repetitive jobs inden for industrienbliver færre, og dermed forsvinder en del af problemerne med gentagnearbejdsbevægelser og lav indflydelse. Udvikling af tempo og mere rutinebeto-nede arbejdsmoment inden for blandt andet plejesektoren kan dog trække iden anden retning.��Udviklingen i industrien indebærer formentlig også et fortsat fald i ekspone-ring for ulykkerisici, men for ulykker spiller udviklingen i landbrug, byggeriog transport en større rolle.��Et særligt arbejdsmiljøproblem er usikkerhed i ansættelsen (se videre 4.5)��Arbejdsmiljøreguleringen har længe stået over for det problem, at dagensergonomiske og psykosociale arbejdsmiljøforhold ikke er knyttet til en særligteknik eller proces, men er stærkt integreret i selve arbejdsopgaverne.Samtidig er det sværere at opstille tydelige normer og grænseværdier, og der-med har virkemidlerne været mindre effektive.��Ud fra et ulighedsperspektiv kan man sige, at de psykosociale problemer,som har været særligt almindelige blandt kortuddannede, som fx lav indfly-delse og små udviklingsmuligheder går i retning af at mindskes, samtidigmed at en del psykiske krav er stigende, også blandt kortuddannede.��For de ergonomiske krav har udviklingen betydet en reduktion af de gentag-ne arbejdsbevægelser, mens andre fysisk krævende arbejdsfunktioner som fxtunge løft fortsat vil være et betydeligt problem, særligt blandt kortuddanne-de.Produktivitetsudviklingen bygger i stigende udstrækning på de ansattes ansvar-lighed, kreativitet, sociale kompetence, motivation og engagement. Fra at disseledelsesformer mest har været gældende for højt uddannede, gælder de nu ogsådem med de kortere uddannelser og altså en langt større del af de ansatte.251Detbetyder samtidig, at et godt arbejdsmiljø og en god konkurrenceevne i stigendegrad er blevet hinandens gensidige forudsætninger, og ikke hinandens modsæt-ninger. Samtidig findes der også en grænse, hvor det mere udviklende, krævendeog grænseløse arbejde bliver en belastning mere end en stimulans.4.8.3 Effektive indsatserArbejdsmiljøet omfatter naturligvis en lang række andre kemiske og fysiske eks-poneringer, men de har i dag, takket være blandt andet et effektivt forebyggendearbejde, en meget mindre kvantitativ betydning, også for uligheden i sundhed.
94
Ulighed i sundhed – Årsager og Indsatser
Det er derfor meget velbegrundet, at Arbejdstilsynet i sin rapportFremtidensArbejdsmiljø 2020250prioriterer tre arbejdsmiljøproblemer de kommende år:��Psykisk arbejdsmiljø��Muskelskeletpåvirkninger��ArbejdsulykkerDen prioritering er ikke gjort ud fra et særligt hensyn til at reducere social ulig-hed i sundhed, men der er epidemiologiske grunde til denne prioritering, fordipsykiske lidelser, smerter i bevægeapparat og hjertesygdom kvantitativt spiller enstor rolle for ulighed i sygdomsbyrden (se tabel 3.5).Arbejdsmiljøindsatsen har normalt fungeret sådan, at når den epidemiologiskeevidens om eksponeringens effekt på sygdom og dosis-respons forhold var vel-etableret, var det tilstrækkeligt til at fastsætte grænseværdier, og til at implemen-tere indsatser med arbejdsmiljøreguleringens forskellige virkemidler. På det ergo-nomiske og psykosociale område er sagen mere kompliceret. Dels råder der, somvi så ovenfor, på nogle af områderne lidt større usikkerhed om epidemiologien,men først og fremmest råder der meget større usikkerhed om virkemidlerneseffekt og implementering.251;252Det betyder, at der findes et større behov foreksperimentelle randomiserede studier for at teste specifikke indsatser og dertilhørende virkemidler. Når man i NFAs to hvidbøger har gransket evidens for for-skellige typer af interventioner i forhold til muskelskeletbesvær og mentalt hel-bred, så er det denne eksperimentelle evidens, som der bygges på i anbefalinger-ne til indsatser.I forhold til ergonomiske arbejdsmiljøforhold anbefaler NFA, at forebyggelse afsygefravær forudsætter��At der sikres arbejdspladser, hvor de ansatte oplever tilfredshed med arbejds-pladsens indretning, snarere end specifikke ergonomiske indsatser.��At patienter med muskel- og skeletbesvær holder sig fysisk i gang. At helteller delvis være i arbejde er bedre end passivitet. At arbejdspladsen ogarbejdsforholdene tilpasses med henblik på, at mennesker med muskel- ogskeletbesvær kan arbejde i størst muligt omfang, også selvom det ikke kanlade sig gøre med 100 % (se afsnit 4.12).I forhold til forebyggelse af mentale helbredsproblemer anbefaler NFA��
��
At der sikres udvidelse af medarbejdernes kontrol over eget arbejde og for-bedring af den sociale støtte, men at det ikke samtidig fører til forøgedearbejdskravAt etableringen af stress management på arbejdspladser (med kognitivemetoder), kan forbedre det mentale velbefindende. Effekten er dog bedst hosdem, som har god kontrol over deres arbejdssituation.
Udover dette sidste eksempel, som indikerer en differentiel effekt på tværs afsociale grupper, ved man meget lidt om differentielle effekter og differentielimplementering. Man må derfor som princip gå ud fra, at indsatsen har sammeeffekt. Af den grund skal der fokuseres på at få indsatserne implementeret på dearbejdspladser, hvor der arbejder mange kortuddannede (se indsats # 8.1 og# 8.2).Selv med denne viden om effekten af interventionerne står problemet medimplementering tilbage. En af grundene til, at det er vanskeligt at implementere
Ulighed i sundhed – Årsager og Indsatser
95
effektive indsatser er, som nævnt ovenfor, at især det psykosociale arbejdsmiljø istigende udstrækning er en integreret del af selve arbejdsopgaverne og motivatio-nen for de ansatte. Hvis et godt arbejdsmiljø og en god konkurrenceevne i sti-gende udstrækning er hinandens forudsætninger, mere end modsætninger, ska-ber det en stærk drivkraft i arbejdsmiljøarbejdet, men samtidig kræver det, atarbejdsmiljøarbejdet integreres i virksomhedsledelsen og ikke fungerer som”sidevogn” til kerneydelserne.253Det er også en af intentionerne bag den nyArbejdsmiljølov 2010.Arbejdsmiljøreguleringen benytter sig ligesom al anden strukturel forebyggelse aflegale, økonomiske og normdannende virkemidler, hvor de to første delvis virkergennem det tredje. Men dertil kræver de nye arbejdsmiljøudfordringer, som LOformulerer det:254”Reguleringen skal ændres fra alene at fokusere på at eliminere risikofaktorer,der skal undgås for at opnå et sikkert og sundt arbejdsliv, til også at fokusere på,hvordan der skabes betingelser, så der opstår et arbejdsmiljø, hvor de ansatte tri-ves… Lovgivningen suppleres med flere bløde reguleringsformer, med fokus påat skabe positive incitamenter til adfærdsændringer i virksomhedernes arbejds-miljøarbejde”Arbejdstilsynet har i sin rapport ”Fremtidens Arbejdsmiljø 2020”250diskuteretudviklingen og brugen af en lang række virkemidler. Der er, som for mange afde andre determinanter nævnt i denne rapport, stor usikkerhed om effekten afmange af disse virkemidler i forhold til de prioriterede områder: psykisk og ergo-nomisk arbejdsmiljø, og der er i særdeleshed stor usikkerhed om, hvorvidt der erdifferentielle effekter, og hvor store implementeringsproblemerne er.Arbejdspladsvurdering (APV) har vist sig at være et effektivt redskab, som manbehøver at tilpasse til de særlige udfordringer, som fokus på psykisk arbejdsmil-jø, muskelskeletpåvirkninger og ulykkesrisici stiller. Se indsats # 8.3En integration af indsatser for bedre arbejdsmiljø og forbedret sundhedsadfærdvil være central for at reducere ulighed i sundhed af to grunde. For det første vilden stigende ophobning af begge typer af risikofaktorer blandt kortuddannedeøge risikoen for interaktion (differentiel sårbarhed), og for det andet vil den dif-ferentielle effektivitet af indsatserne mod arbejdsmiljøfaktorerne formentlig havegavn af en sådan integration. Se indsats # 8.4Den tilgængelige viden taler således for, at følgende indsatser vil være effektivemod ulighed i sundhed:
96
Ulighed i sundhed – Årsager og Indsatser
# 8.1 Arbejdspladsens indretning skal skabe tilfredshed og trivsel blandtmedarbejderne, og indeholde specifikke ergonomiske forbedringer# 8.2. Patienter med muskel- og skeletbesvær sikres vejledning og mulighe-der for at holde sig fysisk i gang, herunder muligheder for at varetage et let-tere arbejde, der kan være bedre end passivitet i hjemmet# 8.3 Anvendelsen af APV tages i brug også i de små virksomheder, og ierhverv med lave uddannelseskrav# 8.4 Integration af indsatser for bedre arbejdsmiljø og forbedret sundheds-adfærd udvikles. Indsatsen implementeres især i forhold til de grupper, derhar de største arbejdskrav og den mindre sunde adfærd
Ulighed i sundhed – Årsager og Indsatser
97
SAMFUND
INDIVIDArv, tidlig udvikling,uddannelse, etnicitet
4.9 SundhedsadfærdI
kontekst
ASocial positionBII
SygdomsårsagCIII
Sygdom/skadeDIVV
olitik
Sygdomskonsekvenser
Mange af de sygdomme der er vist i tabel 3.5 er kendetegnet ved, at risikoen forat få disse sygdomme er større, jo mere man er udsat for eksponering for usundkost, rygning, overforbrug af alkohol og fysisk inaktivitet. Den uhensigtsmæssigesundhedsadfærd, samt de relaterede biologiske risikofaktorer som fedme, for højtkolesteroltal og for højt blodtryk er i stigende grad koncentreret blandt desocialt mindre privilegerede. Der råder derfor en tydelig differentiel eksponering,(se figur 2.2 pil II), for de enkelte risikofaktorer. Men de er også i risiko for dif-ferentiel sårbarhed, (pil III), fordi de er eksponeret for flere interagerende risiko-faktorer i både adfærd og miljø for de samme sygdomme.4.9.1 Helbredseffekter af tobak, alkohol, usund kost og fysiskinaktivitetTobaksrygningAllerede ved små mængder har tobaksrygning en meget lang række skadeligehelbredseffekter. Daglig rygning forhøjer risikoen for iskæmisk hjertesygdom ogstroke (slagtilfælde) med 2-4 gange og risikoen for lungekræft og kroniskobstruktiv lungesygdom (KOL) med 15-20 gange.255Denne relative overrisikogælder uanset social gruppe. Dertil kommer, at tobaksrygning øger risikoen foren lang række andre kræftformer, åreforkalkning i perifere kar, afkalkning af ske-lettet og brud på lårbenshalsen, samt øget risiko for infertilitet og for spædbørnøget risiko for dødfødthed, lav fødselsvægt og vuggedød.Der er en interaktion mellem rygning og flere andre risikofaktorer for hjertekar-sygdom og kræft, som også er skævt fordelt. Det indebærer, at helbredseffektenaf rygning i absolutte tal er kraftigere blandt mindre ressourcestærke grupper. Iog med at både forekomsten og effekten af tobaksrygning er skævt socialt for-delt, får den en stor betydning for ulighed i sundhed i den danske befolkning.Som det fremgik af tabel 3.5 er flere af disse tobaksrelaterede sygdomme af sær-lig betydning for sociale ulighed i sygdomsbyrden.AlkoholforbrugIndtagelse af alkohol indebærer også risiko for en lang række sygdomme (skrum-pelever, kræft, brystkræft, mave-tarm sygdomme, stroke, alkoholafhængighed,alkoholpsykose og forskellige skader, alkoholforgiftning og trafik- og voldsska-der). Selv små mængder alkohol indebærer en øget risiko for kræft og skrumpe-lever særligt for kvinder.256;257Allerede ved den nye lavrisikogrænse på 7 gen-stande per uge for kvinder er der ca. 10 % forhøjet risiko for brystkræft. Der-imod er risikoen for hjertedød 20 % lavere ved et ugentligt forbrug på max 7genstande for kvinder og 14 for mænd sammenlignet med afholdenhed. Vedhøjrisikogrænsen på 14 genstande for kvinder og 21 for mænd per uge er døde-ligheden samlet set forhøjet for både kvinder og mænd. Desuden er alkohol envigtig risikofaktor for depression. Dertil kommer alle effekterne af alkoholmis-brug på nærstående ægtefæller og børn.I forhold til social ulighed findes der et tilsyneladende paradoksalt mønster, hvortotalforbruget af alkohol er jævnt fordelt eller nærmere lidt højere blandt velud-dannede, mens flere af de psykiske og fysiske helbredseffekter socialt vender dentunge ende den modsatte vej – nedad.258En del af årsagen er, at drikkemønstre-ne er forskellige, således at veluddannede drikker oftere og i moderate mængder,mens kortuddannede drikker relativt mere, når de drikker (binge-drinking).Detaljerede studier fra både Finland og Sverige har vist, at effekten af alkohol-
98
Ulighed i sundhed – Årsager og Indsatser
forbrug på indlæggelse og dødelighed for alkoholrelaterede sygdomme er stærke-re hos personer med kort uddannelse (se figur 4.9.1)Figur 4.9.1 Overdødelig (relativ risiko) af alkoholforbrug fordelt på ar-bejdere og funktionærerHazard Ratio80706050403020100IIIArbejdereIIIFunktionærerIVVAlkoholforbrug
Kilde: Måkelä. JECH 2008;62:728-33.258Anm: Alkoholforbrug i gram/år (I:1-26, II:27-116, III:117-364, IV:365-999, V:>999).
Præcist hvilke forhold, som skaber denne differentielle sårbarhed for alkohol, erkun delvis kendt. Sociale vilkår i barndommen, arbejdsvilkår og indkomstfor-hold senere i livet ser alle ud til at spille en rolle.259;260Den differentielle sårbar-hed, som er aktuel både i forhold til alkohol og som ovenfor nævnt i forhold tiltobak, er fundet i forhold til mange andre risikofaktorer, fysisk inaktivitet, stressog overvægt.261-263Fysisk�inaktivitetDer er evidens for, at fysisk inaktivitet er en risikofaktor for hjertekarsygdom,fedme og type-2 diabetes.264;265Der er også evidens for, at fysisk aktivitet harreducerende effekt på risikoen for flere kræftformer: tyktarms-, bryst- og livmo-derkræft,266og også for, at det påvirker forløbet af især brystkræft.267Fysisk akti-vitet reducerer risiko for rygsmerter og slidgigt, mens fysisk inaktivitet øger risi-koen for faldulykker på grund af den svækkede neuromuskulære reaktionsevneog knogleskørhed. Et stigende antal forskningsresultater taler for, at fysisk aktivi-tet kan forebygge og forkorte depressionsforløb.268Som beskrevet i afsnit 4.10,kan fysisk aktivitet også delvis hindre det fald i fysisk og kognitiv funktionsevne,som rammer mange ældre. I forhold til omfanget af fysisk aktivitet ser det ud til,at der er positive helbredseffekter ved 2-4 timers ugentlig fysisk aktivitet, hvori-mod helbredseffekterne ikke øges ved yderligere aktivitet. Derimod taler nyforskning for, at helt stillesiddende aktiviteter (som ved TV, skrivebord, compu-terspil) via en separat mekanisme øger risikoen for hjertekarsygdom.265I forholdtil social ulighed kompliceres billedet af det forhold, at personer med kortuddannelse ofte har fysisk anstrengende job, mens de i fritiden er mindre fysiskaktive. Det er dog stadig uafklaret, om der foreligger et paradoks ved, at fysiskaktivitet på arbejde øger risikoen, hvorimod fysisk aktivitet i fritiden mindskerrisikoen for en række sygdomme.269
Ulighed i sundhed – Årsager og Indsatser
99
Kostens�sammensætning�og�mængde�Det er særligt kostens indhold af fedt, frugt og grønt, sukker i flydende formsamt salt, som har stået i fokus i forhold til forebyggelse og behandling. Kostenhar effekt på risikoen for hjertekarsygdom, for overvægt og diabetes, samt forflere kræftformer i mundhule, strube, spiserør, mavesæk, tyk- og endetarm samtbrystkræft. I sammenligning med de effekter man ser på specifikke sygdomme aftobak og alkohol er kosteffekterne svagere – ofte med relative risici på 1,1, ogdermed bliver problematikken omkring differentiel sårbarhed også mindre aktu-el for kostvanerne. Anbefalinger for kost er i dag frugt og grønt (>600g/dag),mere fisk (>2-300 g/uge), mindre mættet fedt især fra mælkeprodukter og kød(<10 energiprocent), mindre sukker (<10 energiprocent) især i flydende form,og mindre salt (<<6g/dag natrium). Data fra mange studier indikerer, at perso-ner med kort uddannelse og lave indkomster generelt befinder sig længere fra atspise efter kostanbefalingerne, end de som har længere uddannelse.Fedme�Energioverskuddet ved en positiv energibalance skabes af ydre forhold gennemøget energiindtag og reduceret energiforbrug. Rækkefølgen er ikke videnskabeligkortlagt – om det begynder med et øget indtag af energi, stigende vægt og deraffølgende faldende fysisk aktivitet og energiforbrug, eller om det handler om etbiologisk drevet øget akkumulering af energi i fedtvævet.270Vi lever i et meget”obesogent” miljø med let adgang til rigelig, lækker, sød og fed mad samt kalori-erige drikkevarer. Dette sker i kombination med et samfund, hvor størstedelenklarer sig fint med en meget begrænset fysisk aktivitet på arbejdet, i hjemmet ogved transporter derimellem. Vi er ikke genetisk bygget til at klare alle de fristel-ser. Modellen i figur 2.1 er brugt i forskningen om ulighed i fedme,271og desociale forskelle i fysisk aktivitet og forbruget af energitætte fødevarer forklarerformentlig en meget stor del af uligheden i fedme, ikke mindst fordi de ofteoptræder sammen og dermed kan forstærke hinandens effekt. Dette forhindrerikke, at der kan være andre faktorer på spil, som fx psykosociale stressmekanis-mer. Dertil kommer den stress, som kan være udløst af omgivelsernes reaktionpå en persons fedme.4.9.2 Sundhedsadfærdens årsagerFlere af de her nævnte adfærdsmønstre er meget socialt skævt fordelt (se tabel4.9.1), og er blevet det i stigende udstrækning. Andelen, som ryger dagligt, ermindsket; men samtidig er uligheden steget betydeligt de sidste godt 20 år. Nåruligheden målt somslope·index of inequalityhar samme størrelsesorden som gen-nemsnittet i befolkningen (for rygning 2010 er det 27,7 % respektive 20,9 %)betyder det, at uligheden er meget udtalt – udtrykt i relative tal er rygning ca. 3gange oftere forekommende hos dem med kort uddannelse, som dem med languddannelse. Alkoholbruget viser et svagt men faldende merforbrug hos velud-dannede grupper. Ulighed og forekomst af svær overvægt (BMI≥30) er stigende,mens forandringerne i fysisk inaktivitet er mindre tydelige. Den nationale sund-hedsprofil 2010 har defineret usund kost som lavt indhold af frugt, grønt og fisksamt et højt indhold af fedt – især mættet fedt. Her er uligheden også megetudtalt. Data fra Københavns vestegn i perioden 1995-2006272viste, at alleuddannelsesgrupper ændrede kost i sundere retning i løbet af perioden, men desociale forskelle eksisterede fortsat ved periodens slutning, således at kostvanernevar sundere blandt dem, som havde længere uddannelse.
100
Ulighed i sundhed – Årsager og Indsatser
Tabel 4.9.1 Ulighed i sundhedsadfærd beregnet som forskel (procent-point) mellem højeste og laveste uddannelse*, samt andel i gennem-snit i befolkningen1987Daglig rygninggennemsnit (%)Alkohol>14/21genst. per ugegennemsnit (%)Svær overvægtBMI≥30gennemsnit (%)Inaktiv fritidgennemsnit (%)Usund kostgennemsnit (%)17,944,1--10,25,512,421,2--
199417,839,0-5,610,78,67,616,415,5--
200027,634,0-5,711,710,39,517,616,3--
200530,729,6-3,614,314,611,418,012,9--
2010#27,720,9-1,510,616,913,418,715,922,220,9
Kilde: Beregnet ved IFSV efter SUSY 1987-2005 og Den nationale sundhedsprofil2010*Sammensætning og størrelse af uddannelsesgrupper forandres meget over tid, og derfor er forskel-len beregnet somslope·index of inequality,som tager hensyn til dette.#: Data fra 1987-2005 bygger på SIF/SUSY, mens de fra 2010 bygger på Sundhedsprofil 2010,som er indsamlet med en anderledes metode. Især gennemsnitstallene er derfor ikke sammenligne-lige mellem 2010 og de tidligere år.
Rygningens�strukturelle�determinanterRygning er ikke, som mange af de andre determinanter en mere eller mindreutilsigtet sideeffekt af samfundsudviklingen, men et afhængighedsskabende for-brug, som bevidst er introduceret og opretholdes af stærke kommercielle interes-ser. EU-kommissionen har i sin rapport Tobacco or Health (2004)273ligesomWHOs globale initiativ274peget på det forhold, at selvom markedsføringen aftobak over for borgerne er blevet begrænset noget i de rige lande, har tobaksin-dustrien i en lang årrække kunnet bruge sine økonomiske og politiske ressourcertil at hindre og forsinke strukturelle sygdomsforebyggende indsatser blandtandet på EU-niveau. Det har bidraget til at bremse en række indsatser på natio-nalt niveau, blandt andet fordi store prisforskelle mellem landene og deraf føl-gende grænsehandel mm begrænser mulighederne for at anvende de mest effek-tive virkemidler i forhold til tilgængeligheden i fuldt omfang – afgifter og lov-givning.Også på individuelt og lokalt niveau findes en række strukturelle og socialedeterminanter for rygning. Forældre og ikke mindst kammeraters vaner, har ind-flydelse på, om unge begynder at ryge, industriens markedsføring rettes særligtmod socialt udsatte unge,275og tobakskiosker er ofte mere tilgængelige i udsatteboligområder. Personer fra socialt dårligere stillede vilkår begynder at ryge tidli-gere og ryger mere, og har af den grund sværere ved senere at holde op. De harogså lavere self-efficacy (tro på egen formåen), højere niveau af stress og arbejds-forhold, som gør rygning til en tilgængelig coping mekanisme. Dermed ertobakken på vej til at blive et socialt stigma i den rige del af verden.Alkoholens�strukturelle�determinanterDer gælder for alkohol det samme som for tobak, i forhold til industriel styrke,markedsføring, tilgængelighed og påvirkning fra forældre og kammerater og kol-leger. Dog ser det ud til, at høj indkomst hænger sammen med alkoholbrug,mens det omvendte er tilfældet for tobak. Desuden er alkoholbrug også på en
Ulighed i sundhed – Årsager og Indsatser
101
helt anden måde en dybt integreret del af den danske kultur og sociale liv. Imodsætning til tobaksepidemien, som antages at have nået sit højdepunkt i denvestlige verden,276er alkoholepidemien ikke på samme måde på vej ned, hvilketforklarer den højere tolerance over for alkoholforbrug. På den anden side haralkoholafhængighed ikke kun som nævnt alvorligere biologiske effekter for min-dre privilegerede grupper, men også i høj grad alvorligere sociale konsekvenser iforhold til beskæftigelse og økonomi (se videre 4.12). Selvom der ikke på sammemåde som ved tobak er opstået en social stigmatisering af personer med moderatalkoholbrug, er de psykosociale konsekvenser desto voldsommere ved et omfat-tende og langvarigt misbrug.255Kostvanernes�og�fysisk�aktivitets�strukturelle�årsagerOgså disse risikofaktorer knytter sig også til markedsføring og tilgængelighed. Fxer det veldokumenteret, at reklamer, specielt slikreklamer rettet mod børn, ogmadvarernes placering i supermarkederne har stor betydning for forbruget.Desuden har udbud af kantinemad, samt størrelsen på tallerkener, flasker ogposer, en markant indflydelse på kostvanerne. Hertil kommer, at de usundefødevarer, som energitætte fødevarer med højt indhold af sukker, mættet fedt ogsalt, er relativt billige, hvorimod fisk, grøntsager og frugt er dyrere og nogle ste-der (tyndt befolkede områder, fattige bydele) mindre tilgængelige. Adgangen tilsund kost på arbejdet hænger tæt sammen med branche og job, og er fx ikke lettilgængelig blandt langturschauffører. Endelig kan stress i hverdagen og uviden-hed om, hvordan kostanbefalingerne realiseres i hverdagen, føre til hurtige løs-ninger med fast-food, frem for at der bruges tid på madlavning.Strukturelle determinanter for fysisk aktivitet handler i høj grad om at skabe etbyrum, der gør det lettere at cykle frem for at tage bilen, og som fremmermuligheden for at tage trappen frem for rulletrappen. Desuden skal der værekort vej til grønne områder.277;278Det udbredte brug af computerspil og TV harøget mængden af stillesiddende fritid. Dertil har også bidraget, at mangearbejdspladser er udformet så at næsten al aktivitet kan udføres ved skrivebordog PC.Kolesterol�Der er ikke landsdækkende tal for sociale forskelle i kolesteroltal. Regionale datafra befolkningsundersøgelser272viste et fald i andelen, som har mere end 5mmol/l i total kolesterol i perioden 1978 til 2006. Hos mænd sås der ikkenogen sammenhæng med uddannelseslængde. Hos kvinder var der i starten afperioden ikke nogen forskel mellem dem med og uden erhvervsuddannelse, meni de seneste år sås en markant forskel i udviklingen, idet en lavere andel af kvin-der med mere end 4 års erhvervsuddannelse havde for højt kolesterol sammen-lignet med kvinder uden erhvervsuddannelse. Andelen af mænd med lavt HDL-kolesterol viste stigende tendens i perioden 1978-2006. I 1978 var der ikke for-skel mellem mænd med og uden erhvervsuddannelse, men i 1980’erne og1990’erne udviste de uden erhvervsuddannelse en større andel med lavt HDL-kolesterol; en forskel som udlignedes i 2006. Andelen af kvinder med lavt HDL-kolesterol forblev konstant i perioden for kvinder med en erhvervsuddannelse,mens den steg for kvinder uden erhvervsuddannelse. For kvinder er der såledessket en udvikling i form af øgning af den sociale ulighed.Blodtryk�Der er ikke landsdækkende tal for sociale forskelle i blodtryk. Regionale data harvist, at der blandt mænd i perioden 1978-2006 skete en social differentiering fra
102
Ulighed i sundhed – Årsager og Indsatser
ingen social forskel i 1978 til mere end 10 procentpoint flere med forhøjet blod-tryk i 2006 blandt personer uden erhvervsuddannelse sammenlignet med demmed erhvervsuddannelse. For kvinder sås der ingen social ulighed i andelen medforhøjet blodtryk.2724.9.3 Effektive indsatserVirkemidler for sundere adfærd i forhold til tobak, alkohol, fysisk aktivitet ogkost, kan, i lighed med tabellen på side 41, opdeles i de strukturelle og individ-orienterede indsatser. I et ulighedsperspektiv får denne opdeling en særlig rele-vans, fordi den også handler om, hvor ansvaret for indsatsen placeres – hos detenkelte individ, hvilket er tilfældet i de individorienterede indsatser og masse-kampagner279eller om ansvaret placeres hos det politisk administrative system,hvilket er tilfældet ved de strukturelle indsatser. I førstnævnte tilfælde kræver deten indsats af det enkelte individ for at ændre sundhedsadfærden, mens det isidstnævnte tilfælde ikke nødvendigvis kræver en aktiv indsats af det enkelteindivid. Mens ansvaret for et individs sundhedsadfærd altid vil være både indivi-dets og samfundets, vil ansvaret for ulighed i sundhedsadfærd i højere grad liggepå samfundet. I Danmark har forebyggelsesstrategien gennem mange år væretpræget af massekampagner og den individorienterede tilgang. Det har givetanledning til den hypotese, at dette har været medvirkende til den øgede socialeulighed i sundhed, da personer, som er bedre socialt stillede, har større overskudtil den nødvendige indsats over for ændringer i sundhedsadfærd end de socialtdårligere stillede. Generelt er litteraturen meget sparsom, hvad angår både diffe-rentiel sårbarhed,280;281differentiel effekt og differentiel implementering af denenkelte type af virkemidler og indsatser.118Rygning�Forbud mod tobaksreklamer, rygeforbud på arbejdspladser, og øget pris på tobakhar potentialet til at mindske den sociale ulighed i rygning.282Resultater fraAustralien,283USA284;285og UK,286men ikke fra Sydkorea287viser, at øgning itobaksafgifter reducerer den sociale ulighed i rygning. Dette beror på, at prisføl-somheden (priselasticiteten) er større blandt personer med lavere indkomster.Denne inkonsistens i resultater skyldes formentlig, at rygeepidemien er ung iKorea i modsætning til i Australien og UK. Når rygeprævalensen falder, er derimidlertid tegn på, at effekten af prisregulering bliver mindre.288;289Det skyldesmuligvis, at kun de meget nikotinafhængige rygere er tilbage.Rygeforbud i det offentlige rum har reduceret andelen, som udsættes for passivrygning, og det har muligvis også medført en reduktion i rygeprævalensen.290;291De fleste studier har vist, at rygeforbuddet i det offentlige rum har reduceretincidensen af akut myocardie infarkt (AMI),292og et enkelt af disse studier visteen tendens til en større reduktion i AMI blandt de lavere sociale klasser sam-menlignet med højere sociale klasser.293Der er desuden nogen evidens for, atrygeforbud i det offentlige rum får færre unge til at begynde at ryge.294;295Massekampagner er med til at øge den sociale ulighed i rygning,296hvilketunderstøttes af nogle, men ikke alle observationelle studier fra Danmark (setabel 4.9.1), hvor den fremherskende strategi i mange år var massekampagner.Den observerede øgning i social ulighed i rygning i Danmark har formentligogså været båret af den individorienterede tilgang, hvor konceptet var, at perso-nerne selv skulle henvende sig, hvis de ville deltage i rygestopkurser. En proaktivindividorienteret tilgang – som i Inter99 studiet fra Glostrup – synes ikke at
Ulighed i sundhed – Årsager og Indsatser
103
skabe social ulighed via differentiel effekt, idet der var en tendens til, at indsat-sen havde en relativt større effekt blandt personer med kort uddannelse.297Derimod kan der være et problem med differentiel implementering, fordi desocialt dårligst stillede er mindre tilbøjelige til at komme til denne type undersø-gelser.298Det er vist, at de socialt dårligst stillede kan motiveres ved en mereproaktiv og opsøgende indsats.299Forebyggelse af rygning synes således at være et godt eksempel på, at en samletforebyggelsesstrategi har effekt, hvis det basale er de strukturelle strategier supple-ret med individorienterede strategier og oplysning. Netop for personer med laveindkomster er det vigtigt at kombinere afgifter med andre tiltag (se indsats #9.1).Alkohol�Mens langt størstedelen af befolkningen, som ryger, er overvægtige, er fysiskinaktive eller spiser en uhensigtsmæssig kost, ønsker at ændre forholdene til detbedre, ses dette ikke for personer med et alkoholforbrug over lavrisikogrænsen,idet kun ca. 1/5 af denne gruppe ønsker at ændre adfærden.300Andelen, derønsker at ændre adfærd er 28 % blandt højtuddannede mod 17 % blandt perso-ner uden erhvervsuddannelse.300Da mange danskere drikker over lavrisikogræn-sen, og da der ikke ses den store sociale ulighed i indtaget, må forebyggelsesind-satsen fokusere på at nedbringe andelen med risikabel alkoholadfærd på ensådan måde, at det ikke skaber social ulighed. Højere priser på alkohol anses forat være en af de mest effektive måder at regulere alkoholindtagelsen på301;302ogen undersøgelse af alkoholreklamer i 20 lande viste en positiv effekt af forbudmod reklamer.303Reduktion i udbuddet af alkohol i nærmiljøet er ligeledeseffektivt – det kan dreje sig om arbejdspladser, skoler, klubber og idrætscentre,304men også om at reducere antallet af salgssteder eller det tidsrum, hvor alkoholkan købes.305Regeringens forhøjelse af aldersgrænser for køb af alkohol fra15-16 år i 2004 havde en effekt på unges alkoholkøb, men ikke på alkoholfor-bruget. Dette er i modsætning til internationale erfaringer,305;306og skyldes for-mentlig, at forældre og andre voksne ikke signalerer, at alkoholforbrug blandtbørn og unge er uacceptabelt.307Inden for alle disse tiltag, er der ikke solide datapå, hvorvidt de vil mindske eller øge en eventuel social ulighed.Det er vist, at screening efterfulgt af en kort rådgivning til borgere, der drikkerover højrisikogrænsen, men som endnu ikke har opnået afhængighed, kan redu-cere alkoholforbruget.302;305;308Der foreligger ingen data om effekten i relationtil mindskning eller øgning af social ulighed (se indsats # 9.2).Kost,�bevægelse,�vægt,�kolesterol�og�blodtryk�Beskatning af drikkevarer tilsat sukker (fx sodavand, juice, saftevand) har vist sigat have en markant effekt på salget309og i et systematisk review310over priselasti-citeten over for salg af fødevarer, sås en variation fra 0,27 til 0,81. Take awayfood, sodavand, juice og kød var de fødevarer, der var mest påvirkelige af pris-ændringer (0,7-0,8). Der foreligger dog ingen data på effekten i social ulighed,men normalt vil priselasticiteten være højere hos personer med lave indkomster.Priselasticiteten på mejerivarer og andre kilder til mættet fedt er mere usikker.Folatberigelsen i USA førte til en reduktion i absolut social forskel i serum folatpå 67 %.311I lande som Norge og Sverige, hvor der er indført berigelse medD-vitamin, er der ikke data vedrørende ændringer i social forskel, men må for-ventes en lignende effekt som ved folatberigelse.
104
Ulighed i sundhed – Årsager og Indsatser
Tilgængelighed spiller en afgørende rolle. Da mange voksne og børn spiser enstor del af deres mad på henholdsvis arbejdspladsen og i institutionen, spillerudbuddet i kantiner en stor rolle. Der foreligger adskillige undersøgelser, derdokumenterer, at udvalg, placering og prissætning i kantiner har stor indflydelsepå indtagelsen af frugt, grønt og fedt.312-315Litteraturen indeholder ingen oplys-ninger om, hvorvidt disse initiativer medfører mindre social forskel, men da allebørn skal gå i skole, kan det formodes at have en effekt på den sociale ulighed imadvaner.Effekten af massekampagner på social ulighed i kostvaner kendes ikke, men damassekampagner har været den overvejende strategi i Danmark til at få folk til atspise sundere, og da der er stor og voksende social ulighed i kostvaner, må deformodes at have en negativ betydning. Der findes ikke resultater om dette, dade store lokalsamfundsinterventioner fra 1970’erne316ikke inddrog oplysningerom sociale forhold.Der er kun ringe viden om effekt på social ulighed af individuel rådgivning iforhold til kost. Et systematisk review317konkluderer, at individuel rådgivningikke ser ud til at øge den sociale ulighed. I det populationsbaserede Inter99 stu-die fra Danmark konkluderes det, at en individorienteret kostintervention base-ret på skræddersyet information, motivation og støtte samt et program for vedli-geholdelse mindskede den sociale ulighed i usunde madvaner over en fem årsperiode.318I denne type undersøgelser vil der være personer, som ikke ønsker attage imod tilbuddet om kostvejledning, og da det er velkendt, at udebliverneofte tilhører de lavere sociale klasser, er effekten på befolkningsniveau usikker.Der vil således også her være det forhold, at differentiel implementering er etstørre problem end differentiel effekt.En række undersøgelser tyder på, at ændringer i de fysiske omgivelser, som invi-terer til fysisk aktivitet, fører til, at borgerne bevæger sig mere. Fundene eropsummeret i en NICE-rapport.278Rapporten fokuserer imidlertid ikke påændringer i social forskel, men der er dog på den anden side ikke anledning tilat formode nogen differentiel effekt, og hvis de fysiske indsatser særligt gøres ilavindkomstområder, må de formodes at have en effekt på uligheden. Effektenpå social ulighed af individuel rådgivning er sparsomt belyst, idet kun en enkeltartikel er identificeret.319Undersøgelsen viser ingen øgning af den sociale forskeli fysisk aktivitet som følge af en individorienteret strategi, men skal tages medsamme forbehold som fundene vedrørende effekten af den individorienteredestrategi over for madvaner.Afledte faktorer for balancen mellem mad og bevægelse som blodtryk, kolesterolog fedme er ikke belyst, hvad angår effekten af interventioner på social ulighed.Flere lande – inklusive Danmark – arbejder på at få reduceret salt i forarbejdedefødevarer, så saltindtagelsen kommer ned i nærheden af de af WHO anbefalede5 gram om dagen. Reduktion i saltindtagelsen vil medføre et fald i blodtrykket.Der er ingen viden om sociale forskelle i saltindtagelsen, men den sociale diffe-rentiering i blodtrykket hos mænd,272kunne være udtryk for øget saltindtagelse(fx gennem fast food). Der hersker stor ulighed i vedligeholdelse i brug af statin-behandling320og antihypertensiv behandling,321som udtryk for, at den individ-orienterede strategi over for højt kolesterol og blodtryk kunne øge den socialeulighed, hvis ikke der gøres særligt kraftige indsatser for at fastholde patienternei behandlingen (se indsats # 9.3).
Ulighed i sundhed – Årsager og Indsatser
105
Som det er påpeget mange steder, er vores viden om differentiel effekt megetbegrænset, og vores viden om differentiel implementering taler ofte for at mereindividrettede tiltag ikke vil nå de som mest behøver det, mens strukturelle tiltagfor hele befolkningen potentielt når alle. Vores viden om differentiel sårbarhedindikerer dog at indsatser, som sænker eksponeringsniveau lige meget i alle grup-per vil have en stærkere sygdomsforebyggende effekt hos grupper med kortuddannelse fordi de også er eksponeret for andre interagerende risikofaktorer.Nedenstående forslag ligger således på linje med flere afForebyggelseskommissionens velbegrundede forslag til strukturelle tiltag for atforbedre folkesundhedens gennemsnit, i og med, at vi forventer, at de også vilhave effekt på ulighed i sundhed.# 9.1 Følgende indsatser forventes at have effekt på ulighed i tobaksrygning:��Tobaksafgiften hæves��Strammere lovgivning om rygeforbud overalt indendørs bortset fra i egethjem��Håndhævelse af forbud af salg til personer under 18 skærpes��Aktiv opsøgende rådgivning og rekruttering til rygestopkurser rettes sær-ligt til personer med kort uddannelse, lave indkomster, psykiske lidelserog uden tilknytning til arbejdsmarkedet# 9.2 Følgende indsatser forventes at have effekt på ulighed i alkoholskader:��Alkoholafgifterne hæves��Aldersgrænsen for salg af alkohol hæves til 18 år og kontrollen skærpesmed aldersgrænsen for både salg og servering��Alkoholreklamer i alle medier forbydes��Salgssteder og åbningstider begrænses��Begrænsning af antal udskænkningstilladelser særligt i boligområder ognær uddannelsesinstitutioner��Regler for alkoholbrug i skoler og andre uddannelsesinstitutioner skærpes��Aktiv opsøgende rådgivning og alkoholbehandlingstilbud til med kortuddannelse, lave indkomster, psykiske lidelser og uden tilknytning tilarbejdsmarkedet# 9.3 Følgende indsatser må forventes at have effekt på social ulighed i kostog fysisk aktivitet, for højt blodtryk og kolesterol��Forhøjede afgifter på sukkerholdige fødevarer (særligt sodavand) og påmættet fedt i mejerivarer og kød��Tydelig kostinformation af typen nøglehulsmærkning gøres obligatorisk��Reduceret saltindhold i færdiglavet mad��Fysisk aktivitet mindst en time i skoledagen, blandt andet ved en struk-tur som sikrer, at børn kommer ud i frikvarterer i skolegårde, som indby-der til fysisk aktivitet��Fysiske indsatser for øget fysisk aktivitet rettes mod udsatte boligområderog indrettes så rammerne både gavner børn, midaldrende og ældre��Tiltag for at begrænse børns stillesiddende fritid ved TV og computer��Udarbejdelse af sundhedspolitikker på arbejdspladser og skoler, som sik-rer, at de sunde valg bliver de lette valg, fx i kantinerne��Behandling af forhøjet blodtryk og kolesterol er effektiv. I primærsekto-ren gøres en særlig indsats for at sikre at folk med kort udannelse og småindkomster fortsætter behandlingen, så længe den er indiceret
106
Ulighed i sundhed – Årsager og Indsatser
SAMFUND
INDIVIDArv, tidlig udvikling,uddannelse, etnicitet
4.10 Tidligt tab af funktionsevneI
kontekst
ASocial positionBII
SygdomsårsagCIII
Sygdom/skadeDIVV
olitik
Sygdomskonsekvenser
Funktionsevne kan være et mål på helbred i sig selv, men også en determinantfor senere helbred. Tidligt tab af funktionsevne blandt midaldrende og ældre eret mindre studeret område i forhold til social ulighed i sundhed. Som determi-nant inddrages tidligt tab af funktionsevne i denne rapport for at skabeopmærksomhed om dens potentielle betydning og for at fuldstændiggøre detlivsløbsperspektiv, som beskrives i denne rapport.Med stigende alder øges både risikoen for aldersrelaterede sygdomme og for tabaf funktionsevne, som fører til behov af behandling, rehabilitering, pleje ogomsorg. Tab af funktionsevne er dels en konsekvens af sygdom, dels en følge afen aldersbetinget proces, som ikke altid indebærer, at sygdom kan identificeressom årsag. Denne øgede risiko skyldes både en med årene stigende ophobningaf tidlige risikofaktorers skadelige effekter, og aldringsbetingede forringelser aftalrige biologiske funktioner, som bidrager til vedligeholdelse og reparation.Langt de fleste af den menneskelige krops biologiske funktioner falder med alde-ren efter 30- eller 40-årsalderen med ca. ½ til 2 % pr. år.322Det må formodes, atder er store individuelle variationer i niveauet, hvorfra tabet af funktionsevnestarter, afhængig af hvilke biologiske funktioner, det drejer sig om. Det må ogsåformodes, at der er visse individuelle variationer i, hvor hurtigt faldet foregår hosde enkelte individer både betinget af genetiske variationer og af de miljøpåvirk-ninger, de enkelte individer udsættes for.323;324Der er mange forskellige indikatorer på funktionsevnetab. Anvendte objektiveindikatorer er blandt andet lungefunktionsmål, gribestyrke, mobilitet målt somganghastighed, tandtab og måling af kognitiv funktion (fx urskivetest,MMSE).325-328Mere subjektive mål som træthed og selvvurderet alder, ikke-alderssvarende udseende og selvvurderet funktionsbegrænsning har også vist sigat have betydning.329-331Ligeledes er der molekylære mål som telomerlængde (enindikator på hvor mange gange en celle har delt sig), der også er associeret meddødelighed,332aldersrelaterede sygdomme,333;334fysisk aktivitet335og selvvurderettidlig aldring.331Et særligt udtryk for ældres skrøbelighed (fragilty) måles somen kombination af BMI<18,5, lav ganghastighed og gribestyrke, samt træthedog lav fysisk aktivitet.336Selvom litteraturen herom ikke er omfattende, foreligger der dog nogen indika-tion på, at disse indikatorer er social skævt fordelt.325;327;328;331;337-345Hvor socio-økonomisk position har vist sig at have en effekt på ældres funktionsevne, erdet, ikke mindst i danske studier,342;346ofte i højere grad den aktuelle økonomi-ske velstand (formue) frem for uddannelse, som er stærkest associeret med funk-tionsevne.
Ulighed i sundhed – Årsager og Indsatser
107
Figur 4.10.1 Indkomst og forskellige mål for tidlig nedsættelse og funk-tionsevne (procent)Fysisk aktivitet: stillesiddendeADL - Behov for hjælpMobilitet - Behov for hjælpTræthed Mob-T Skalaen 0-5Gribestyrke (svageste tertil)< 10 egne tænder01020304050607080
Indkomst over folkepension
Indkomst kun folkepension
Kilde: Fra 75-års-undersøgelsen af 1914-kohorten i Glostrup.
Data fra Danmarks Statistik viser, at ved 65-års alderen har danske mænd ogkvinder en gennemsnitlig restlevetid på henholdsvis 16,9 år og 19,6 år. Genereltses for ældre samme billede som for befolkningen som helhed, at de med kortuddannelse har kortere restlevetid, og at forskellen på kort- og langt uddannethar været stigende de sidste 15 år. Der er ikke nogen klar social skævhed i hvormeget af livet, de 65 årige lever med og uden langvarig sygdom og funktionsbe-grænsning. Derimod er gradienten tydelig, når det drejer sig om det selvvurdere-de helbred (se figur 4.10.2).Figur 4.10.2 Restlevetid med godt og dårligt helbred for 65-årige.2004-0520
15
10
5
0
kortMænd
mellemGodt
langDårligt
kortKvinder
mellemGodt
langDårligt
Kilde: SIF – data fra SUSY-undersøgelsen 2004-2005 og registerdata i Danmarks Statistik
4.10.1 Helbredseffekter af tidligt tab af funktionsevneDer findes en række studier, som har undersøgt objektive funktionsmål, somlungefunktion, gribestyrke, ganghastighed, rejsning fra stol og balancetid somprædiktorer for senere helbred, tab af funktionsevne og dødelighed. Der er ogsålavet systematiske review af evidensen for deres effekt på helbred. Der er fundeten konsistent evidens for effekten på dødelighed,327mens evidensen for de
108
Ulighed i sundhed – Årsager og Indsatser
andre helbredsmæssige konsekvenser er mindre. Dog hænger lungefunktionensammen med de fleste andre funktionsmål og med de fleste helbredsmæssigekonsekvenser. De fleste studier har vist, at svag gribestyrke og langsom gangha-stighed er associeret med øget risiko for knoglebrud og nedsættelse af kognitivfunktion.347Subjektive mål som selvvurderet træthed ved hhv. mobilitet ogudførelse af daglige gøremål har i danske og andre studier vist sig at hænge sam-men med senere tab af funktionsevne og død, også efter kontrol for andre risi-kofaktorer.329Træthed kunne også forudsige hospitalsindlæggelser samt behovfor hjemmehjælp fem år senere. Ikke mindst permanent træthed fra 75- til80-årsalderen øgede kraftigt risikoen for tab af funktionsevnen efter 80-årsalde-ren. Enkelte andre udenlandske undersøgelser har vist lignende resultater efterkortere opfølgning.329En række studier har vist, at selvvurderet helbred blandtmidaldrende kan forudsige senere tab af funktionsevne og dødelighed, ogsåblandt dem der objektivt set har god fysisk og kognitiv funktion.348Sammenlagt er der evidens for, at nedsat funktionsevne blandt midaldrendeprædikerer funktionsevne, hjælpebehov og død hos ældre, og at denne funkti-onsevne er socialt skævt fordelt. Det rejser således spørgsmålet, om en indsats forat forbedre funktionsevne hos de socialt dårligt stillede, når disse er midaldren-de, vil have en forebyggende effekt på deres tab af funktionsevne i alderdom-men, og om en sådan indsats allerede vil kunne påvirke den sociale ulighed ifunktionsevne, mens denne aldersgruppe fortsat er midaldrende.4.10.2 Årsager til tidligt tab af funktionsevneDet er endnu uklart, hvorfor nogle mennesker ældes tidligere eller hurtigere endandre, men det er formentlig en blanding af genetiske faktorer, livsstil, miljøpå-virkninger, levekår og sygdom, der er i spil. Det er langt fra alle mekanismer, derkendes. En undtagelse herfra er aldringsprocessen i mennesker, der ryger meget.Da tobakken har skadelige virkninger på en række biologiske funktioner, somøger risikoen for alvorlige sygdomme og deraf betinget tidlig død, er det sand-synligt, at disse biologiske funktioner svækkes tidligere og hurtigere end hosandre. For eksempel er der ingen tvivl om, at lungefunktionen hos rygere svæk-kes tidligere og hurtigere end hos ikke-rygere.Der synes desuden at være nogle tegn på begyndende aldring, som viser sig tid-ligt hos midaldrende med lav socioøkonomisk position og usund livsstil,331;343;349sammenlignet med aldersvarende midaldrende med højere socioøkonomisk posi-tion og sundere livsstil viser disse ”tidligt aldrende” personer sig at have korteretelomerer, lavere lungefunktion, begyndende mobilitetsbegrænsninger og lav gri-bestyrke. Desuden udviser de hurtigere træthed ved mobilitet, har et udseende,som ser ældre ud end svarende til alderen, har selv en oplevelse af tidlig aldringog begynder tidligere at miste tænder. De har endvidere oftere tegn på stofskifte-forstyrrelser tydende på det såkaldte metaboliske syndrom, som stærkt øger risi-koen for sukkersyge og hjertekar-sygdomme.331Som vi så i afsnit 4.1, er der evi-dens for, at en række faktorer i barndommen har en indflydelse på helbred ogfunktionsevne senere i livet. Sammenhængen gælder også for midaldrende ogældre. En række studier, især et større britisk studie af en fødselsårgang fra 1946har vist, at lav fødselsvægt var associeret med gribestyrke som voksen uafhængigtaf senere stigninger i vægt og højde.71Tillige havde god motorisk udvikling ibarndommen og et højt kognitivt niveau i barnealderen en positiv betydning forfysisk funktion hos halvtredsårige.350Også høj socioøkonomisk status i barneal-deren er fundet associeret med god fysisk funktion som halvtredsårige.351I etandet opfølgningsstudie fandtes, at socioøkonomiske indikatorer i barnealderen
Ulighed i sundhed – Årsager og Indsatser
109
både var associeret med niveauet af funktionsbegrænsninger og med ændringerheri over tid, også kontrolleret for socioøkonomiske indikatorer som voksen.352I et dansk studie fandtes, at halvtredsårige mænd, som havde tilhørt en lav socialklasse både i barndommen og som voksen, havde en højere risiko for dårligtselvvurderet helbred, nedsat mobilitet, højere træthed og dårlig tandstatus. Isærdårlig tandstatus hang sammen med socialt tilhørsforhold i barnealderen.353Tandstatus er en relevant parameter pga. dens betydning for ernæringstilstandenblandt ældre, der generelt har højere risiko for ernæringsmæssige mangler ogvægttab (for kvinder).354De vilkår, der fører til nedsættelse af funktionsevne, ophobes altså over hele livet,men kan også komme pludseligt i form af akut sygdom, der medfører efterføl-gende funktionsbegrænsning. Vellykket aldring drejer sig således i høj grad omvedligeholdelse og fravær af sygdom.322Forebyggelse af sygdom generelt falderuden for rammerne af denne rapport, men er et iboende element i alle afsnittenei dette kapitel. Det drejer sig både om levekår, livsstil og det fysiske miljø.I forbindelse med fysisk funktionsevnetab er det vedligeholdelse via fysisk aktivi-tet, der har altovervejende betydning.355Men vedligeholdelse drejer sig også omde psykosociale og mentale aspekter af livet. Fx har et dansk studie af ældre vist,at enlige 75-80 årige mænd med lav social deltagelse havde et højere tab afmobilitet tre år senere end dem med høj social deltagelse.3564.10.3 Effektive indsatserDer findes en række interventionsforsøg, der viser, at såkaldte komplekse ellermultifaktorielle interventioner over for ældre voksne kan bidrage til at bevarederes funktionsniveau i længere tid, og dermed udsætte tab af funktionsevne,hospitalsindlæggelser, afhængighed af hjælp, anbringelse på plejehjem samtmindske risikoen for fald.357Også forebyggende hjemmebesøg har i et danskstudie vist sig at have en gavnlig effekt på mobilitet. Det 3-årige interventions-studie foretaget i 34 kommuner, som tilbød forebyggende hjemmebesøg hos75-80 årige, påviste efter hhv. 3 og 4,5 års opfølgning et reduceret niveau afmobilitetsbegrænsninger blandt de ældre, som var uafhængig af deltagernes for-mueforhold. Det er således positivt, at forebyggende hjemmebesøg nu er stadfæ-stet ved lov i alle kommuner, og der bør være rummelighed til, at kommunernekan tilbyde besøg oftere end én gang årligt til de ældre, der måtte have behov fordet. Som beskrevet er der stor forskel i funktionsniveauet hos de ældre, og manmå gå ud fra, at der vil være en differentiel effekt af de forebyggende hjemmebe-søg, således at de er til størst gavn for dem, der har mest behov for støtte. Sam-tidig er det klart, at mindre ressourcestærke ældre har brug for støtte oftere endressourcestærke ældre for at opnå samme gunstige effekt. Interventionsstudietom de forebyggende hjemmebesøg viste desuden, at der var forskel på borgernesaccept af et hjemmebesøg afhængig af, hvordan de modtog invitationen.358(seindsats # 10.1).Træningsinterventionsstudier har ligeledes vist en god effekt i forhold til funkti-onsevne. En styrkelse af muskelstyrken, ganghastighed, balance og lungefunkti-on kan forbedre mobiliteten i en grad, som udsætter tab af funktionsevne. Meningen af disse har tilsyneladende undersøgt om denne træningseffekt er forskelligi grupper af ældre med forskellige uddannelses- eller velstandsniveauer. Dog harnogle af disse studier vist, at effekten er størst hos dem med det laveste mobili-tetsniveau, hvorfor det kan forventes, at ældre voksne med lav uddannelse ellerlav velstand kan opnå mest ved sådanne træningsforsøg. Et problem er dog her,
110
Ulighed i sundhed – Årsager og Indsatser
at disse træningsforsøg kun tiltrækker de mest motiverede og sandsynligvis bedstuddannede. Der er derfor risiko for en stærk differentiel implementering (seindsats # 7.4).Ikke mindst lavtuddannede, som ryger, er fysisk inaktive og overvægtige, synesat være præget af tidlige aldringstegn og funktionstab, og oplever også sig selvsom værende ældre end jævnaldrende.331;359En særlig højrisiko-strategi i forholdtil disse grupper kan således være motiveret. De strukturelle indsatser, vi harnævnt i afsnit 4.9 for øget fysisk aktivitet og mindsket tobaksrygning, er des-uden også aktuelle i dette perspektiv, med henblik på at forebygge tidligt fald ifunktionsevne.Herudover må det forventes, at opportunistisk screening i almen praksis og vedde forebyggende hjemmebesøg af en række subjektive aldringstegn vil være etvirksomt redskab til at fange de tidlige tegn på funktionsevnetab. Det kan ogsådreje sig om at checke nogle objektive forhold som fx lungefunktion samt fysi-ske og kognitive funktioner. Som resultat af disse observationer og funktionsmå-linger kunne følge forslag til aktivitetsprogrammer, træningstilbud, motion pårecept m.v.Endelig er der behov for en særlig opsøgende og motiverende indsats for atmotivere og fastholde ældre med forskellige kroniske sygdomme i en rehabilite-ringsproces (se indsats # 10.3).Problemer relateret til tandstatus og ernæringstilstand kan til dels imødegås vedat udvide tilbuddet om tandpleje til ældre. I de nordiske lande har der netopværet forsøgsordninger af sådanne indsatser, og eksempelvis viste treårsevaluerin-gen af forsøgsordningen i Ballerup, at brugen af regelmæssig tandpleje blevnæsten fordoblet.360;361Med den viden, som allerede nu foreligger vedr. tandtab og tab af funktionsevneog med de gode erfaringer, som foreligger fra subventionerede ældretandplejetil-bud i forsøgskommuner, kan der gøres en særlig indsats, så ældre mere regel-mæssigt kommer til tandlæge. Et særligt tandplejetilbud til midaldrende ogældre voksne med lav uddannelse og lav velstand bør overvejes. Herunder kander udarbejdes specielle invitationsprocedurer og oplysningsmaterialer (se indsats# 10.4).Den tilgængelige viden taler således for, at følgende indsatser vil være effektivemod ulighed i sundhed. Det er dog centralt at der fokuseres på en implemente-ring som når alle ved opsøgende og fastholdende indsats:
Ulighed i sundhed – Årsager og Indsatser
111
# 10.1 Tilbud om forebyggende hjemmebesøg til alle ældre, med differentie-rede indsatser i overensstemmelse med differentierede behov og med særligfokus på at nå økonomisk mindre privilegerede ældre# 7.4 Der sikres muligheder for fysisk aktivitet for midaldrende og ældre,herunder aktivitetsprogrammer, træningstilbud som motion på recept.Desuden skal der være mulighed for fysisk aktivitet på arbejdspladser og inærområder# 10.3 Ved besøg hos egen læge skal der være særlig opmærksomhed på tegnpå tidlig nedsættelse af funktionsevne med henblik på visitering til individ-orienterede indsatser# 10.4 Tandplejetilbud til ældre subventioneres, således at de får mere regel-mæssig tandpleje
112
Ulighed i sundhed – Årsager og Indsatser
SAMFUND
INDIVIDArv, tidlig udvikling,uddannelse, etnicitet
III. eterminanter som påvirker Dsygdomskonsekvenser IIIIII
ntekst
ASocial positionBSygdomsårsagCSygdom/skadeDIVV
ik
Sygdomskonsekvenser
Mens de determinanter, som vi behandlede i afsnittene 4.4-4.10, er forhold,som påvirker risikoen for at blive syg og få nedsat funktion, handler de følgendeto determinanter (afsnit 4.11-12) om forhold, som skaber social ulighed i konse-kvenser af sygdom med påvirkning af overlevelse og deltagelse på arbejdsmarke-det. I forhold til modellen i figur 2.2 handler det således om mekanismerne IVog V samt om indsatser af typen D.
4.11 Sundhedsvæsenets rolleEn vigtig faktor for udfaldet af given henvisning eller behandling ved kontakt tilsundhedsvæsenet er samspillet mellem bruger og sundhedstjeneste.378Samspilletkan opfattes som en forhandling, hvor to væsentlige faktorer spiller en rolle: Påden ene side er der brugerens erfaringer fra tidligere kontakter, forventninger omhjælp, viden om symptomernes betydning og viden om, hvad sundhedsvæsenethar at tilbyde. Brugerens uddannelse, sociale status, sproglige evner mv., spillerher en afgørende rolle. Det samme gør det sociale netværk og hvilken støtte frapårørende patienterne kan få ved sygdom, efter indlæggelser etc. Et aktueltreview har således vist en betydelig overdødelighed i mange sygdomme for per-soner med svagt socialt netværk og få muligheder til støtte ved sygdom.379Sundhedsvæsenet er formet efter billedet af en ideal patient, som forstår, hvor derette indgange er, hvordan henvisningssystemerne fungerer, hvilke rettighederder findes for patienten og hvilke krav systemet stiller.Sundhedsvæsenets organisering er derfor afgørende for tilgangen af patienter.Det handler ikke kun om kendskab til de rette indgange, men også om venteti-der, geografiske afstande, kapacitetsmæssige flaskehalse, ekskluderende indikati-oner (fx afvisning af misbrugere) og brugerbetaling. En meget stor del af sund-hedsydelserne (fx brug af specialister) genereres ved henvisninger inden for syste-met, og her spiller de sundhedsprofessionelles vurdering af patienternes proble-mer, prognose og compliance en afgørende rolle ligesom lægens at vurderepatientens egen mestringsevne. Det samme gør patientens og de pårørendesargumenter. Individets ressourcer har således stor betydning i mødet med sund-hedsvæsenet. Det er på den anden side sundhedsvæsenets ansvar at organiserevirksomheden således, at også de mindst ressourcestærke kan finde vej og givedem den ekstra støtte de har brug for, for at de kan opnå et ligeværdigt behand-lingsresultat.4.11.1 Ulighed i sygdomskonsekvenserEfterfølgende to tabeller illustrerer det forhold, at ikke kun risikoen for at blivesyg, men også overlevelsen efter at være ramt af en alvorlig hjertesygdom ellerkræft er forskellig afhængig af individets uddannelsesmæssige baggrund.
Ulighed i sundhed – Årsager og Indsatser
113
Tabel 4.11.1 Indlæggelser per 100.000 for, og dødelighed (i %) efter,blodprop i hjertet i forskellige uddannelsesgrupper. Mænd og Kvinderi alderen 35-64 år justeret for alder. Danmark 2004-05MændKortIndlæggelserfor blodprop ihjertet/ 100.000Død samme dag,pctDød inden 30dage, pct295
KvinderLang172
Mellem233
Kort98
Mellem60
Lang44
9,35,0
6,83,1
4,93,1
10,05,3
5,53,4
7,94,7
Kilde:�Hjerteforeningen/SIF: Hjertestatistik 2008
Tabel 4.11.2 Ulighed i forekomst af, og 5-års overlevelse efter noglekræftformer. Mænd og kvinder over 30 år. Forhold mellem kort uddan-nelse og mellem/lang uddannelse (=1) 1994-2006MændIncidensLungekræftMavekræftTyktarmskræftBrystkræftProstatakræftAlle kræftformer1,53#*1,37*0,93-0,81*1,10*
5-årsoverlevelse0,70*1,300,91-0,80*0,77*
KvinderIncidens1,85*1,23*1,020,80*-1,02
5-årsoverlevelse0,901,060,940,92*-0,81*
Kilde: Dalton SO, Schuz J, Engholm G, Johansen C, Kjaer SK, Steding-Jessen M et al. Social ine-quality in incidence of and survival from cancer in a population-based study in Denmark, 1994-2003: Summary of findings. Eur J Cancer 2008; 44(14):2074-2085.405Anm: (*) betyder at uligheden mellem uddannelsesgrupper er signifikant p<5 %
Allerede i tabel 3.2 fremgik det, at uligheden i forekomst af sygdomskonsekven-ser, målt som varig nedsat funktionsevne og aktivitetsbegrænsning, er meresocial skævt fordelt end forekomst af sygdom. Det kan skyldes, at flere af de fak-torer i fx arbejdsmiljø, som påvirker risikoen for at blive syg, også påvirker syg-domsforløb og mulighederne for at vende tilbage til arbejdet.I tabel 4.11.3 ses på risikoen for at forlade arbejdsmarkedet efter indlæggelse foren række sygdomsgrupper. Læser man tabellen vertikalt, ser man, at skade ellersygdom ikke uventet forhøjer risikoen for at forlade arbejdsmarkedet. Mereoverraskende er det, hvor meget større den risiko er, hvis man har været behand-let for en psykisk lidelse sammenlignet med en somatisk. Læser man tabellenhorisontalt, kan man se, at kvinder har en højere risiko end mænd, men mestudtalt er de meget store uddannelsesmæssige forskelle.
114
Ulighed i sundhed – Årsager og Indsatser
Tabel 4.11.3: Risiko (%) for at forlade arbejdsstyrken inden for en 3-årsperiode efter indlæggelse 2006 for skader, kræft, hjertekarsygdom ogpsykisk sygdom opdelt efter uddannelse. Aldersstandardiserede tal.25-59 årMændgrundskolehele befolkningenIndlagt skaderIndlagt kræftsygdomIndlagt hjertekarsygdomordineret psykofarmakaIndlagt psykisk sygdom24,525,938,945,257,970,6Videregåendeuddannelse3,75,07,913,114,037,6
Kvindergrundskole33,442,243,451,859,074,0VideregåendeUddannelse3,45,47,99,212,229,6
Kilde: IFSV på baggrund registre i Danmarks Statistik.
Indlæggelse for skader og hjertekarsygdom blandt mænd med mellem eller langvideregående uddannelse øger risikoen for at forlade arbejdsmarkedet med 1,3procentpoint respektive 9,6 procentpoint, og 33,9 procentpoint ved indlæggelsefor psykisk sygdom. For kort uddannede mænd er de tilsvarende tal 1,4 procent-point for skader og over 20 procentpoint ved hjertekar-sygdom. For de psykiskelidelser er tallet 45 procentpoint. Det betyder, at blandt dem som både har væretindlagt for psykisk lidelse og har kort uddannelse forlader næsten 3 ud af 4arbejdsmarkedet, men de tilsvarende tal for dem som er veludannede er 1 ud af3. Også for de somatiske lidelser er uligheden efter uddannelse stor.Det faktum, at en person med kort uddannelse meget oftere forlader arbejds-styrken efter sygdom, behøver ikke være en problematisk og uretfærdig ulighed.Hvis vi opfatter arbejdsevnen som et samspil mellem individets funktionsevneog arbejdets krav, kan det være særdeles rimeligt og sundhedsmæssigt velmotive-ret, at personer i erhverv med store fysiske og psykiske krav, oftere forladerarbejdet ved en given reduktion af funktionsevnen (se videre 4.12). Men oven-stående resultater, som viser, at dem med kort uddannelse har 20-45 procent-points højere risiko for at forlade arbejdet, kan rejse spørgsmålet om der er ulig-hed i adgang til og effekt af genoptræning og rehabilitering.Årsagerne til, at der i Danmark er betydelige uligheder i sygdomskonsekvensersom fx arbejdsophør og dødelighed, er således komplekse og kan i princippethandle om en eller flere af følgende fire forklaringer:��
��
��
��
Ulighed i forekomst af flere af determinanterne i arbejdsmiljø, indkomst,langvarig arbejdsløshed og sundhedsadfærd, som ikke kun påvirker risikoenfor at blive syg, men som også kan påvirke sygdomsforløb og konsekvenser afsygdom (se afsnit 4.4-4.9)Ko-morbiditet påvirker konsekvenserne af en given sygdom, og eftersommange sygdomme er socialt skævt fordelt i befolkningen, kan det også påvir-ke overlevelse og funktionsevne i relation til den enkelte sygdom (se kapitel3)Arbejdsevne må ses i sammenhæng med både arbejdskrav og funktionsevne.Da begge dele er socialt skævt fordelt, bliver konsekvenserne af deres samspili form af fx sygefravær og arbejdsophør meget skævt fordelt (se afsnit 4.12).Brug af sundhedsydelser inkl. rehabilitering kan også spille en rolle. Tilbudom, adgang til og brug af ydelserne kan være ulige fordelt, tidspunkt i syg-
Ulighed i sundhed – Årsager og Indsatser
115
domsforløbet og indikationerne for behandling kan variere, og desuden kankvaliteten og effekten af de behandlende indsatser være forskellige (se afsnit4.11).4.11.2 Ulighed i brug af sundhedsydelserBehandling, rehabilitering og pleje i sundhedsvæsenet har stor betydning for,hvilke konsekvenser sygdom får for befolkningen. Dette kommer fx til udtrykved de senere års forbedrede overlevelse for personer med iskæmisk hjertesyg-dom, og forbedringen af ældres funktionsevne. Det betyder, at systematiskesociale uligheder i brug af sundhedsvæsenets ydelser får potentiel stor betydningfor ulighed i sygdomskonsekvenser. Ulige brug af de forebyggende ydelser vil påsamme måde påvirke sygdomsforekomster. I kapitel 3 er redegjort for de storeog delvis voksende sociale uligheder i sygelighed og dødelighed. Når det under-søges, hvad befolkningens brug af sundhedsvæsenets ydelser betyder i forhold tilde sociale uligheder, er der fire processer, som er afgørende:��
Al sygelighed repræsenterer ikke etbehovfor behandling, fordi vi for vissesygdomstilstande ikke råder over behandlinger, som har effekt på livskvalitet,funktion og overlevelse. Men opfattelsen af hvad der virker, er ikke nogenvidenskabelig konstant – den er hele tiden underkastet forandringer, nyemetoder, forskellige professionelle vurderinger etc. Vurderingen er heller ikkesocial neutral, fordi patienters sociale forhold kan påvirke vurderingen af, omen given behandling vil kunne gavne patienten og dermed bør tilbydes.Et behov skal omsættes til enefterspørgsel,og her spiller både patienternesviden og forventninger en stor rolle. En meget stor del af efterspørgslengenereres inden for sundhedsvæsenet selv, gennem henvisninger etc., menogså udbuddet, som påvirker patienternes forventninger og krav, spiller enrolle. Disse forhold er social skævt fordelt, og derfor opstår der også ulighe-der, nårbehovomsættes tilefterspørgsel.I hvilken udstrækning efterspørgsel leder til faktiskbrugaf sundhedsydelser,afhænger blandt andet af evt. brugerafgifter, ventetider, geografiske afstande,personlige ressourcer, sociokulturelle faktorer mm.Endelig kan der opstå uligheder i, hvilken effekt på sygdomsforløbet brug afsundhedsydelserne har. Uligheder i kvalitet, compliance, sygdomsadfærd ogegenomsorg etc. spiller her en rolle, ligesom også handlekompetence har enbetydning.
��
��
��
Etiske principper
Det er et grundlæggende princip i det danske sundhedsvæsen, at regioner ogkommuner skal opfylde behovet for let og lige adgang til sundhedsvæsenet,behandling af høj kvalitet, sammenhæng, valgfrihed, kort ventetid etc.(Sundhedsloven §2).Ethvert sundhedsvæsen må derudover håndtere den konflikt, der ligger i, at denmoderne medicinsk-teknologiske udvikling har gjort flere indsatser mulige, endder er ressourcer til, hvis sundhedsvæsenets omkostninger i % af BNP ikke skalstige radikalt. Og måden den konflikthåndteres på, skal så vidt muligt tage hen-syn til tre etiske principper:��at mennesker med lige behov skal behandles lige, hvilket ofte betegneshori·sontal lighed
116
Ulighed i sundhed – Årsager og Indsatser
��
��
at mennesker med størst behov prioriteres før mennersker med mindrebehov svarende tilvertikal lighedat man i udbuddet tager hensyn til relationen mellem indsatsernes omkost-ninger og deres effekt på helbredet(omkostningseffektivitet)
Disse tre principper kan være i konflikt med hinanden og kræve forskellige typeraf prioriteringer. Det sker fx ved at lade lægen vurdere den enkelte patientsbehandlingsbehov og hermed opnås en sundhedsfagligt funderet behovsvurde-ring, så dem med størst behov prioriteres først. En anden måde er at anvendebrugerbetaling til at reducere brugen af ”unødige” kontakter til sundhedsvæse-net, eller ved at visse typer af indsatser udelukkes ( fx kosmetisk kirurgi mm) fradet offentligt finansierede system. Det er ikke let at prioritere i overensstemmel-se med de tre principper og samtidig imødekomme brugernes stadig størreønsker om en vis individualiseret behandling, valgfrihed, kortere ventetider ogkrav på ”service for pengene”. Flere af de forhold, som skaber ulighed i brug afsundhedsydelser, handler til dels om utilsigtede effekter af de prioriteringer somforetages for at balancere ovenstående principper og hensyn.Der findes meget lidt dansk forskning om lighed i tilgængelighed, brug og kon-sekvens af sundhedsydelserne i det danske samfund.362På det meget overordne-de niveau er der internationalt af OECD og EU i mange år blevet udført storekomparative spørgeskema-undersøgelser med henblik på dels at beskrive behovfor og brug af forskellige sundhedsydelser, dels at vurdere om andre faktorer endbehov, som fx uddannelse og indkomst, påvirker brug af disse sundhedsydelser.Resultaterne har i flere år været ret stabile, uanset hvilket datamateriale der erbenyttet. Den seneste analyse, baseret på data fra 2004363viser, at når der i ana-lysen tages hensyn til behov målt med indikatorer som alder, køn, selvvurderethelbred og funktionsevne, finder man for Danmarks vedkommende, at ind-komst har meget begrænset effekt på brug af egen praktiserende læge, hvilketbekræfter tidligere danske fund.364I forhold til brugen af praktiserende special-læger har personer med højere indkomst et klart større forbrug end den øvrigebefolkning. Det er et mønster, der også findes i fx Norge og Sverige, men ikke iHolland og Storbritannien. Mest udtalt er uligheden i speciallægeforbrug iPortugal, Finland, Irland og Italien, hvor patientafgifter og private forsikringersiden 2004 har spillet en betydelig rolle.365Senere studier baseret på EU-surveyshar bekræftet dette mønster og fundet, at jo bedre og mere detaljerede målingerman har på både indkomst og behov, jo mere udtalt bliver uligheden i speciallæ-gebrug.366Fundet bekræftes også af data fra de danske SUSY-undersøgelser (setabel 3.2) og af de analyser, som NOMESCO har udført ud fra SUSY data fraår 2000. Her fremgår det, at personer med kort uddannelse (<10 år) har 20-30 % lavere sandsynlighed for at have besøgt en læge (uanset hvilken), når dertages hensyn til selvrapporteret helbred, end en person med længere uddannelse(>12 år).367Aktuelle danske data viser dog, at selvom brug af de praktiserendelægers ydelser ganske godt svarer til behovene for forskellige indkomstgrupper, erder et klart lavere forbrug blandt dem med ekstremt lave indkomster, dvs. perso-ner med årsindkomster under 73.000 DKK.368Et aktuelt dansk studie viser, atder ikke er underforbrug af speciallægeydelser blandt indvandrergrupper.369Udover disse mere generelle analyser af ulighed i brug af sundhedsvæsenet er deren lang række studier, som illustrerer ulighed i brug af mere specifikke ydelser.Uligheden er ikke mindst markant i brugen af forebyggende tilbud. Der er fx enudtalt ulighed i brugen af børneundersøgelser hos egen læge.123Sandsynlighedenfor ikke at blive mammografi-undersøgt er omkring 25 % højere for en ufaglært
Ulighed i sundhed – Årsager og Indsatser
117
kvinde sammenlignet med en funktionær på lavere og mellemniveau, men sam-tidig er den meget forhøjet blandt kvinder i ledende stillinger, og blandt ikke-erhvervsaktive og selvstændige. Her råder altså en mere U-formet relation, nårman måler det i forhold til kvindens egen sociale position. Målt med mandenserhverv stemmer resultaterne fra Danmark med, hvad man finder internationalt:at ufaglærte, ikke-beskæftigede og selvstændige har større sandsynlighed for ikkeat deltage regelmæssigt.370;371Også for cervix cancer screening og colorectalscreening er der fundet stærke sociale skævheder.372;373Disse uligheder er meretydelige ved opportunistiske end nationalt dækkende programmer.Afsnit 4.6 viste blandt andet den store oversygelighed blandt socialt udsattevoksne i Danmark. Figur 4.11.1 illustrerer overhyppigheden i brug af forskelligeydelser. En fire gange højere frekvens af skadestuebesøg og indlæggelser på syge-hus blandt socialt udsatte svarer til overhyppigheden i behovet. Det relativt setlave forbrug af egen læge og andre ambulante besøg afspejler et brug af sund-hedsvæsenet, hvor det er de akutte kriser som udløser kontakt, men hvor enlangsigtet behandling og rehabilitering af de mange kroniske sygdomme, somdenne gruppe lider af, ikke ser ud til at fungere. Figur 4.11.1 viser bl.a. at indenfor det seneste år har socialt udsatte været på skadestue eller er blevet indlagt 3-4gange oftere end resten af befolkningen. Igen gælder, at brug af ydelser altid skalsammenholdes med behovet.Figur 4.11.1 Overhyppighed af brug af sundhedsydelser blandt socialtudsatte, der har haft kontakt med sundhedsvæsenet mindst en gang iåret før undersøgelsen543210
Almen læge
IndlæggelserMænd
Ambulante besøgKvinder
Skadestuebesøg
Kilde: SUSY udsat.218Anm: Overhyppigheden måles i forhold til baggrundsbefolkningens brug af sundhedsydelser, somher antager referenceværdien 1.
118
Ulighed i sundhed – Årsager og Indsatser
For mere specifikke sygdomme er der sociale uligheder i brugen og effekten afen lang række behandlinger, som fx både invasiv behandling og brug af statinerog beta-blokkere i behandlingen efter iskæmisk hjertesygdom.374-376Dette kanvære en bidragende årsag til ulighed i overlevelse (se tabel 4.11.1). Det er ogsåvist, at deltagelse i et bredere rehabiliteringsprogram efter hjerteinfarkt er lavereblandt personer med lav indkomst.338Ligeledes er tendensen til tidlig afbrydelseaf antidepressiv behandling ordineret i almen praksis mere almindeligt hos per-soner med kort uddannelse.377I en stor engelsk oversigt378konkluderes det, at i offentlige skattefinansieredesystemer finder man gennemgående, når man tager hensyn til behov, at:��specialiserede ydelser oftere bruges af personer med højere social position��forebyggende ydelser oftere bruges af personer med højere social position��akutte ydelser (skadestuebesøg, vagtlæge mm) oftere bruges af personer medlavere social position��alment praktiserende lægers ydelser ikke udviser nogen entydig social gradi-ent4.11.3 Årsager til ulighed i brug af sundhedsydelserÅrsager til ulighed i brug og kvalitet af sundhedsydelser handler om flere forskel-lige faktorer. Egenskaber i systemet af betydning for ulighed i sundhedsvæsnet erorganisatoriske, økonomiske, tidsmæssige, geografiske og sociokulturelle.15
organisation og strukturEt vigtigt strukturelt forhold ved et sundhedsvæsen er hvordan ressourcerne for-deles mellem primær og sekundær sektor, mellem forebyggelse, behandling ogrehabilitering og mellem de medicinske specialer - somatiske og psykiatriske.Som fremhævet i denne rapport er der i et ulighedsperspektiv særlig grund til atfokusere på brugen af forebyggende ydelser, på rehabilitering samt behandling afpsykiske lidelser (se afsnit 4.1, 4.9, 4.10 og 4.12).Det danske sundhedsvæsen har en struktur, hvor praktiserende læger, private ogoffentlige sygehuse og kommunerne skal samarbejde om de patienter, der kræverlængere forløb og rehabilitering. Det har skabt et behov for mekanismer, somkan skabe sammenhængende patientforløb fra tidlig opsporing og diagnostikover behandling til genoptræning og rehabilitering. Der mangler viden om,hvordan disse forløb former sig for forskellige sociale grupper. I den udstrækningdet kræver en ”forhandlingsstærk” patient, at få et længere patientforløb til athænge sammen, er der sandsynligvis ulighed i hvilke patienter der får tilbudt,tager imod og gennemfører behandlingen. Særligt i lyset af, at der er store ulig-heder i fx tilbagevenden til arbejde, som er et af rehabiliteringens resultater, kander være særlig grund til at undersøge og monitorere, om der er forhold i samar-bejdet mellem behandler og patient, som skaber ulighed.De senere års fokusering på ventetidsgarantier, frit sygehusvalg, kræftpakker mmhar medvirket til en relativ stærk ekspansion af ressourcer til somatisk sygehus-behandling, mens det samme ikke er gældende for psykiatriområdet. Det er vist,at særligt psykiske lidelser har stor betydning for social ulighed i sundhed, og forat så mange forlader arbejdsmarkedet tidligt (se afsnit 4.12). Danske Regionerhar i et review (Sharedcare for ikke·psykotiske sygdomme2009) peget på, at for-mentlig halvdelen af de 20 % af befolkningen, som i løbet af et år har en psy-kisk, men ikke-psykotisk lidelse, ikke får adækvat behandling. Danske Regioner
Ulighed i sundhed – Årsager og Indsatser
119
peger også på de internationale erfaringer, som taler for, at et tættere samarbejdemellem primærsektor og psykiatri ville skabe en bedre behandling for den enkel-te (se også #12.4).
Markedsreformer og ventetiderPolitiske ønsker om øget produktivitet og større valgfrihed, samtidig med korte-re ventetider, førte allerede for 20 år siden til en række markedsreformer indenfor de offentligt finansierede sundhedsvæsener i blandt andet England ogSverige.387Danmark gennemførte ikke tilsvarende reformforsøg, og flere af for-søgene er siden blevet afløst af samarbejde og mindre konkurrence, uden at dethar ført til effekter på ulighed i systemet.388Samtidig med at flere lande forsøgteat øge udlicitering og andelen af privat og kommerciel produktion i deres sund-hedsvæsen, har de fleste lande været mere tilbageholdende med at indføre dette.Det bygger på en bekymring for at udhule solidariteten i de skattefinansieredeoffentlige sundhedsvæsener. På dette punkt er der i Danmark til gengæld sket enstigning i arbejdsgiverbetalte sundhedsforsikringer siden 2002, hvor sundheds-forsikringerne blev skattefritaget. Antallet af arbejdsgiverbetalte sundhedsforsik-ringer er øget til at omfatte 37 % af arbejdsstyrken. Også i andre lande er dersket en stigning i arbejdsgiverbetalte, men skattepligtige, forsikringer. De hardog endnu et mere begrænset omfang – i Sverige fx kun til 8 % af arbejdsstyr-ken. I Danmark har kombinationen af ventetidsgarantier og udvidet frit syge-husvalg skabt forudsætninger for en betydelig ekspansion af privat sygehusvirk-somhed. Det er disse to faktorer, der synes at være afgørende for faldet i venteti-der i perioden 2002-07. Sundhedsforsikringerne synes derimod ikke at have haftnogen effekt på ventetiden.389Snarere er der sket en ændring i indikationernefor planlagt kirurgi, således at der nu både behandles tidligere og behandles nyegrupper.Fra et ulighedsperspektiv er det afgørende, at personer der har skattefri sund-hedsforsikringer i høj grad er de grupper, som har de mindste behandlingsbehovdvs. yngre, veluddannede og beskæftigede – hovedsageligt i den private sektor.Et stigende antal børn og offentligt ansatte tilbydes dog også arbejdsgiverbetalteforsikringer, og visse fagforeninger formidler selvbetalte forsikringer til medlem-merne. Det ændrer dog ikke ved at de som bl.a. på grund af svigtende helbredstår udenfor arbejdsmarkedet ikke dækkes, og da det også i højere grad gælderkort uddannede, findes deri indbygget en ulighed.Der har været god grund til, ud fra et ulighedsperspektiv, at have fokus på ven-tetider i sundhedsvæsenet. En række studier af ventetider og forsinkelser iudredningen af kræftpatienter har været udført i Århus.406Studierne viser, at forsocioøkonomisk mindre privilegerede personer går der længere tid fra førstekontakt til egen læge, til at specifikke kræftdiagnostiske undersøgelser igangsæt-tes. Socioøkonomi havde i dette studie ingen signifikant effekt på tiden frapatienten oplevede de første symptomer til de søgte egen læge. Det bekræfter detidligere fund, at det er i henvisningsprocessen fra egen læge til specialist, dersker selektionsprocesser, hvor socioøkonomiske faktorer spiller ind på ventetidmm. En af de afgørende faktorer er formentlig kommunikationen mellem lægeog patient, hvor lægen lettere kommunikerer med den højtuddannede end denkort uddannede. Dette er muligvis en medvirkende faktor til resultaterne i tabel4.11.2, hvor forekomsten af nye tilfælde af cancer er lidt højere blandt de kort-uddannede, men overlevelsen er betydeligt lavere.
120
Ulighed i sundhed – Årsager og Indsatser
Studier fra det Europæiske SHARE-projekt (2004) viser, at uddannelse spiller enrolle for ventetider blandt ældre.390I Sydeuropa er det særligt ventetiden til spe-cialistkonsultation, som hænger sammen med uddannelse, mens det i Danmarkog Sverige i højere grad er ventetiden til elektiv kirurgi, som er påvirket afuddannelse, hvor dem med længere uddannelse har 1/3 så lang ventetid, somdem med kort uddannelse har.I forhold til sundhedsforsikringerne, er de grupper, som har haft mest gavn afforsikringerne, nogle andre end dem som allerede havde tendens til at have læn-gere ventetider inden ekspansionen af forsikringerne. Andelen af befolkningen,der har supplerende helbreds- og sundhedsforsikringer fremgår af tabel 4.11.4.Tabel 4.11.4 Andel (procent) med supplerende helbreds- og sundheds-forsikring 2000-05 efter uddannelse2000kort uddannelse (<10 år)Mellemlang (10-12 år)Lang uddannelse (>12 år)9,718,025,4
200516,826,436,1
Kilde: SIF/SUSY
Tabellens tal baseres på, om man er dækket af en supplerende helbreds- ellersundhedsforsikring. Det kan være i kraft af medlemskab af sygeforsikringenDanmarks gruppe 1 eller 2, eller som gruppe 5 medlem med udvidet behand-lings- og operationsdækning. Det kan være på grund af anden supplerende hel-breds- eller sundhedsforsikring, der fx betaler for behandling, indlæggelse elleroperation på private hospitaler, en udvidet pleje- og behandlingsforsikring, derfx dækker udgifter til rekreation, alkoholafvænning, pleje i hjemmet el.lign.Endelig kan det være en dækning, som udløser udbetaling af en fast sum penge itilfælde af livstruende sygdom. Det fremgår, at der har været en markant stig-ning siden 2000, og at der stadig er dobbelt så stor en andel blandt dem med enlang uddannelse, der har en forsikring, end blandt dem med en kort uddannel-se.
BrugerbetalingYdelserne i det danske sundhedsvæsen er hovedsageligt gratis, når man brugerdet, men brugerbetalingen til lægemidler, tandlæger, optiker, terapeuter, psyko-loger etc. udgør ifølge OECD ca. 15 % af de samlede sundhedsudgifter – et talsom er steget fra 11 % i 1980. Brugerbetaling har en stor effekt på brug afsundhedsydelser. Det illustreres i en dansk kontekst tydeligt af forbruget af tand-lægebehandling. Selvom tandsundheden er forbedret for alle befolkningsgrupperi senere år, var andelen af ældre uden et funktionsdygtigt naturligt tandsæt 33 %blandt veluddannede i 2005 sammenlignet med 79 % blandt kortuddannede.Alligevel var andelen som havde været til tandlæge de sidste 3 måneder 48 %blandt veluddannede og 24 % iblandt dem med kort uddannelse.74Udgifternetil brugerbetaling til tandlæge er nærmest proportionale med indkomsten, mensbehovet nærmest er omvendt proportionalt med indkomsten.380Det Økonomiske Råd380og Skattekommissionen har for nylig diskuteret bru-gerbetalingen til visse sundhedsydelser. I Danmark er brugerbetaling koncentre-ret til ydelser hos tandlæge, fysioterapeut, psykolog samt egenbetaling på medi-cin. Fysioterapi og psykologbehandling indgår ofte i rehabiliteringen af personer
Ulighed i sundhed – Årsager og Indsatser
121
med langvarigt sygefravær. Men en indkomst på sygedagpenge giver begrænsetråderum til at betale for disse ydelser, og der er derfor en risiko for, at dennegruppe i stedet for at blive rehabiliteret til arbejdsmarkedet overgår til førtids-pension. I England er brugerbetaling også koncentreret til tandlæge og medicin,mens de andre Skandinaviske lande har bredt brugerbetalingen ud på flere afsundhedsvæsenets ydelser, uden at det totalt overstiger de ca. 15 %.Der fremføres to argumenter for brugerbetaling.381Det ene er, at det kan bliveet væsentligt bidrag til finansieringen og aflaste trykket på skattefinansieringen afdet offentlige sundhedsvæsen. Hvis brugerbetalingens andel fx skulle hæves til30 %, og uligheden i behovet svarer til dagens (gratis) brug af egen læge i for-skellige indkomstgrupper, ville det betyde, at den laveste indkomstkvintil skullebetale ca. 6 % af sin disponible indkomst i brugerbetaling, mens personer i denhøjeste indkomstkvintil skulle betale ca. 1 % af indkomsten. En sådan overflyt-ning fra proportional beskatning af indkomst til regressiv beskatning af sygdomstemmer ikke overens med principperne om lige og let adgang til sundhedsvæse-net for alle. Velfærdskommissionen argumenterede således for at skabe et loft forbrugerbetalingen svarende til 1 % af indkomsten, hvilket dog kraftigt villebegrænse bidraget til finansieringen.Det andet argument er, at brugerbetaling får brugeren til at tænke sig om togange, inden der søges om hjælp, og dermed afstå fra ydelser som de ikke ople-ver, er effektive. Argumentet er, at det måske kunne frigøre ressourcer til mereeffektive indsatser. For at dette skal fungere, vil det forudsætte, at den enkeltehar tilstrækkelig viden til at træffe de rigtige fravalg af ineffektive indsatser, menforskning har vist, at det ikke er tilfældet. Det store såkaldte RAND-eksperiment,382;383og mange studier af naturlige eksperimenter384har vist, atbrugerbetaling i høj grad får personer, i særdeleshed dem med lave indkomster,til at afstå fra at bruge relevante sundhedsydelser.407Befolkningens prisfølsom-hed for brugerafgifter på sundhedsydelser (priselasticitet) er i udenlandske studi-er meget varierende, men ligger ofte omkring -0,2.385Dvs. at 100 % stigning iprisen leder til 20 % fald i brug af ydelsen. Samtidig er effekten på forbrugetofte den samme, uanset om der er tale om effektive eller ineffektive indsatser ogdermed er det meget usikkert, om brugerbetaling faktisk sorterer det ”uhensigts-mæssige” forbrug væk.At koncentrere brugebetaling til visse ydelser (som i Danmark), kan få effekterpå brugen af andre ydelser (genindlæggelser mm), som da forøges, fordi manafstår fra at tage ordineret medicin etc.381Enkle analyser af det samlede medicin-forbrug i Danmark taler ikke for nogen stor effekt af brugerbetaling på lavind-komstgrupper,386men for visse ikke mindst forebyggende behandlinger fx medstatiner, ser der ud til at være en ulighedseffekt.320Studier af indvandreres for-brug af sundhedsydelser illustrerer, at for tandlægeydelser med brugerbetaling erder et tydeligt underforbrug, som man ikke finder for lægeydelser uden bruger-betaling.369
geografiDet er velkendt, at udbud af sundhedsydelser målt som geografisk afstand tilpraktiserende læger, skadestuer, sygehuse mm har betydning for brug af sund-hedsydelser. Dette kan lede til social ulighed i forhold til hvem der bliver henvisteller benytter sig af de eksisterende ydelser i sundhedsvæsenet. Hertil kommer, at
122
Ulighed i sundhed – Årsager og Indsatser
flere geografiske områder med mange lave indkomster og høj sygelighed harsvært ved at skaffe praktiserende læger.Det geografiske mønster i etableringen af speciallæger i Danmark er geografiskskævt fordelt. Tal fra Sundhedsstyrelsen viser, at der i 2010 var der ca. 1200praktiserende speciallæger i Danmark, hvilket giver en speciallægetæthed på 21,6per 100.000 indbyggere. Fordelt på regioner er tætheden meget forskellig: fraRegion Hovedstadens 34 til Region Syddanmarks og Region Nordjyllands 13,respektive 15 speciallæger per 100.000. Hele 30 % af landets speciallæger haretableret sig i fire kommuner nord for København - Gentofte, Lyngby-Tårbæk,Rudersdal og Hørsholm samt på Frederiksberg og Østerbro i København. Detgiver en speciallægetæthed på 104 per 100.000 i disse områder. De fire forstads-kommuner tilhører de rigeste og sundeste i landet. Denne fordeling kan såledesbidrage til den sociale ulighed i brug af speciallæger, men kan næppe forklarehele forskellen.
Sociokulturelle faktorerEn del af forklaringen bag uligheder i henvisningsmønster, ventetider og brug afspeciallæger mm kan skyldes de sociale og kulturelle vanskeligheder i kommuni-kationen mellem højtuddannede læger og kortuddannede patienter. Desudenhar de højtuddannede patienter større tendens til at stille krav om en ”secondopinion”, mere avancerede diagnostiske undersøgelser mm.378Med en voksendegruppe af indvandrere er det kulturelle møde med det danske sundhedsvæsenogså kommet i fokus.369I kapitel 3 fremgik det, at ikke-vestlige indvandrerehavde en noget lavere dødelighed end personer med dansk oprindelse, men sam-tidig i visse henseender en højere sygelighed. En ny oversigt over europæiske stu-dier af indvandreres forbrug af somatisk behandling viser,391at der i flere nordi-ske lande er en tendens til højere forbrug af skadestuebesøg, men også af besøghos egen læge. Samtidig er der er et lavere forbrug af forebyggende screeningtil-bud. Disse fund bekræftes også af aktuelle danske analyser.369En lignende over-sigt af indvandreres over brug af psykiatrisk behandling392giver et meget varieretbillede. Tendensen er dog, at kontakten med psykiatrien fungerer dårligere endfor andre befolkningsgrupper. Indvandrere har hyppigt brug af psykiatrisk ska-destue, men meget lavere brug af ambulante besøg, samtaleterapi og psykiatriskrehabilitering. Man kan således konkludere, at mennesker med en anden kultu-rel baggrund, ser ud til at have vanskeligt ved at finde den rette indgang tilsundhedsvæsenet. Sammenholdt med de problemer der kan være i kommunika-tion med patienten og egen læge, kan det være medvirkende til det lavere for-brug af de længere genoptrænings- og rehabiliteringsforløb. Men der findes ikkesikker viden om dette.Analysen af særlige ulighedsproblemer i det danske sundhedsvæsen i det foregå-ende kan summeres i følgende 8 punkter:1. Der er mangel på monitorering af sociale og etniske uligheder i brug af sund-hedsvæsenets ydelser. Det gælder både de forebyggende, behandlende ogrehabiliterende indsatser, og patientforløbene imellem de kommunale ogregionale indsatser.2. En stærk veludbygget let tilgængelig primærsektor ser ud til at være vigtig foren let og lige adgang til sundhedsvæsenet, men svigtende lægebemanding ilavindkomstområder er problematisk.3. Brugen af både primært og sekundært forebyggende ydelser er meget skævtfordelt.
Ulighed i sundhed – Årsager og Indsatser
123
4. Der er en udtalt social skævvridning af brug af speciallægeydelser, som delviskan være betinget af en meget skæv geografisk fordeling, men måske ogsåafspejler at primærsektoren ikke agerer stærkt nok på deres mindre ressour-cestærke patienters specialistbehov.5. Der er både ud fra et ulighedsperspektiv, men også ud fra et generelt effekti-vitetsperspektiv meget der taler imod en udbygning af brugerbetaling. Det ersærlig uhensigtsmæssigt, at der er brugerbetaling på ydelser fra psykologer ogfysioterapeuter, som har særlig relevans for de sygdomsgrupper (psykiskelidelser og muskelskeletlidelser), som dominerer sygefravær og førtidspensionblandt udsatte borgere.6. Introduktion af arbejdsgiverbetalte sundhedsforsikringer har skabt forudsæt-ninger for store uligheder i ventetider for samme behov (horisontal ulighed),og en indikationsglidning, som også truer princippet om vertikal lighed.7. Ressourcemanglen i psykiatrien og et ikke optimalt samarbejde mellem regi-onal psykiatri, primærsektor, kommunale jobcentre og socialpsykiatri er etproblem, som er særligt belastende for mindre ressourcestærke grupper.8. De lange patientforløb for dem, som behøver genoptræning og rehabiliteringi forbindelse med kronisk somatisk eller psykisk sygdom indeholder mangeelementer, hvor ulighed meget let kan opstå.4.11.4 Effektive indsatser mod ulighed i sundhedsvæsenetPå baggrund af ovenstående afsnit er der grundlag for at pege på tilsvarende otteindsatsområder for at styrke sundhedsvæsenets bidrag til en reduktion af ulighedi sundhed, med følgende indsatser:
124
Ulighed i sundhed – Årsager og Indsatser
#11.1 Målrettet monitorering af behov for og brugen af forskellige sund-hedsydelser fordelt på socio-demografiske grupper. Et særligt fokus bør læg-ges på monitorering af de kommunale ydelser til forebyggende og rehabili-terende ydelser# 11.2 Rekruttering af læger til primærsektoren i socioøkonomisk mindreprivilegerede områder# 11.3 De praktiserende lægers arbejde integreres bedre i det lokale kommu-nale sundhedsarbejde# 11.4 Opsøgende indsatser som sikrer at mindre ressourcestærke grupper,nås af de effektive forebyggende programmer for gravide, børn, og ældresamt opsporing af tidlige stadier af kræft, diabetes, hjertekarsygdom ogdepression# 11.5 Set ud fra et ulighedsperspektiv bør brugerbetaling undgås i forholdtil de ydelser, som er af særlig betydning for psykiske lidelser og sygdomme ibevægeapparat#11.6 En mere geografisk lige fordeling af speciallæger ved en bedre styringaf etableringsretten# 11.7 Prioritering af psykiatri inkl. psykiatrisk rehabilitering og etableringaf et stærkere samarbejde mellem psykiatri, primærsektor og kommunaleydelser, hvilket spiller en stor rolle for de socialt udsatte, og for dem som pågrund af psykiske lidelser har nedsat arbejdsevne# 11.8 Særligt fokus på indsatser til mindre privilegerede grupper, som oftetabes i de lange patientforløb med genoptræning og rehabilitering. Det gæl-der ikke mindst de psykisk syge
Ulighed i sundhed – Årsager og Indsatser
125
SAMFUND
INDIVIDArv, tidlig udvikling,uddannelse, etnicitet
ntekst
AI
4.12 Det ekskluderende arbejdsmarkedDanmark har i lighed med de andre skandinaviske lande en meget høj beskæfti-gelse blandt både mænd og kvinder. I alderen 25-54 år er omkring 85 % ibeskæftigelse. Blandt de ældre 55-64 år er beskæftigelsen ca. 60 %, hvilket er ca.10 procentpoint lavere end i Norge og Sverige. Til gengæld har Danmark enbetydeligt højere beskæftigelse blandt unge under 25 år. Data viser også, atDanmark i de sidste 20 år haft ca. 25 % af befolkningen i den arbejdsdygtigealder på forskellige typer af overførselsindkomster – se tabel 4.12.1. I lighed medmange andre OECD-lande har vi over en lang årrække oplevet, at et gradvist sti-gende antal forlader arbejdsstyrken tidligt med helbredsproblemer. ForDanmarks vedkommende er antallet af personer på helbredsrelaterede overfør-selsindkomster (førtidspension, fleksjob, sygedagpenge, revalidering, fleksjob,skånejob) i perioden 2001-09 øget med 15 % til næsten 400.000 personer.Dertil kommer yderligere ca. 410.000 personer som er arbejdsløse, på kontant-hjælp, aktivering og efterløn, som ikke er egentlige helbredsrelaterede ydelser.Tabel 4.12.1 Antal helårsmodtagere (tusinde) 18-66 år af sociale ydelser1980-2000 og 18-64-årige 2001-20101980ArbejdsløshedsdagpengeSygedagpenge / barselkontanthjælp / revalideringAktivering/jobtilbud/fleksjobFørtidspensionefterløn% af 18-64(66) årige15270107191725418,1
Social positionBII
SygdomsårsagCIII
Sygdom/skadeDIVV
ik
Sygdomskonsekvenser
199021173141742459425,1
20001248911710525817924,7
2001121931178923717925,0
2010134127*9814424412525,4
Kilde: Det økonomiske råd 2005 og Statistikbanken.*Heraf 59.000 på barsel
4.12.1 Helbred og beskæftigelseSom vi allerede var inde på i afsnit 4.5, er arbejdsløse på dagpenge og kontant-hjælp, en gruppe som af flere grunde har mange, ikke mindst psykiske, helbreds-problemer. Beregner man forekomsten af hospitalsindlæggelser for forskelligesygdomme og ordination af lægemidler, ses det at flere af de grupper, som næv-nes i tabel 4.12.1, har dårligere helbred, og det gælder ikke kun dem som fårhelbredsrelaterede ydelser. Ved hjælp af medicinske registre kan man beregnerisikoen for at blive indlagt på sygehus og for at få ordineret lægemidler for deforskellige grupper, som ikke er i beskæftigelse (se tabel 4.12.2).
126
Ulighed i sundhed – Årsager og Indsatser
Tabel 4.12.2 Overrisiko (odds ratio) for indlæggelse mm bland personeruden for arbejdsstyrken. Aldersstandardiseret for aldersgruppen 25-64år. Reference =1 for personer i arbejde. 2007Førtids-pensionIndlagtkræftIndlagthjertekarIndlagt Psykiskordineretpsykofarm.Indlagt SkaderMændkvinderMændkvinderMændkvinderMændkvinderMændkvinder1,71,42,12,028,619,56,34,41,41,6
Efterløn1,20,91,11,12,21,91,21,10,90,9
Kontant-hjælp1,31,01,81,616,18,65,53,91,61,7
Arbejds-løs1,00,81,21,03,82,21,81,51,11,1
Syge-dagpenge2,31.62,31,511,34,84,72,41,61,3
Kilde: IFSV på baggrund af registre i Danmarks Statistik
Her ses det som ventet, at førtidspensionister og sygemeldte har en kraftig rela-tiv overrisiko for alle diagnoser men i særlig høj grad for psykiske diagnoser. Detgælder også i næsten ligeså stor udstrækning de som får kontanthjælp, og i bety-delig mindre grad de som er arbejdsløse og på efterløn. Det skal bemærkes at 20år med en effektiv arbejdsmarkedspolitik (se afsnit 4.5.3), en langvarig højkon-junktur, og talrige politiske initiativer og indsatser på området ikke har været istand til at begrænse stigningstakten, endsige reducere antallet, som står udenfor arbejdsstyrken. I forhold til den arbejdsmarkedspolitiske forskning og debat,er det med et sundhedsfaglig perspektiv ikke meget de helbredsmæssige forholdhar været behandlet. Samtidig gælder, at den sundhedsfaglige forskning og debatpå tilsvarende måde ikke i større grad har behandlet årsagerne bag denne udvik-ling.4.12.2 Årsager til ulighed i beskæftigelse blandt sygeAt hele denne udvikling er af særlig interesse for ulighed i sygdomskonsekvenserfremgik af tallene i tabel 4.11.3 Det faktum, at sygdom leder til, at personeroftere forlader arbejdsmarkedet er hverken overraskende eller problematisk. Atpsykiske problemer ser ud til at have en meget større effekt end somatiske ermere påfaldende. Men ligeså slående og problematisk er den meget store forskelsom uddannelse gør. Selv med det forbehold, at personer med kort uddannelseoftere har større fysiske arbejdskrav og at deres arbejdsevne til at klare disse kravved et givet helbredsniveau er mindre, er uddannelsesforskellene meget store itabel 4.11.3.En anden måde at illustrere dette forhold på er at se på andelen af beskæftigedeblandt personer med og uden sygdom og kort uddannelse. I figur 4.12.1 har vimed data fra SUSY-undersøgelserne beregnet andelen, som er i beskæftigelse,opdelt efter uddannelseslængde og forekomst af langvarig begrænsende sygdom.Her ser man, at for dem med >12 års uddannelse er beskæftigelsen blandt perso-ner med langvarig begrænsende sygdom 15 procentpoint lavere end for demuden sygdom, mens tilsvarende forskel blandt de kort uddannede er 35 procent-point. Nogen entydig trend over tid kan ikke noteres. Det skal bemærkes, at idisse interviewundersøgelser er bortfaldet blandt dem, som har psykiske proble-mer, meget stort.
Ulighed i sundhed – Årsager og Indsatser
127
Fig 4.12.1 Andel (procent) beskæftigede i alderen 25-59 år opdelt på ud-dannelse og med og uden langvarig begrænsende sygdom. Aldersstan-dardiserede tal. SUSY data. Mænd og Kvinder1009080706050403020MændKvinder1994200020051009080706050403020100199420002005Med LVS, Lang udd.Med LVS, Lang udd.
Uden LVS, Kort udd.Uden LVS, Kort udd.
Uden LVS, Lang udd.Uden LVS, Lang udd.
Med LVS, Kort udd.Med LVS, Kort udd.
Kilde: SUSY data.
Målt på denne måde har Danmark dog bevaret en relativ høj beskæftigelseblandt personer med langvarig sygdom og kort uddannelse sammenlignet medStorbritannien, som er det andet land i Vesteuropa, som har et fleksibelt arbejds-marked, hvor det er muligt at afskedige mennesker på grund af. dårligt hel-bred.393Arbejdsmarkedet i England blev i betydelig udstrækning afreguleret i1980'erne og 1990'erne, hvad angår ansættelsestryghed, lønvilkår mm. Mankunne forestille sig, at personer med nedsat arbejdsevne og kort uddannelse villeklare sig bedre, når kravene til arbejdsgiverne blev svækket, men i denne periodefaldt beskæftigelsen kraftigt blandt syge og kortuddannede i England.394Danmark har ligesom Norge og Sverige opretholdt en relativt høj beskæftigelseblandt de syge og kort uddannede, og effekten af uddannelse er mindre i deSskandinaviske lande end i England. Data som baseres på EU’s SILC-undersøgelser har giver et lidt andet mønster hvor Danmark har en laverebeskæftigelse blandt syge og kortuddannede end Sverige og Norge. Men her erbortfaldet større og usikkerheden derfor endnu større. Resultaterne betoner det,der blev også peget på i afsnit 4.5, at hvis ikke fleksibiliteten i ”flexicuty-model-len” kombineres med de to andre elementer, er modellen problematisk for demmed nedsat helbred.Det kan måske synes paradoksalt, at en uændret stor andel af befolkningen ståruden for arbejdsstyrken med en overrepræsentation af helbredsproblemer, og enstigende andel får direkte helbredsrelaterede ydelser i en periode, hvor dødelig-heden i denne aldersgruppe er faldet med en 1/3 og middellevetiden dermedsteget over 3 år. Ved nærmere eftersyn er udviklingen dog ikke helt så paradok-sal. Dødeligheden er en vigtig indikator på befolkningens helbred, men afspejlerkun et begrænset udsnit af sygdomsmønstret. Det aktuelle fald i dødeligheden eri meget høj grad et resultat af bedre overlevelse i tre diagnosegrupper: hjertekar-sygdomme, skader og kræft, mens oversygeligheden blandt førtidspensionisterm.fl. i høj grad domineres af andre lidelser ikke mindst psykiske lidelser ogsmerter i bevægeapparat, som kun påvirker dødeligheden marginalt.
128
Ulighed i sundhed – Årsager og Indsatser
Når der i stedet ses på, hvordan befolkningen oplever eget helbred og evne til atklare daglige aktiviteter inklusive erhvervsarbejde, ser billedet ganske anderledesud. Tabel 4.12.3 illustrerer, at i 1987 svarede 6,2 % af hele befolkningen, at dehavde et dårligt eller meget dårligt helbred. I 2005 var andelen 5,1 %. De tosidste kolonner, som angår uligheden, viser, at i 1987 var der en forskel på 12,0procentpoint mellem dem med den længste og dem med den korteste uddan-nelse. I 2005 var forskellen 15 procentpoint dvs. de kortest uddannede havdedårligere helbred (beregnet somslope index of inequality).Tabel 4.12.3 Andel (procent) med visse helbredsproblemer og arbejds-miljøbelastninger 1987-2005. Gennemsnit og ulighed* efter uddannel-seslængde. Aldersstandardiseret 25-64 årGennemsnit1987HelbredDårligt selvvurderet helbredLangvarig aktivitets-begrænsning pga sygdomSøvnbesværTræthedArbejdsmiljøofte tunge løftofte bøjede eller forvredne arbejdsstillingerkan ofte ikke nå alle arbejdsopgaverringe indflydelse over arbejdet28,728,718,813,930,931,229,014,436,227,7-16,927,445,930,5-17,514,96,24,610,110,45,16,218,330,012,05,65,2-2,315,311,28,72,12005
Ulighed*19872005
Kilde: SIF/SUSY-databasen*På grund af at sammensætningen af uddannelsesgrupperne forandres meget over tid har vi bereg-net ”slope-index of inequality” som justerer for dette. Tallet angiver differencen i procentandelmellem de kortest og længst uddannede. Når tallet er negativt betyder de at længst uddannede haren højere andel.
Hermed illustrerer tabellen tre vigtige forhold. Andelen med dårligt selvvurderethelbred falder lidt, mens andelen, som oplever, at de over længere tid på grundaf sygdom har været begrænset i at udføre daglige aktiviteter i sit arbejde, er ste-get med en tredjedel, samtidig med at uligheden er fordoblet. Den andel somhar været generet af søvnbesvær og træthed er næsten tredoblet, og her er ulighe-den også vokset. De fysiske arbejdskrav rapporteres uforandrede, men der er enklar stigning i ulighed i andelen med tunge løft. Andelen som ikke kan nå allearbejdsopgaver er høj blandt de veluddannede, men er steget lige kraftigt i allegrupper, og uligheden er dermed uændret. For andelen som rapporterer ringeindflydelse over arbejdet, er uligheden mindsket. Når andelen med aktivitetsbe-grænsende sygdom er stigende kan det være et resultat af svigtende helbred menogså af stigende arbejdskrav. Man oplever at det er svært at kunne leve op tilkravene, og føler således sin arbejdsevne nedsat i lyset af en ubalance mellemhelbred og krav. På samme måde kan flere med træthed og søvnbesvær, væreudtryk for stigende ubalance mellem krav i arbejds- og hverdagslivet, og indivi-dets fysiske og psykiske ressourcer.Det voksende pres på de helbredsrelaterede overførselsindkomster er kommetgradvist over en lang årrække, og det er en udvikling som har tiltrukket sig storpolitisk opmærksomhed i mange lande. Dels fordi det indebærer et øget tryk påde offentlige budgetter, og dels fordi udviklingen på sigt truer udbuddet afarbejdskraft i samfundet. Det har derfor i mange lande inkl. Danmark udløst
Ulighed i sundhed – Årsager og Indsatser
129
politisk diskussion om, hvor og hvordan grænserne skal drages mellem dem,som har tilstrækkelig nedsættelse af arbejdsevnen til at blive dækket af overfør-selsindkomst, og dem som ikke har det.Ud fra et folkesundhedsperspektiv er udviklingen problematisk, fordi den indi-kerer en stigende ubalance mellem helbred og krav. Set fra et ulighedsperspektiver det af særlig interesse, at udviklingen mod tiltagende ubalance som illustreresi tabel 4.12.3, er særlig udtalt blandt de som har kort uddannelse. Udviklingenser ud til at forstærke de ”differentielle konsekvenser af sygdom” (fig 2.2) dvs.det fænomen at sygdomskonsekvenser i form af aktivitetsbegrænsning og nedsatarbejdsevne, og de sociale og økonomiske konsekvenser det måtte have, særligtrammer mennesker med kort uddannelse (se også tabel 4.11.3).Hvilken effekt dette har på ulighed i sundhed afhænger af, om det at forladearbejdsmarkedet, og de vilkår det sker under, forværrer den helbredsrelateredelivskvalitet og funktionsevne. Det kan afhænge af hvilket helbredsproblem dethandler om, og om de økonomiske vilkår for et liv uden for arbejdsstyrken. Etaktuelt fransk studie med alle ansatte i det statslige franske gas- og elselskab errelevant, fordi det meget tydeligt viser, at både fysisk og psykisk træthed samtdepressionssymptomer mindskes allerede inden for et år efter pensioneringen.395Denne forbedring er særlig tydelig for dem, som lider af en kronisk sygdom.Det er i den forbindelse relevant, da det netop er psykiske lidelser, som domine-rer oversygeligheden blandt dem, som forlader arbejdsmarkedet i Danmark.Med viden om effekten af økonomisk stress (se afsnit 4.4) er det også klart, at iden udstrækning afgang fra arbejdsmarkedet indebærer kraftig økonomiskeafsavn vil det være negativt for helbredet. Det er i den sammenhæng relevant, atdet særligt er de personer som forlader arbejdsmarkedet med psykiske problemerog misbrug, som oplever alvorlige socioøkonomiske konsekvenser med bortfaldaf beskæftigelse mm.4.12.3 Effektive indsatserIndsatser for at gøre arbejdsmarkedet mere rummeligt for personer med nedsathelbred og kort uddannelse handler både om indsatser for bedre arbejdsmiljø (seafsnit 4.8), for flere arbejdspladser med fleksible arbejdskrav, uddannelse og omat forebygge og behandle de helbredsproblemer, som særligt påvirker arbejdsev-nen. Flerstrengede indsatser fra virksomheder med jobtilpasning, socialfagligeindsatser fra jobcentrene og sundhedsfaglige indsatser fra egen læge og speciali-ster. Der etableres en bedre koordination mellem behandlere, arbejdspladsen ogevt. jobcenteret. Der er opmærksomhed på betydningen af opretholdelse af dag-lige aktiviteter og tidlig, eventuelt gradvis, tilbagevenden til arbejdspladsen, medøkonomisk kompensation. Behandlingen af længerevarende symptomer ogfunktionsbegrænsning foretages bedst på baggrund af en flerstrenget behandling,der ud over medicinsk behandling og arbejdsmodifikation omfatter psykologiskbehandling samt rehabilitering, der baserer sig på målrettet brug af kognitivadfærdsterapi.Den tilgængelige viden taler således for at følgende indsatser vil være effektivemod ulighed i sundhed:
130
Ulighed i sundhed – Årsager og Indsatser
# 12.1 Fysiske krav tilpasses det enkelte individ og har særlig stor betydningfor individer, som har nedsat funktionsevne, nedsat psykisk helbred særligdepression. Arbejdspladsen psykiske miljø er vigtigt for at fastholde personermed muskel-skelet besvær# 12.2 Adgangen til forskellige typer af job med fleksible arbejdskrav (fleks-job mm) udvikles, ikke mindst for den store gruppe med nedsat psykisk vel-befindende# 12.3 Individuelle indsatser inden for rammen af den aktive arbejdsmar-kedspolitik fokuserer på mulighed for videreuddannelse, også blandt demsom ikke har helt optimalt helbred# 12.4 Flerstrengede indsatser fra virksomheder med jobtilpasning, socialfag-lige indsatser fra jobcentrene og sundhedsfaglige indsatser fra egen læge ogspecialister. Der etableres en bedre koordination mellem behandlere, arbejds-pladsen og evt. jobcenteret# 12.5 Der sker en styrkelse af koordinerede og sammensatte interventioner,der har til formål at forbedre forebyggelse og behandlingen af angst ogdepression, med henblik på arbejdsfastholdelsen# 12.6 Mulighederne for at dyrke fysisk aktivitet gøres let tilgængelige spe-cielt i forhold til at begrænse smerter i bevægeapparatet, og også i forhold tilforbedre depressionssymptomer# 12.7 Særlig opmærksomhed på at den gruppe som ikke opfylder de medi-cinske kriterier på førtidspension, men som samtidig er for psykisk og fysisktrætte til at klare arbejdslivets krav har andre muligheder
Ulighed i sundhed – Årsager og Indsatser
131
132
Ulighed i sundhed – Årsager og Indsatser
5. TVÆrSekTorIeLT SAMArBeJDe ForMInDSkeT ULIgheD I SUnDheD
5
Tværsektorielt samarbejde for mindsket ulighed i sundhed
Kapitel 1 beskriver den grundlæggende udfordring, at Danmark har en voksen-de social ulighed i sundhed, hvor hverken et lettilgængeligt sundhedsvæsen, elleren veludbygget velfærdsstat, ser ud til at have været tilstrækkelige løsninger. Enmateriel ulighed, som er mindre end i mange andre lande, og et sundhedsvæsenmed relativ let og lige adgang har ikke kunnet hindre, at Danmark har en ulig-hed i dødelighed, som er mindst lige så stor som sammenlignelige lande.Formålet med denne rapport er således at kaste lys over, hvad der så skal til formere effektivt at kunne omsætte Danmarks lave socioøkonomiske ulighed til enlavere ulighed i sundhed, og hvad der skal til for at bryde udviklingen mod denvoksende ulighed i sundhed.I kapitel 4 blev gennengået en lang række determinanter, som i den internatio-nale litteratur er blevet fremhævet, som vigtige forhold af betydning for socialulighed i sundhed. Nogle af dem handler om forhold i socialpolitik og sund-hedsvæsen, som, trods Danmarks stadigt relativt gunstige situation, kan værekilder til ulighed i sundhed. Men mange determinanter knytter sig til helt andresektorer end sundhedssektoren, så som skolen, arbejds- og boligmarket, miljøet,mm. Gennemgangen har dokumenteret, at der her findes forhold, som opfylderde kriterier, som er opstillet i indledningen til kapitel 4: at de har effekt på hel-bred, at deres forekomst eller effekt er socialt skævt fordelt i dagens Danmark,og at de kan påvirkes. Det er ikke en liste, som repræsenterer de store overraskel-ser. Mange determinanter er allerede aktuelle på de forskellige politikområder,men af helt andre grunde end deres sundhedseffekter. Hvad er det så, som sær-ligt gør, at Danmark ikke formår at omsætte sin lave socioøkonomiske ulighedtil en tilsvarende lav ulighed i sundhed? Er det prioriteringerne, evidensen ogkoordineringen eller implementeringen og doseringen, det er problemet? I detfølgende gennemgås, hvilke internationale erfaringer der er med reduktion atulighed i sundhed og priotering af indsatser.
134
Ulighed i sundhed – Årsager og Indsatser
5.1
hvorfor er det så svært: Den engelske erfaring
Det fremgik af kapitel 1, at England er det land i verden som længst og mestihærdigt har haft videnskabeligt, politisk, administrativt og professionelt fokuspå at reducere ulighed i sundhed. Det skyldes måske bevidstheden om fraværetaf den universelle velfærdsstat, som de skandinaviske lande længe har satset påvar tilstrækkeligt for at løse problemet. I forbindelse med det engelske Post-2010Review23er der foretaget en gennemgang af hvad der muligvis kan være forkla-ringen til at disse bestræbelser, som har været særligt intensive i de sidste 15 år,alligevel langt fra har haft de forventede effekter. Nogle punkter har relevans forDanmark:��Selvom man i ekspertrapporter har betonet indsatser mod sociale determi-nanter, er det i praksis blevet omsat til at handle om individtiltag modadfærdsfaktorer, som fx tilbud om rygestopkurser.��Mens problemet har været formuleret i termer af den sociale gradient i sund-hed, har indsatserne oftest være rettet mod mindre, socialt særlig udsattegrupper.��De mere universelle tilbud har i første omgang mest været udnyttet af mereressourcestærke grupper.��Selvom det har været tilstræbt i højere grad at prioritere forebyggende ogrehabiliterende indsatser, optager akut behandlingen en gradvis større del afsundhedsbudgettet.��Alt for mange indsatser har haft karakter af finansiering af enkeltstående tids-begrænsede projekter i lokale social udsatte områder, og kun sjældent har dethandlet om at påvirke de øvrige centrale politikområder med sundhedspoli-tisk potentiale.��En effektiv indsats kræver ikke alene inddragelse af mange politikområder,men også en fælles politisk og administrativ styring og koordinering.��De valgte indikatorer på større lighed i sundhed (reduceret ulighed i spæd-barnsdødelighed og middellevetid) kan i forhold til middellevetiden ikke for-ventes vise sig før efter mange årtier. Monitorering af determinanter og deressociale fordeling er derfor også nødvendigt.��For de fleste interventioner, som har været foreslået og delvis implementeret,savnes der evidens om effekt i form af randomiserede interventionsstudier.29Det samler sig således til en række negative erfaringer, som dog alle kendes fraden danske debat på sundhedsområder. Det havde været lettere, hvis der varpositive erfaringer at hente udenlands, i den forstand, at man kunne pege pålande, hvor det er lykkedes at reducere ulighed i sundhed. De positive erfaringerfindes, når det handler om sundhedsudviklingens gennemsnit, fx en højere mid-dellevetid, mens det er vanskeligere at pege på positive udenlandske erfaringer,der mindsker uligheden.396Det er med den nuværende viden ret let at pege på, at Danmarks efterslæb imiddellevetidsudviklingen kan forklares ved den manglende implementering afeffektive strukturelle tiltag på tobaks og alkoholområdet, som andre lande hargennemført. Men de andre nordiske lande klarer sig, som det fremgik af tabel1.1, ikke entydigt bedre end Danmark når vi ser på ulighed. Når det gælderNorge, som udover England har den i dag mest sammenhængende handlings-plan mod ulighed i sundhed, kan der på grund af den korte tid, der er gåetsiden de politiske beslutninger, ikke drages nogen konklusioner.393
Ulighed i sundhed – Årsager og Indsatser
135
5.2 Prioritering af determinanterGennemgangen i kapitel 4 har ikke umiddelbart givet nogen fornemmelse afhvilken kvantitativ rolle de forskellige determinanter spiller – hverken for at for-klare den eksisterende ulighed, eller for at belyse determinanternes potentiale forat påvirke den fremtidige sundhedsudvikling. Vurderingen er kompliceret, delsfordi de mange faktorer griber ind flere steder i den kausale proces, og dels fordide påvirker mange forskellige sygdommes forekomst, fordeling og konsekvenser.Faktorerne indgår som beskrevet i kapitel 2 i et kompliceret netværk, hvor depåvirker både hinandens forekomst og effekt. Statens Institut for Folkesundhedog Sundhedsstyrelsen beregnede i rapporten om Risikofaktorer og Folkesund-hed397en lang række risikofaktorers betydning for sygdomsbyrden. Den bereg-ning pegede på tobaksrygningens meget dominerende rolle for den danske fol-kesundhed. Tabel 3.5, som viser hvilke sygdomme der skaber ulighed i sygdoms-byrden i Danmark indikerer også rygningens meget store betydning, i og med atKOL, lungekræft, og hjertekarsygdomme spiller en så stor rolle. Hvis man pålignende måde som i Risikofaktorrapporten beregner den andel af sygdomsbyr-den, som kan tilskrives hver enkelt risikofaktor, og opdeler på uddannelsesni-veau, får man også det resultat, at tobakken ”forklarer” omkring 40 % af ulig-hed i sygdomsbyrden. For mange af de andre determinanter, som er gennemgåeti kapitel 4, er denne beregning meget mere usikker, men tallet er formentligmellem 5 % og 20 % for hver af dem, som fx børns tidlige udvikling, alkohol,fysisk inaktivitet og fedme, psykosocial arbejdsmiljø etc. For nogle , fx arbejds-løshed og luftforureninger, er der formentlig tale om mindre end 5 %. I og medat de påvirker hinandens forekomst og effekt bliver summen af disse andelemere end 100 %. Selvom usikkerheden i disse tal skal understreges, er der nokingen tvivl om, at tobakken spiller den afgørende rolle for Danmarks høje døde-lighed totalt, men også er en vigtig del af forklaringen bag den noget højeresociale ulighed i dødelighed i Danmark sammenlignet med fx Sverige. Samtidigmed at nogle vigtige determinanter, som fx rygning mindskes i forekomst, skerder dog en ophobning af mange interagerende risikofaktorer i mindre privilege-rede grupper og dermed øges sårbarheden og effekten af den enkelte risikofak-tor. Det kan forklare noget af stigningen i uligheden.Det er vigtigt at huske på, at den nuværende ulighed i sygdomsbyrden afspejlerden historiske forekomst og fordeling af determinanter. Derfor er den sundheds-politiske udfordring ikke bare at påvirke de nuværende, men også fremtidigemønster af determinanter og hermed reducere fremtidig ulighed i sygdomsbyr-den. Dertil kommer, at determinanternes forekomst og fordeling ændres overtid. Arbejdsløshed og fattigdom er steget de senere år (særligt hos kortuddanne-de), tobaksrygningen er nedadgående (særligt hos veluddannede), mens fysiskinaktivitet og fedme er opadgående (særligt hos kort uddannede), etc., etc.For kvalitetsudvikling af forebyggelsen vil det være nyttigt med en kvantitativepidemiologisk vurdering af determinanternes fremadrettede potentiale, men dethar ligget uden for rammerne af denne rapport at gennemføre en sådan analyse.De engelske erfaringer rejser jo det vigtige principielle spørgsmål, hvorvidt detvil være mere effektivt at påvirke determinanter, som ligger længere bagude iårsagskæderne, som fx arbejdsløshed og børnefattigdom, i forhold til at påvirkedeterminanter længere fremme i årsagskæden som fx tobaksrygning og forhøjetblodtryk. Men der er ikke epidemiologisk evidens for at det ene skulle værebedre end det andet. Årsagskæder kan brydes, hvor som helst. Prioriteringen vil
136
Ulighed i sundhed – Årsager og Indsatser
være styret af effektiviteten i de aktuelle indsatser. Det forhindrer ikke, at indsat-ser mod flere af de determinanter, som ligger længere fremme i årsagskæden,effektivt kan afbøde noget af effekten af de bagvedliggende årsager (se afsnit4.9).Hvis situationen var den, at indsatser mod ulighed i sundhed skulle prioriteresinden for et og samme budget i en sektor, ville det være afgørende at kunne pri-oritere nogle få determinanter og indsatser. Men gennemgangen viser, at etmeget stort spektrum af politik- og indsatsområder er relevante og kan aktualise-res, uden at de behøver at ”konkurrere” om ressourcer. Tværtimod er det for-mentligt sådan, at sundhedspolitikken vil have meget stærkere legitimitet ogeffektivitet, hvis alle relevante politikområder bidrog til at reducere den socialeulighed i sundhed.
Ulighed i sundhed – Årsager og Indsatser
137
5.3 Indsatser mod ulighed i sundhed – et livsløbsperspektivI afsnit 1.4 blev det fremhævet at forståelse af årsagerne til social ulighed kræveret livsløbsperspektiv, hvor eksponeringer i de tidlige mere sårbare faser af livetkan få effekt langt senere, og hvor en lang række risikofaktorer igennem livetpåvirker hinandens forekomst og effekt i komplicerede årsagsnetværk. Det para-doksale tværsnitsbillede, som den internationale sammenligning i tabel 1.1 giverer ikke tilfredsstillende set fra et ulighedsperspektiv. Men det er her vigtigt athuske på, at en del af den nuværende ulighed i sundhed er grundlagt af forhold,som fandtes, da den voksne befolkning var børn for 30-60 år siden. Således ertidsperspektivet vigtigt, både i forhold til at forstå den nuværende ulighed isundhed, og i forhold til at prioritere mellem indsatser. Det er derfor relevantkort at summere de indsatser, der er peget på i afsnittene 4.1-4.12 i et livsløbs-perspektiv.��
0-8�år:Allerede under graviditeten grundlægges vigtige funktioner. Denscreening for adfærdsmæssige, fysiske og sociale risikofaktorer, som jorde-mødrene har mulighed for, er af stor betydning for barnets og senere denvoksnes sundhed (# 1.1). At hjælpe med at sikre spædbarnets tætte emotio-nelle kontakt med forældrene, allerede i den tidlige fase i overgangen fra bar-sel til hjemmet og de første 18 måneder, kan gøres ved det aktive opsøgendeog støttende arbejde som sundhedsplejerskerne udfører (# 1.2). At sikre godematerielle og sociale vilkår for barnet handler om at minimere børnefattig-dom og at have tilbud om forældregrupper (# 1.5). De forebyggende børne-undersøgelser bør have særlig fokus på at nå de børn, der er bagud i deressproglige, emotionelle og sociale udvikling (# 1.4). En fokuseret indsats i før-skolen og de første skoleår for at få alle børn til at kunne læse har vist sig athave stor betydning for, hvordan de klarer sig senere i livet, i skolen og påarbejdsmarkedet.9-18�år:I skoleårene er der mulighed for at reducere ulighed i sundhed vedat fokusere på støtte af de udsatte og sårbare børn, og ved at skabe en skolesom er aktivt motiverende, også for de som ikke motiveres så stærkt for sko-legang hjemmefra. Kan man give børnene en følelse af at lykkes med de mål,de sætter sig, og at de oplever sejre i hverdagen, kan man udvikle deres selv-tillid og handlekompetence (# 2.2). Dermed fremmer man, at de er motive-rede for at klare sig helt frem til og med en ungdomsuddannelse. Samtidigforebygger man, at de giver sig ud i en usund adfærd i forhold til tobak,alkohol, stoffer, fysisk inaktivitet mm. Rummelighed i ungdomsuddannelser-ne, også for dem som har svært ved at finde sig til rette, og god adgang tilpraktikpladser er af betydning (# 2.3). Det er i denne aldersgruppe, atafhængighedsskabende kontakt med tobak, alkohol og stoffer etableres, oghvor de normskabende strukturelle virkemidler har særlig stor effekt (# 9.1-#9.2). Det er også i skolen, at indsatser, der stimulerer til fysisk aktivitet, ervigtige (# 9.3). At holde ungdomsarbejdsløsheden meget lav er vigtigt (#5.2).19-44�år:�Detteer en periode i livet, hvor meget skal nås: etablering afarbejdsliv, familie, børn og bolig. I denne aldersgruppe er forekomsten aftræthed og søvnbesvær stigende. Kombinationen mellem krav i arbejdsliv,familieliv og økonomi kan skabe et højt stressniveau i alle socialgrupper. Stig-ningen i de psykiske symptomer er dog mest udtalt hos personer med kortuddannelse. At skabe et arbejdsliv med fleksible fysiske og psykiske arbejds-
��
��
138
Ulighed i sundhed – Årsager og Indsatser
krav, trivsel, udviklingsmuligheder, og at have indflydelse på, og støtte til,hvordan man lever op til kravene er vigtigt (# 5.1). Det er en aldersgruppe,hvor det giver mening at kombinere indsatser for forbedret arbejdsmiljø ogbedre sundhedsadfærd (# 8.4). Det er også i denne aldersgruppe, hvor denøkonomiske stress kan være udtalt, og hvor indsatser mod fattigdom er vig-tige (# 4.2). Mange i denne aldersgruppe rammes af psykiske lidelser, hvorvejen tilbage til arbejde kan være lang og besværlig. At sikre en effektivbehandling af den psykiske lidelse og en koordineret indsats mellem jobcen-tre, arbejdsplads og behandlere er afgørende. For de personer, hvor langvarigpsykiske handikap eller misbrug har haft svære sociale konsekvenser, bliverstøtte til et socialt liv, med nogen grad af beskæftigelse, rimelig økonomi,egen bolig og behandling af både psykiske og somatiske lidelser af stor vægtfor sundheden (# 8.1-4).��
45-74�år:�Idenne aldersgruppe kan de, som har haft et tungt fysisk arbejde,begynde at mærke det. Behovet for et arbejdsmarked med fleksibilitet iarbejdskravene bliver større, for at de med nedsat arbejdsevne kan fortsætte iarbejdsstyrken (# 12.2). Fysisk aktivitet og kostvaner med mindre fedt og saltog mere frugt og grønt bliver ekstra vigtige (# 9.3). En del risikofaktorer ogtegn på tidlig sygdom som forhøjet blodtryk, blodfedtforstyrrelser, overvægtog diabetes og visse kræftformer bliver mere almindelige, og det er såledesvigtigt, at de praktiserende læger har øget opmærksomhed på dette, ikkemindst blandt patienter med kort uddannelse (# 11.3). Tidlige tegn på ald-ring og svigtende funktionsevne bør skabe ekstra fokus på behovet og mulig-heder for fysisk aktivitet (# 10.2).75+�år:�Tegnpå svigtende funktionsevne er så almindelige i denne alders-gruppe, at de forebyggende hjemmebesøg må lægge særlig vægt på at opfangedisse (# 10.3). Det er også i denne aldersgruppe, at behovet for behandling,genoptræning og rehabilitering bliver stort, og hvor adgangen til sundheds-væsenets ydelser bliver ekstra vigtig (# 11.1-7). Sundhedsvæsenets evne til atintegrere indsatser fra sygehus, praktiserende læge og kommune bliver afgø-rende, ikke mindst for de patienter, der har svært ved at argumentere forderes behov, (# 11.8). En stærk opmærksomhed på ulighed er påkrævet i delange kroniske patientforløb med rehabilitering mm.
��
Ulighed i sundhed – Årsager og Indsatser
139
5.4 Mål og strategierEn af de strategiske overvejelser inden for forebyggelse, som også blev nævnt i deengelske erfaringer, er valget af en universel befolkningsrettet strategi versus enindividuel højrisikostrategi og en strategi rettet mod særlig målgrupper, som fxufaglærte arbejdere, beboere i socialt særligt udsatte boligområder etc. Hvordanforholder de foreslåede indsatser sig til princippet om universalitet, og er det deindsatser og politikker, der er brug for, hvis udviklingen skal vendes i retning afmindre social ulighed?Valget af forebyggelsesindsats afhænger både af mål, målgruppe og strategi. Fordet første er der distinktionen mellem de to overordnede mål: at gøre noget vedden sociale ulighed, som handler om gradienten i hele befolkningen, og om deudsatte gruppers dårlige helbred (se kap 2). For det andet er der distinktionenmellem populationsstrategi, målgruppe- og højrisikostrategi i forebyggelsen.Tabel 5.1. Mål og strategi for indsatser mod ulighed i sundhed medeksempler på kombinationerne.GradientPopulationsstrategiI: Strukturel forebyggelse med lov-mæssige, økonomiske, normdan-nende virkemidlerIII: Strukturel forebyggelse i lav-indkomstområderV: Screening, rådgivning og behand-ling i primærsektoren til borgere ialle aldre med særlig risiko
Udsatte grupperII: Universel socialpolitik med lige ad-gang til ydelser, indkomstbeskyttelseIV: Social indsatser inkl. rummeligeboliger og målrettet beskæftigelses-indsats for udsatteVI: Social- og sundhedsfaglige ind-satser for risikobørn, udsatte grupperinkl. psykisk syge
Målgruppe strategi
Individuel højrisiko-strategi
I: Brugen af en række af virkemidlerne i den strukturelle forebyggelse kanbetragtes som en type af universel forebyggelsespolitik, idet den beskytter moden række risici og skaber rammer for en sund levevis for hele befolkningen, uan-set individuel risiko. Det gælder både indsatser for børns tidlige udvikling, sund-hedsadfærd, arbejdsmiljø, socialt boligmiljø og fysisk miljø.II: Den universelle socialpolitik og arbejdsmarkedspolitik har en afgørende ind-flydelse på indkomstfordeling. Den begrænser arbejdsløshed og begrænser stør-relsen af gruppen af socialt udsatte.III: En bred sundhedspolitisk indsats rettet mod mange af determinanterne,men lokaliseret til et eller nogle få udsatte boligområder, flytter næppe gradien-ten i hele befolkningen. Men en fokuseret indsats kan have stor betydninglokalt, og kan aktualisere en bred sundhedspolitisk indsats, i en situation hvoren bredere implementering af indsatser kan være vanskelig.IV: Indsatser til udsatte grupper, som ikke er på individniveau, men mere struk-turelt handler om at sikre bedre bolig og beskæftigelsesforhold.V: Både jordemødre, sundhedsplejersker, daginstitutionspersonale og lærere,men også praktiserende læger og socialrådgivere har en særlig forpligtelse til atidentificere børn og voksne med særlig risiko, og til at tage initiativer til, at risi-kogrupperne får den hjælp, de behøver. Dette kræver at rammerne og ressour-cerne til implementering er til stede. Forpligtelsen til at se dem, som har en sær-
140
Ulighed i sundhed – Årsager og Indsatser
lig risiko er universel, men indsatserne skal kun udføres for dem, som har højrisiko.VI: Socialt udsatte lever et liv med store risici for forværring af sygdom og socia-le problemer. Det er en særlig udfordring at tilse, at de får både den nødvendigesociale, økonomiske, somatiske og psykiske hjælp. Det gælder ikke mindst debørn, som vokser op under social udsathed.
Ulighed i sundhed – Årsager og Indsatser
141
5.5 ImplementeringIkke kun i arbejdet med at reducere ulighed i sundhed, men i det sundhedspoli-tiske arbejde i det hele taget, er det længe siden, at man opnåede en erkendelse,af at politik for at reducere ulighed i sundhed, må engagere og koordineremange sektorers politikområder.398Problemet er, at det har vist sig usædvanligtsvært at føre denne erkendelse ud i praksis.399I denne rapport er det ligesom irapporten fra CSDH tydeligt, at en tværsektoriel flerstrenget indsats er afgøren-de for at bryde udviklingen med voksende ulighed i sundhed.Et nøgleproblem er, hvilke forudsætninger der skal være til stede for at en sådantværsektoriel koordinering kan lykkes – det som i EU fremfører som behovet forHealth in All Policies(Lissabontraktaten, artikel 168)400eller mere præcist somdet gøres i Sund By Netværket:Health Equity in All Policies401Både Finland402og Norge403har de seneste år været foregangslande på området,og flere rapporter har forsøgt at samle erfaringer fra en række lande.399;404Enfremgangsmåde med gode resultater er at identificere politikområder, hvor deindblandede sektorer har samme mål. Denne rapport har talrige eksempler på,at målet om mindre ulighed i sundhed er sammenfaldende med de mål, manhar inden for andre politikområder – børns tidlige sproglige udvikling, flereunge får en ungdomsuddannelse, lavere arbejdsløshed, og et mindre eksklude-rende arbejdsmarked, større arbejdsstyrke etc. At tydeliggøre at disse indsatserbåde er værdifulde i sig selv og i forhold til at reducere ulighed i sundhed, giveren situation, hvor begge målsætninger styrkes.Det kræver dog, at man formulerer fælles mål, både for udvikling og ansvarsfor-deling af determinanterne og for de indsatser, som skal implementeres. Her liderforebyggelsesområdet under, at der uden for det kliniske område mangler ensystematisk kategorisering og ”dosis”-beskrivelse af de relevante indsatser. Atblive enige om fælles mål for de forskellige determinanter kræver først og frem-mest politisk koordinering på tværs af myndigheder og politikområder. At føreen tæt dialog om en fælles tværsektoriel sundhedspolitik vil også blive adskilligtlettere, hvis det er tydeligt hvilke indsatser man taler om og graden af imple-mentering i forhold til forskellige målgrupper. I appendiks A er der for hver afde 12 determinanter oplistet målsætning for determinanten og hvilke indsatserder er foreslået for at nå målsætningen. Derefter er der fremlagt et antal forslagtil indikatorer med hvilke man kan monitorere udvikling og fordeling af deter-minanten og implementering af de foreslåede indsatser.
142
Ulighed i sundhed – Årsager og Indsatser
APPENDIX A For hver af de 12 determinanter er der lavet et skema med mål, indsatser og for-slag til indikatorer for udvikling og fordeling af determinanten og for implemen-tering af indsatser.
Determinant 1: Børns tidlige udviklingBørns tidlige udvikling påvirkes allerede i fostertilstanden, og kortuddannede forældre har størrerisiko for at få børn med lav fødselsvægt. Børns kognitive, sproglige, sociale og emotionelle stimu-lering har stor betydning for barnets videre udvikling og skolegang, og påvirker derfor barnets so-ciale position som voksen. Manglende stimulering i den tidlige udvikling har indflydelse på barnetsfysiske og psykiske helbred senere i livet.
Mål:- At reducere social ulighed i børns tidlige kognitive, sproglige, emotionelle og sociale udvikling- At reducere social ulighed i fødselsudfald
Indsatser:- # 1.1 Svangreomsorgen omfatter indsatser, som når alle kvinder så tidligt i graviditeten, som kanforebygge for tidlig fødsel, lav fødselsvægt, gravides tobaksrygning, skadeligt arbejdsmiljø mm.- # 1.2 Barselsbesøg af sundhedsplejersker er et universelt tilbud til alle familier. Samtidig rettesekstra opmærksomhed på at nå de socialt og psykisk mindre ressourcestærke familier, herunderfamilier med misbrugsproblemer- # 1.3 Aktivt opsøgende indsats for at sikre, at børn med hæmmet social og kognitiv udviklingkommer til de forebyggende børneundersøgelser i almen praksis- # 1.4 Fuldstændig dækning og aktiv rekruttering af børn med særlige behov til daginstitution ogbørnehaveklasse- # 1.5 Børnefattigdom elimineres for at forebygge de langsigtede irreversible effekter, fattigdom-men har for børn
Indikatorer for determinanten:- Fødselsvægt, gestational age og spædbarnsdødelighed efter forældres uddannelse og indkomst- Andel spædbørn der ammes ved 4 måneders alderen- resultat af skolemodenhedsprøve ved 6 års alder og læseevne efter 1. klasse efter forældres ud-dannelse og indkomst- Indikator på børns tidlige udvikling svarende til det canadiske eDI bør overvejes for danske for-hold
Indikatorer for implementering:----Sundhedsplejerskernes ydelser fordelt efter forældres indkomst og uddannelseYdelser ved forebyggende børneundersøgelser efter forældres uddannelse og indkomstAndel børn i daginstitution fordelt efter forældres uddannelse og etnicitetBørn med særlige behovs brug af daginstitutioner og førskoler
Ulighed i sundhed – Årsager og Indsatser
143
Determinant 2: Uafsluttet skolegangUnge, som ikke får mindst en ungdomsuddannelse, har svært ved at finde fodfæste på arbejdsmar-kedet, og dermed høj risiko for langvarige arbejdsløshedsperioder, fattigdom og tidlig tilbagetræk-ning. kort skolegang hænger sammen med en ophobning af risikofaktorer for dårligt helbred ogforhøjet risiko for at dø i en ung alder.
Mål:- At reducere andelen af unge som afslutter skolen uden en ungdomsuddannelse- At reducere effekten af forældres økonomiske, kulturelle og sociale kapital på deres børns chan-cer for at få uddannelse
Indsatser:- # 2.1 Indskolingen arbejder med en aktiv opsøgende pædagogisk indsats, der sikrer, at alle børnfår de grundlæggende kompetencer, herunder læsning- # 2.2 Folkeskolen er aktivt motiverende også for de børn, som ikke bliver så stærkt stimulerethjemmefra, blander velstillede og dårligere stillede børn og giver børnene mulighed for at oplevesejre i dagligdagen og udvikler dermed deres selvtillid og handlekompetence- # 2.3 Der tilbydes en udvidet vejledningsindsats over for de socialt dårligt stillede og bogligtsvage elever, hvor der er fokus på sammenhængen mellem forskellige tilbud og støtteforanstalt-ninger- # 2.4 Ungdomsuddannelser med fokus på praktisk læring målrettes unge, der ikke kan gennemføreet almindeligt bogligt ungdomsuddannelsesforløb- # 2.5 Der fokuseres på udvikling af et socialt, pædagogisk og individ-støttende miljø, særligt påde tekniske erhvervsuddannelser- # 2.6 Der sikres adgang til praktikpladser fra alle erhvervsskoler
Indikatorer for determinanten:- Absolut effekt af forældres uddannelseslængde på børnenes uddannelse- Andel som præsterer på laveste niveauer i nationale test i 9. klasse fordelt på forældres uddan-nelse- Andel unge som afslutter skolen uden en ungdomsuddannelse, inden de er fyldt 18 år- Andel unge i alderen 15-17 som ikke er i arbejde eller uddannelse- Andel unge som søger, men ikke får en praktikplads fordelt på etnicitet
Indikatorer for implementering:- Social segregering på skole(klasse) niveau målt som blanding af elever med varierende socioøko-nomisk baggrund- Antal som søger, men ikke får praktikplads- Tilbud til unge, som ikke kan klare en ungdomsuddannelse- Antal anmeldelser til forebyggende foranstaltninger for udsatte unge fra daginstitutioner, skolerog sundhedspersonale- Andel kortuddannede som deltager i voksenuddannelse- Antal i voksenuddannelse og videreuddannelse- ressourcefordeling mellem skoler og gymnasier
144
Ulighed i sundhed – Årsager og Indsatser
Determinant 3: BoligsegregeringDer er i Danmark en betydelig variation i middellevetiden fra de fattigste til de rigeste kommunerog bydele. Det skyldes især, at arbejds- og boligmarkedet sorterer mennesker geografisk efter Ind-komst, beskæftigelse og helbred. Personer anvist til almennyttige boliger har ofte dårligt helbred ogringe indkomst. Boligområder, der er domineret af mennesker med få ressourcer, risikerer et socialtbelastet miljø, der får indflydelse på specielt børn og unges senere sociale position og helbred.
Mål:- reduktion af social segregering i befolkningssammensætning- reduktion af segregering til områdebaserede institutioner og organisationer for børn (daginstitu-tioner og skoler, idrætsklubber etc.)
Indsatser- # 3.1 Byplanlægningen tager hensyn til, at boliger med forskellige ejerskabsformer blandes, og atandelen af almene boliger fordeles ligeligt på tværs af kommunegrænser for at modvirke segre-gering- # 3.2 Byfornyelsesprojekter kombinerer fysiske, organisatoriske, finansielle og sociale indsatser,som sikrer overensstemmelse mellem boligkvalitet og pris og forbedrer de fysiske omgivelser forat skabe attraktive boligområder- # 3.3. Daginstitutioner, skoler og gymnasier i ghettoområder i de mindre privilegerede områdergøres attraktive for fremme af de lokale børns udvikling for at forebygge segregeringens effekterpå børn og unge
Indikatorer for determinanten:- Andel børn som vokser op i lokalsamfund (sogn eller tilsvarende) med >10% fattige eller >25%uden for arbejdsstyrken- geografisk variation i andel almennyttige boliger
Indikatorer for implementering:- Blanding af ejerskabsformer ved nybyggeri- Integration af fysisk og sociale indsatser i byfornyelse- kompenserende ressourceallokering til daginstitutioner og skoler
Ulighed i sundhed – Årsager og Indsatser
145
Determinant 4: Indkomst og fattigdomForskellen i middellevetid mellem den rigeste og den fattigste fjerdedel af den mandlige befolkninger 10 år, for kvinderne er den 6 år. Den stærke sammenhæng mellem indkomst og middellevetid erudtryk for en ophobning af effekter i en lang årsagskæde, hvor social baggrund og tidlig udviklingvia sundhedsadfærd, arbejdsmiljø og beskæftigelse påvirker både indkomst og helbred, og hvor hel-bred påvirker indkomst
Mål:- reduktion af indkomstulighed- reduktion af fattigdom særlig for børnefamilier
Indsatser:- # 4.1 Sikre at indkomstuligheden ikke øges, eksempelvis gennem regulering af overførselsindkom-ster, skatteskalaer mm.- # 4.2 Universel socialpolitik, hvor så mange som muligt dækkes af universelle sociale ydelser forat begrænse social ulighed og fattigdom- # 4.3 At lægge kontanthjælpsniveauet på et niveau som ikke leder til sådanne afsavn i forhold tilkost og udgifter til medicin mm. som har konsekvenser for helbred- # 4.4 Der årligt beregnes en årlig minimumindkomst som forudsætning for sund levevis- # 4.5 Børnefattigdom elimineres for at forebygge de langsigtede irreversible effekter fattigdom-men har for børn
Indikatorer for determinanten:-----Indkomstulighed målt som gini-koefficientAndel fattige målt med oecD-kriterier opdelt på uddannelsesbaggrundAndel fattige børnAndel som er fattige 3. år i trækAndel på reducerede kontanthjælpsydelser
Indikatorer for implementering:- Antal koordinerede social- og sundhedsydelser til børn i fattige familier- Udvikling af opdateret afsavnsbaseret fattigdomsgrænse for sund levevis
146
Ulighed i sundhed – Årsager og Indsatser
Determinant 5: Langvarig arbejdsløshedDet er veldokumenteret, at der er en stærk sammenhæng mellem arbejdsløshed og dårligt helbred,især psykiske problemer. Den stærke sammenhæng skyldes, at dårligt helbred øger risikoen for atblive arbejdsløs, og at langvarig arbejdsløshed øger risikoen for en række negative helbredskonse-kvenser, især depression. Sammenhængen er stærkere blandt kortuddannede.
Mål:- reduktion af langvarig arbejdsløshed, særlig blandt kortuddannede, og personer med øget psy-kisk sårbarhed
Indsatser:- # 5.1 Arbejdsmarkedsmodel, som kombinerer et fleksibelt arbejdsmarked, med et godt forsørgel-sessystem og en aktiv beskæftigelsesindsats, som bidrager til at holde arbejdsløsheden nede- # 5.2 Muligheder for livslang uddannelse og omskoling, fordi det medvirker til at holde arbejds-løsheden nede blandt personer med kort uddannelse- # 5.3 Ungdomsarbejdsløsheden holdes lav, især fordi de første år efter skolen er afgørende for,hvordan man klarer sig længere frem på arbejdsmarkedet- # 5.4 Beskæftigelsesindsats der benytter økonomiske incitamenter og stiller krav om deltagelsei aktivering. kravet om aktivering skal afbalanceres med den enkeltes ressourcer, så det sikres, atøkonomisk og anden stress ikke forstærker de helbredsmæssige konsekvenser af arbejdsløshed- # 5.5 Beskæftigelsesindsatsen kombineres med en sundhedsfaglig indsats særlig med fokus påpsykiske problemer
Indikatorer for determinanten:- Andel langvarigt arbejdsløse opdelt på uddannelsesniveau, erhverv og alder- Antal arbejdsløse som overgår til kontanthjælp- Andel arbejdsløse som vender tilbage i arbejde
Indikatorer for implementering- Beskæftigelsesindsats kombineret med sundhedsindsats inkl. behandling for psykisk lidelse ogalkoholproblem- Andel arbejdsløse som deltager i omskoling eller voksenuddannelsesprogrammer
Ulighed i sundhed – Årsager og Indsatser
147
Determinant 6: Socialt udsatteSocialt udsatte er ramt af social eksklusion på flere dimensioner samtidig, dvs. både ekskluderedefra arbejdsmarked, har måske mistet kontakt med familie, kan have svært at klare sig på boligmar-kedet, og har måske ikke kvalificeret sig til de universelle sociale. Social udsathed er både årsagtil og konsekvens af sygdom. Socialt udsatte har en meget høj sygelighed især i forhold til psykisksygdom.
Mål:- At reducere sygdomsbyrden blandt socialt udsatte dvs. personer som er marginaliserede fra ar-bejdsmarked, boligmarkedet, familie og universelle sociale ydelser
Indsatser:- # 6.1 Udsatte grupper sikres bedre adgang til boliger og der sikres ”skæve” boliger, så de, der ikkekan finde sig til rette i det almene boligbyggeri, har andre muligheder- # 6.2 efteruddannelse af personalet i misbrugsbehandlingen og misbrugsbehandlingen integreresmed sociale handlingsplaner med fokus på håndtering af brugernes psykiske problemer- # 6.3 Sociale levevilkår blandt kronisk psykisk handikappede monitoreres inden for rammen af enklinisk database. I samarbejdet mellem kommuner og regioner skal der være mere fokus på åbnebehandlingstilbud til mennesker med psykisk sygdom, misbrug og social udsathed- # 6.4 opsøgende indsatser samt ordninger med støtte- og kontaktpersoner udvides, så der er enstørre og mere tilfredsstillende dækning, blandt andet med formalisering af det tværsektoriellesamarbejde
Indikatorer for determinanten:- Dødelighed blandt personer uden for arbejdsstyrken som har været indlagt for psykiatrisk diag-nose inkl. misbrug- Antal hjemløse- Indkomst og beskæftigelse blandt personer som året inden har været indlagt for psykiatrisk diag-nose- Antal som i mere end 3 måneder har boet på væresteder, herberger og andre midlertidige boliger- Antal som udskrives fra psykiatrisk indlæggelse eller fængselsophold uden fast bolig
Indikatorer for implementering:----Antal sengepladser og ventetider i psykiatrienAntal udsættelser fra bolig pga. psykisk afvigende adfærdAntal pladser for behandling med kombinerede psykiatriske, misbrugs- og sociale problemerAntal udsatte med fast støtte- eller kontaktperson
148
Ulighed i sundhed – Årsager og Indsatser
Determinant 7: Fysisk miljøDer er en social ulighed i sygdomme, der skyldes luftforurening. Det hænger sammen med, at kortud-dannede oftere har sygdomme, hvor luftforureninger forværrer symptomerne. I forhold til ulykkerbørneulykker, trafikulykker og faldulykker blandt ældre handler uligheden både om uligheden i eks-poneringen for risici og ulighed i sårbarheden for de kropskader ulykkerne kan fremkalde.
Mål:- At reducere eksponering for partikler og kvælstofoxider- At reducere social ulighed i ulykker ved reduktion kortuddannedes ulykkesincidens
Indsatser:- # 7.1 Partikelforureningen reduceres, fx ved at kræve effektive partikelfiltre til dieselbiler samtkvælstofreducerende katalysatorer. Der skal arbejdes med at finde løsninger på den partikelfor-urening, der stammer fra brændeovne- # 7.2 Der etableres en effektiv kontrol med hastigheds- og alkoholgrænser samt brug af sik-kerhedsseler. Der etableres lokale trafiksikkerhedshandlingsplaner med fokus på socialt udsatteboligområder- # 7.3 Ulighed i hjemmeulykker blandt børn kan forebygges med bedre lovgivning og kontrol omfarlige legeredskaber og en opsøgende virksomhed ved hjemmebesøg af sundhedsplejersker- # 7.4 Der sikres muligheder for fysisk aktivitet for midaldrende og ældre, herunder aktivitets-programmer, træningstilbud som motion på recept. Desuden skal der være mulighed for fysiskaktivitet i nærområder
Indikatorer på determinanten:- eksponering for partikler og kvælstofoxider fordelt på geografiske områder- Indlæggelseshyppighed for børne-, trafik og faldulykker efter socioøkonomisk baggrund
Indikatorer på implementering- Andel dieselbiler med partikelfiltre- Antal kontroller i trafikken for overskridelser af hastighedsgrænser og alkoholniveau- Andel ældre som efter faldulykker tilbydes genoptræningsprogrammer
Ulighed i sundhed – Årsager og Indsatser
149
Determinant 8: ArbejdsmiljøDer er meget store forskelle i sygdomsrisiko og dødelighed mellem erhvervs- og faggrupper, spe-cielt i forhold til depressioner, hjertekarsygdom og lidelser i bevægeapparatet. Den sociale ulighedi arbejdsmiljø, relaterede sygdomme skyldes, at de kortuddannede oftere har et fysisk arbejdsmiljøpræget af forhold, der forårsager arbejdsulykker og muskel-skeletbesvær, og et psykisk arbejdsmiljø,der er karakteriseret af lav indflydelse, ringe udviklingsmuligheder og større usikkerhed i ansættel-sen.
Mål:- reduktion af ergonomiske arbejdsmiljøeksponeringer i form af tunge løft, bøjede arbejdsstillin-ger, ensidige gentagne bevægelser mm- Øget indflydelse over og udviklingsmuligheder i arbejdet- reduktion af arbejdsulykker
Indsatser:- # 8.1 Arbejdspladsens indretning skal skabe tilfredshed og trivsel blandt medarbejderne, og inde-holde specifikke ergonomiske forbedringer- # 8.2. Patienter med muskel- og skeletbesvær sikres vejledning og muligheder for at holde sigfysisk i gang, herunder muligheder for at varetage et lettere arbejde, der kan være bedre end pas-sivitet i hjemmet- # 8.3 Anvendelsen af APV tages i brug også i de små virksomheder, og i erhverv med lave uddan-nelseskrav- # 8.4 Integration af indsatser for bedre arbejdsmiljø og forbedret sundhedsadfærd udvikles. Ind-satsen implementeres især i forhold til de grupper, der har de største arbejdskrav og den mindresunde adfærd
Indikatorer på determinanten:- Andel dagligt eksponerede for tunge løft over 20 kilo, forvredne og bøjede arbejdsstillinger, gen-tagne ensidige bevægelser- Andel eksponerede for lav indflydelse og ringe udviklingsmuligheder i arbejdet- Antal arbejdsulykker
Indikatorer på implementering:- Integration af psykosocialt arbejdsmiljø i ledelsesudvikling- Antal tilsyn på arbejdspladser med højt sygefravær og mange arbejdsmiljøovertrædelser- Integrerede indsatser for bedre arbejdsmiljø og sundhedsfremme
150
Ulighed i sundhed – Årsager og Indsatser
Determinant 9: SundhedsadfærdUsund adfærd med hensyn til tobaksrygning, alkohol, kost og fysisk inaktivitet ophobes ligesomovervægt og forhøjet blodfedtniveau og blodtryk blandt mindre privilegerede grupper. Da disserisikofaktorer samtidig forstærker hinandens effekt på en lang række store folkesygdomme, spillersundhedsadfærd en stor rolle for den voksende ulighed i dødelighed.
Mål:---------Mindsket tobaksforbrug totalt og ulighed i andel dagligrygere blandt kortuddannedeMindsket alkoholforbrug totalt særligt blandt ungeMindsket andel med stillesiddende fritid og lav fysisk aktivitetMindsket andel med lavt forbrug af frugt/grønt og øget andel med lavt forbrug af mættet fedt# 9.1 Følgende indsatser forventes at have effekt på ulighed i tobaksrygning:Tobaksafgiften hævesStrammere lovgivning om rygeforbud overalt indendørs bortset fra i eget hjemhåndhævelse af forbud af salg til personer under 18 år skærpesAktiv opsøgende rådgivning og rekruttering til rygestopkurser rettes særligt til personer med kortuddannelse, lave indkomster, psykiske lidelser og uden tilknytning til arbejdsmarkedet
Indsatser:
- # 9.2 Følgende indsatser forventes at have effekt på ulighed i alkoholskader:- Alkoholafgifterne hæves- Aldersgrænsen for salg af alkohol hæves til 18 år og kontrollen skærpes med aldersgrænsen forbåde salg og servering- Alkoholreklamer i alle medier forbydes- Salgssteder og åbningstider begrænses- Begrænsning af antal udskænkningstilladelser særligt i boligområder og nær uddannelsesinstitu-tioner- regler for alkoholbrug i skoler og andre uddannelsesinstitutioner skærpes- Aktiv opsøgende rådgivning og alkoholbehandlingstilbud til personer med kort uddannelse, laveindkomster, psykiske lidelser og uden tilknytning til arbejdsmarkedet- # 9.3 Følgende indsatser må forventes at have effekt på social ulighed i kost og fysisk aktivitet,for højt blodtryk og kolesterol- Forhøjede afgifter på sukkerholdige fødevarer (særligt sodavand) og på mættet fedt i mejerivarerog kød- Tydelig kostinformation af typen nøglehulsmærkning gøres obligatorisk- reduceret saltindhold i færdiglavet mad- Fysisk aktivitet mindst en time i skoledagen, blandt andet ved en struktur som sikrer, at børn ifrikvarterer kommer ud i skolegårde, som indbyder til fysisk aktivitet- Fysiske indsatser for øget fysisk aktivitet rettes mod udsatte boligområder og indrettes, så ram-merne både gavner børn, midaldrende og ældre- Tiltag for at begrænse børns stillesiddende fritid ved TV og computer- Udarbejdelse af sundhedspolitikker på arbejdspladser og skoler, som sikrer, at de sunde valg bli-ver de lette valg, fx i kantinerne.- Behandling af forhøjet blodtryk og kolesterol er effektiv. I primærsektoren gøres en særligindsats for at sikre ,at folk med kort udannelse og små indkomster fortsætter behandlingen, sålænge den er indiceret
Indikatorer på determinanten:Andel som ryger dagligt og ryger >15 cigaretter per dag (voksne og 15 års alder)Andel udsat for passiv rygningAndel som drikker over 14/21 genstande/uge og jævnligt >5 genstande per gang (voksne og 15 år)Andel som spiser <600 g frugt/grønt dagligt (voksne og ved 15 års alder)Andel som drikker sodavand dagligt (voksne og 15 års alder)Andel med 25<BMI<30 og BMI>30Andel som er fysisk inaktive i fritiden og andel som er mindst moderat fysisk aktive (4 timer peruge)- Alle indikatorer skal følges fordelt på uddannelse-------
Ulighed i sundhed – Årsager og Indsatser
151
Determinant 9: SundhedsadfærdIndikatorer på implementering:-------realprisudvikling på tobak, alkohol, sukker og mættet fedtAntal kontroller for håndhævelse af aldersgrænserAntal udskænkningstilladelser fordelt på sogne/tilsvarendeAntal forebyggende samtaler (ydelser) hos egen lægeAntal rygestoptilbud fordelt på sogneAntal skoler med politikker mod alkohol, kost og fysisk inaktivitetFysiske indsatser for øget fysisk aktivitet fordelt på sogne
152
Ulighed i sundhed – Årsager og Indsatser
Determinant 10: Tidlig nedsat funktionsevneTab af funktionsevne er dels en konsekvens af sygdom, men også en aldersbetinget proces som dogsker tidligere og hurtigere i mindre privilegerede grupper. Der er en sammenhæng mellem nedsatfunktionsevne hos midaldrende og funktionsevne, hjælpebehov og død hos ældre.
Mål:- At reducere ulighed i nedsat funktionsevne blandt ældre over 64 år, ved særligt at fokusere påfunktionsevnen blandt dem med kort uddannelse og små økonomiske ressourcer.
Indsatser:- # 10.1 Tilbud om forebyggende hjemmebesøg til alle ældre, med differentierede indsatser i over-ensstemmelse med differentierede behov og med særlig fokus på at nå økonomisk mindre privi-legerede ældre- # 10.2 Der sikres muligheder for fysisk aktivitet for midaldrende og ældre, herunder aktivitetspro-grammer, træningstilbud som motion på recept. Desuden skal der være mulighed for fysisk aktivi-tet på arbejdspladser og i nærområder- # 10.3 Ved besøg hos egen læge skal der være særlig opmærksomhed på tegn på tidlig nedsæt-telse af funktionsevne med henblik på visitering til individorienterede indsatser- # 10.4 Tandplejetilbud til ældre subventioneres, således at de får mere regelmæssig tandpleje
Indikatorer for determinanten:- Funktionsevne blandt ældre >74 år – kognitiv og fysisk opdelt på indkomst/formue- Fysisk aktivitet blandt ældre >64 år – kognitiv og fysisk opdelt på indkomst/formue
Indikatorer for implementering:- Antal forebyggende hjemmebesøg med fokus på tidlig funktionsnedsættelse fordelt på ind-komst/formue- Tilbud om fysisk aktivitet for ældre i nærområdet fordelt på sogne- Antal ældre som henvises til fysisk aktivitet fra egen læge
Ulighed i sundhed – Årsager og Indsatser
153
Determinant 11: Sundhedsvæsenets rolleDen behandling, rehabilitering og omsorg der ydes i sundhedsvæsenet, har stor betydning for kon-sekvenserne af de sygdomme, befolkningen rammes af. Men til trods for at vi har et princip om ligeog fri adgang til sundhedsvæsenets ydelser, er der en skæv fordeling af ydelserne, som ikke hængersammen med behovet målt på social position. Fx har mennesker med højere indkomster et størreforbrug af praktiserende speciallæger og forebyggende ydelser, mens fx deltagelsen i rehabilite-ringsprogrammer efter hjerteinfarkt er lavere blandt personer med lav indkomst. Det ulige forbrugkan forklares med både økonomiske, geografiske, tidsmæssige, organisatoriske og sociokulturellehindringer.
Mål:- At reducere ulighed i behovsrelateret brug og effekt af sundhedsydelser
Indsatser:- # 11.1 Målrettet monitorering af behov for og brugen af forskellige sundhedsydelser fordelt påsocio-demografiske grupper. et særligt fokus bør lægges på monitorering af de kommunale ydel-ser til forebyggelse og rehabiliterende ydelser- # 11.2 rekruttering af læger til primærsektoren i socioøkonomisk mindre privilegerede områder- # 11.3 De praktiserende lægers arbejde integreres bedre i det lokale kommunale sundhedsarbejde- # 11.4 opsøgende indsatser som sikre at mindre ressourcestærke grupper, nås af de effektiveforebyggende programmer for gravide, børn, og ældre samt opsporing af tidlige stadier af kræft,diabetes, hjertekarsygdom og depression- # 11.5 Set ud fra et ulighedsperspektiv bør brugerbetaling undgås i forhold til de ydelser, som eraf særlig betydning for psykiske lidelser og sygdomme i bevægeapparat- # 11.6 en mere geografisk lige fordeling af speciallæger ved en bedre styring af etableringsretten- # 11.7 Priotering af psykiatri inkl. psykiatrisk rehabilitering og etableres et stærkere samarbejdemellem psykiatri, primærsektor og kommunale ydelser, hvilket spiller en stor rolle for de socialtudsatte, og for dem som på grund af psykiske lidelser har nedsat arbejdsevne- # 11.8 Særligt forkus på indsatser til mindre privilegerede grupper, som ofte tabes i de lange pa-tientforløb med genoptræning og rehabilitering. Det gælder ikke mindst de psykisk syge
Indikatorer for determinanten:- Monitorering af ulighed i brug af sundhedsydelser fordelt på somatisk og psykiatrisk sygdom, inkl.patientforløb og rehabilitering- Afstand til skadestue og speciallæge fordelt på uddannelse og indkomst- Udgifter til brugerafgifter i sundhedsvæsenet fordelt på indkomst- Adgang til privat sundhedsforsikring fordelt på indkomst- Ulighed i andel som angiver, at de har haft behov af, men ikke søgt hjælp
Indikatorer for implementering- At der udvikles et system for monitorering af ulighed i brug af sundhedsydelser inkl. patientfor-løb og rehabilitering- geografisk fordeling af lægetæthed inkl. speciallægetæthed med hensyn til socioøkonomiskeindikatorer- Dækningsgrad af forebyggende tilbud- ressourcefordeling mellem somatik og psykiatri og mellem primær og sekundærsektor
154
Ulighed i sundhed – Årsager og Indsatser
Determinant 12: Det ekskluderende arbejdsmarkedI Danmark er ca. 25 % af befolkningen i den arbejdsføre alder på forskellige typer af overførselsind-komst og en stigende andel er på helbredsrelaterede ydelser. Uanset typer af overførselsindkomster der en betydelig oversygelighed, særligt i psykiske lidelser. Stigende arbejdskrav og tegn til uba-lance mellem krav og helbred i befolkningen er særligt tydeligt blandt kortuddannede.
Mål:- At reducere social ulighed i risikoen for at forlade arbejdet på grund af nedsat arbejdsevne gen-nem reduktion af de helbredsproblemer, som leder til nedsat arbejdsevne og skabe mere fleksi-ble arbejdskrav
Indsatser:- # 12.1 Fysiske krav tilpasses det enkelte individ og har særlig stor betydning for individer, som harnedsat funktionsevne, nedsat psykisk helbreds særlig depression. Arbejdspladsens psykiske miljøer vigtigt for at fastholde personer med muskel-skelet besvær.- # 12.2 Adgangen til forskellige typer af job med fleksible arbejdskrav (fleksjob mm) udvikles, ikkemindst for den store gruppe med nedsat psykisk velbefindende.- # 12.3 Individuelle indsatser inden for rammen af den aktive arbejdsmarkedspolitik fokuserer påmulighed for videreuddannelse, også blandt dem som ikke har helt optimalt helbred.- # 12.4 Flerstrengede indsatser fra virksomheder med jobtilpasning, socialfaglige indsatser frajobcentrene og sundhedsfaglige indsatser fra egen læge og specialister. Der etableres en bedrekoordination mellem behandlere, arbejdspladsen og evt. jobcenteret.- # 12.5 Der sker en styrkelse af koordinerede og sammensatte interventioner, der har til formål atforbedre forebyggelse og behandlingen af angst og depression, med henblik på arbejdsfasthol-delsen.- # 12.6 Mulighederne for at dyrke fysisk aktivitet gøres let tilgængelige, specielt i forhold til at be-grænse smerter i bevægeapparatet, og også i forhold til at forbedre depressionssymptomer.- # 12.7 Særlig opmærksomhed på, at den gruppe som ikke opfylder de medicinske kriterier påførtidspension, men som samtidig er for psykisk og fysisk trætte til at klare arbejdslivets krav, harandre muligheder
Indikatorer for determinanten:- Incidens af langvarigt sygefravær og førtidspension fordelt på uddannelse og diagnoser- Andel af sygemeldte over 8 uger som er i arbejde efter 2 år fordelt på uddannelse og erhverv
Indikatorer for implementering- Flerstrengede indsatser hvor beskæftigelsesindsatsen kombineres med en sundhedsfaglig indsatsikke mindst på det psykiske område.- Antal fleksjob og andre arbejdspladser med fleksible arbejdskrav for personer med nedsat psykiskeller fysisk arbejdsevne
Ulighed i sundhed – Årsager og Indsatser
155
APPENDIX Bordliste
absolut ulighedafsavnsmetodenaldersstandardiseret
ulighed er ulighed målt som forskellen (differens) mellemgrupperen metode til definition af fattigdom som en række afsavnaldersstandardisering er en metode der anvendes i analyserfor at tage højde for eventuelle forskelle i de undersøgtegruppers alderssammensætningassociation refererer til en statistisk sammenhæng, der entenkan være kausal eller ikke-kausalen forebyggelsesstrategi målrettet hele befolkningen og ikkebare udvalgte individer eller grupperen metode til definition af fattigdom i forhold rådighedsbe-løb sat op mod et standardbudget for en given husholdsstør-relse et givet århenviser til det fænomen, at der er forskellig sandsynlighedfor at opnå en given social position afhængig af ens foræl-dres uddannelse eller klassetilhørsforholdeksisterende sygdom i tilgift til en hoveddiagnoseet mål for relativ ulighed (forholdet mellem grupper) dertager hensyn til alle grupperne og deres størrelsecoping drejer sig om hvordan individet håndterer et problem.commission on the social determinants of health, Who2005-2008DALY = disability adjusted life years. et mål, der beregnes somen sum af antal år tabt i for tidlig død og langvarig begræn-sede sygdom. Dødeligheden beregnes som restlevetiden forhvert dødsfald og sygeligheden beregnes som antal nyesygdomstilfælde af hver diagnose multipliceret medvarigheden og en funktionsvægt som varierer mellem 1 (død)og 0 (fuldt frisk). http://www.who.int/healthinfo/global_burden_disease/en/et mål på socialpolitikkens dækningsgrad i forhold til ældre,arbejdsløse og sygeen faktor der har en årsagssammenhæng med en andenfaktor og som ligger forud i kausalitetskæden for denne.der er tale om en differentiel effekt når samme indsats harforskellig effekt på forskellige grupperder er tale om differentiel eksponering, når forskelligegrupper er udsat for en given faktor i varierende gradder er tale om differentiel implementering, når sammeindsats implementeres forskelligt i forskellige grupperder er tale om differentiel sårbarhed, når effekten af giveneksponering varierer mellem grupperder er tale om differentielle konsekvenser, når sammesygdom eller skade har forskellige konsekvenser i form afoverlevelse og funktionsevne i forskellige grupperangiver, at der er tale om en sammenhæng mellem en givendosis af eksponering og en given sygdomsrisikoviden frembragt ved eksperimentelle studier
Associationbefolkningsstrategibudgetmetoden
chanceulighed
Ko-morbiditetconcentration indexcoping CSDHDALY
decommodification scoredeterminantdifferentiel effektdifferentiel eksponeringdifferentiel implementeringdifferentiel sårbarheddifferentielle konsekvenser
dosis-respons forholdeksperimentel evidens
156
Ulighed i sundhed – Årsager og Indsatser
eksperimentelt studie
eksperimentel undersøgelse, hvor en gruppe aktivt påføres eneksponering eller behandling, mens en anden gruppe ikkepåføres nogen eksponering eller behandlingvidenskabelig disciplin der omfatter studiet af forekomst ogårsager helbredsfænomener i befolkningsgrupperviden frembragt ved epidemiologiske studiertilbud om helbredsundersøgelser hos egen læge for børn ialderen 0-5 år, om børnevaccinationer, om skoleundersøgel-ser ved læge og sundhedsplejerske, samt ved besøg ihjemmet af sundhedsplejerske i barnets første leveårundersøgelse af en bestemt gruppe individer, der følges fra etbestemt starttidspunkt og frem i tidenforventet restlevetid ved en given alder beregnes ud fra deaktuelle aldersspecifikke mortalitetsrater, som om de villevære uændrede de næste 100 år.Middellevetiden erdenforventede restlevetid for 0-årigeen bestemt persongruppe, som følges fra fødslen (inden foren bestemt tidsperiode) og frem i tidenudtryk benyttet om praktiserende læge, som angiver at denneer befolkningens første kontaktled i sundhedsvæsenetmål for uligheden mellem individer i indkomst. Værdien 0angiver komplet lighed, mens værdien 1 angiver maksimalulighed – at en person har alle indkomsteren social gradient i sundhed refererer til at associationenmellem individers sociale position og deres sygdomsrisiko gårpå tværs af hele befolkningenoverførselsindkomst som afhænger af helbredstilstand fxførtidspension, fleksjob, sygedagpenge, revalidering, skånejobangiver at personer med samme behov behandles ligeforebyggelsesstrategi målrettet individer i særlig høj risiko forden pågældende sygdomincidens er et mål for hyppigheden af nyindtruffen sygdom ien bestemt population i et bestemt tidsrummarkør. her anvendt som indikator for helbred, indikator fordeterminant eller indikator for implementering af indsatserforebyggelsesindsats der målrettes ændringer i individer, tilforskel fra befolkningsorienteret indsats og strukturel indsatstiden mellem en given eksponering og dets relateredehelbredsudfaldangiver at effekten af en eksponering er afhængig af en andeneksponering. også kendt som effektmodifikationundersøgelse af virkningen af en bestemt interventionkombination af høje krav, lav indflydelse og lav støttegod kompliance angiver, at man følger lægens eller andrefagpersoners råd og behandlingden samlede effekt af individkarakteristika i en befolkningeffekten af karakteristika ved området, som et individbefinder sig ii Sundheds- og Sygelighedsundersøgelserne defineret somsygdom af mindst 6 måneders varighed som hæmmerpersonen i sine hverdagsudfoldelserangiver at fokus for undersøgelsen eller interventionenbredes til hele livsforløbet og ikke kun en enkelt periode
epidemiologi epidemiologisk evidensforebyggende børneun-dersøgelser
forløbsundersøgelseforventet restlevetid
fødselskohortegate-keeperGini-koefficienten
gradient / social gradient
helbredsrelaterede overfør-selsindkomster horisontal lighedhøjrisikostrategiincidensindikatorindividorienteret indsatsinduktionstidinteraktioninterventionsstudieisostrainkompliancekompositionel effektkontekstuel effektlangvarig begrænsende sygdomlivsløbsperspektiv
Ulighed i sundhed – Årsager og Indsatser
157
lokalsamfundsinterventionlongitudinelt studie
forebyggelsesindsats der målrettes lokalsamfundet somhelhed og ikke blot enkelte individerundersøgelse af en bestemt gruppe individer, der følges fra etbestemt starttidspunkt og frem i tiden (svarer til forløbsun-dersøgelse)kampagne målrettet hele befolkningenet statistisk tal, der angiver tærsklen mellem den halvdel afbefolkningen der tjener mindst, og den halvdel af befolknin-gen der tjener mesthenviser til at sammenhængen mellem en given prædiktor oget udfald går gennem (medieres af) en tredje faktormiddellevetiden er den forventede restlevetid for 0-årige,givet at dødeligheden ikke ændrer sig over den 0-årigeslivsforløbforholdet mellem dødeligheden i to forskellige grupperen forebyggelsesindsats der er rettet mod flere forskelligerisikofaktorer samtidigundersøgelse af en bestemt gruppe individer, der følges fra etbestemt starttidspunkt og frem i tiden (svarer til forløbsun-dersøgelse og longitudinelt studie)her anvendt i forbindelse med en ophobning af risikofaktorer,hvilket betyder at flere forskellige risikofaktorer er at findehos samme individangiver at screening eller helbredsundersøgelse udføres, nårindividet alligevel er hos lægen i anden forbindelseden del af en gruppes dødelighed der ligger over et gennem-snitsniveau eller en sammenlignelig gruppeskoleundersøgelser af børns boglige kompetencer udført afoecDs ’Programme for International Student Assessment’den ætiologiske fraktion i befolkningen er den del afsygdomstilfældene i befolkningen der kan tilskrives en giveneksponeringforebyggelse, der har til formål at hindre sygdom, psykoso-ciale problemer eller ulykker i at opståden del af sundhedsvæsenet som ligger uden for hospita-lerne, og som borgerne i første række har kontakt med, dvs.praktiserende læger, tandlæger, sundhedsplejersker mfl.mål for styrken i efterspørgslens reaktion på prisændringer,defineret som den procentvise ændring i den efterspurgtemængde af en given vare ved en prisstigning på 1 %en faktor, som kan bidrage til at forudsige et udfald. ordetbruges især, når man ikke er sikker på, om der er tale om enkausal sammenhængbestand / andel med en given egenskab – fx sygdom – på etgivent tidspunktundersøgelser hvor der er trukket lod om hvem der skal indgåi hvilken studiegruppe, således at gruppeanvisning skertilfældigtden gruppe der anvendes som sammenligningsgrundlagforholdet (kvoten) mellem dødeligheden i to forskelligegrupperforholdet mellem risici i to forskellige grupperulighed målt som forholdet mellem gruppermål der angiver forholdet mellem grupper
massekampagnemedianindkomst
mediere /mediationmiddellevetid
mortalitetsratiomultifaktoriel interventionopfølgningsstudie
ophobning
opportunistisk overdødelighedPISA undersøgelsernepopulation attributable fractionprimær forebyggelseprimærsektor
priselasticitet
prædiktor
prævalensrandomiserede studier
referencegrupperelativ dødelighedrelativ risikorelativ ulighedrelative mål
158
Ulighed i sundhed – Årsager og Indsatser
risikofaktorsegregation/segregeringsekundær forebyggelseselektionslope index of inequality
faktor, der øger sandsynligheden for sygdomme, psykosocialeproblemer eller ulykkergeografisk adskillelseforebyggelse, der har til formål at opspore og begrænsesygdom tidligst muligtangiver, at bestemte karakteristika systematisk set er meresandsynlige at finde i en gruppe frem for en anden gruppeet mål for absolut ulighed (differensen mellem de som harden længste og den korteste uddannelse fx) og som tagerhensyn til alle grupperne og deres størrelsehenviser til den hierarkiske sociale lagdeling i samfundeti denne rapport henviser socialt udsatte til personer, der erramt af social eksklusion på flere dimensioner samtidig, dvs.både er ekskluderede fra arbejdsmarked, måske har mistetkontakt med familie, kan have svært ved at klare sig påboligmarkedet, og måske ikke har kvalificeret sig til deuniverselle sociale ydelsersamarbejde mellem skole, socialforvaltning og politi i forholdtil ungestandardbudgettet er udarbejdet af Forbrugerstyrelsen (2001)og videreudviklet af center for Alternativ Samfundsanalyse iforbindelse med definering af et minimumsleveforbrugsammenhæng der støttes af statistisk testhenviser til at sammenhængen støttes af statistisk testforebyggende indsatser som gør brug af økonomiske,lovgivningsmæssige, fysisk og sociale virkemidlerbefolkningsundersøgelser udført af Statens Institut forFolkesundhed. Spørgeskemaundersøgelserne i den bredebefolkning er udført i 1987, 1994, 2000 og 2005 og 2010. SUSYUDSAT blev udført på forskellige væresteder for socialtudsatte i 2007sundhedsadfærd forstås som den adfærd, der har indvirkningpå eller betydning for den enkelte persons sundhed oghelbredstudier, hvor variationen i et givent udfald undersøges blandtsøskende med varierende risikofaktorer. Ved at anvendesøskende frem for tilfældige individer udnyttes den informa-tion der ligger i, hvad søskende har til fælles, fx gener,opvækstvilkår, etc.DnA-streng der sidder på hver ende af et kromosomstudier, hvor variationen i et givent udfald undersøges blandttvillinger som mere eller mindre fælles arvemasse, ogopvækstvilkår, men senere har været udsat for varierendeeksponeringerundersøgelsesdesign der indebærer samtidig indhentning afinformation om eksponering og udfaldhenviser her til et lighedsbærende princip i det danskevelfærdssamfund, der tillader alle i landet samme ret tiloffentlige ydelserforebyggelsesindsats der er målrettet hele befolkningenhenviser her til princippet i sundhedsvæsenet om behandlingefter behov, og at de med størst behov skal prioriteresden del af sygdomstilfældene, der kan tilskrives en giveneksponering
social stratificeringsocialt udsat
SSP arbejdestandardbudget
statistisk sammenhængstatistisk signifikantstrukturel forebyggelse/indsats Sundheds- og Sygeligheds-undersøgelserne (SUSY)
sundhedsadfærd
søskendestudie
telomertvillingstudier
tværsnitsdesignuniversalitet
universel forebyggelsevertikal lighedætiologisk fraktion
Ulighed i sundhed – Årsager og Indsatser
159
Referencelistereference List1. Mogensen GV. Det danske velfærdssamfunds historie. Tiden efter 1970.Gyldendal; 2010.2. Tudor Hart J. The Political Economy of Health Care. 2nd ed. Bristol: ThePolicy press; 2010.3. Christensen, Vagn. Boligforhold og børnesygelighed, en undersøgelse afhospitalsindlæggelsen under forskellige boligforhold [Housing conditions andchildren morbidity]. Copenhagen: Munksgård; 1956.4. Lykketoft M. Kravet om lighed. En redegørelse for ulighederne i vort sam-fund – og forslag til en politisk strategi, der kan skabe større lighed. Fremad;1973.5. Lavindkomstkommissionen. 1981.6. Hansen EJ. Fordelingen af levekårene. SFI; 1978.7. Johansson S. Låginkomstutredningen. Stockholm: Allmäna Förlaget.; 1970.8. Norges Offentlige Utredninger. Levekårsundersøkelsen. 1976:28. Oslo:Universitetsforlaget; 1976.9. Holt P. Lavindkomstkommissionen. Arbejdsnotat 3: Fordelingen af arbejds-vilkår og sundhedsforhold for lønmodtagere. København:Lavindkomstkommissionens sekretariat; 1979.10. Black D, Morris JN, Smith C, Townsend P, Blume S, Forsdick AJ et al. TheBlack Report. Inequalities and Health. Department of Health and SocialSecurity, UK.; 1980.11. Rose G, Marmot M. Social class and coronary heart disease.British HeartJournal1981; 45:13-19.12. Diderichsen F. Klass och ohälsa. Stockholm: Tidens Forlag; 1991.13. Andersen O. Dødelighed og erhverv 1970-80. Danmarks Statistik; 1985.14. Vagero D, Lundberg O. Health inequalities in Britain and Sweden.Lancet1989; 2(8653):35-36.15. Dahlgren G, Diderichsen F: Sweden Country Paper. i Köhler L, Martin J(eds):Inequality in Health and Health Care.Nordic School of Public Health.Report 1985:5.16. Ingerslev O, Madsen M, Andersen O. Sociale forskelle i dødeligheden iDanmark.Middellevetidsudvalgets redegørelser1994; 3.
160
Ulighed i sundhed – Årsager og Indsatser
17. Forebyggelseskommissionen. Vi kan leve længere og sundere.Forebyggelseskommissionens anbefalinger til en styrket forebyggende indsats.Forebyggelseskommissionen; 2009.18. Evans T, Whitehead M, Diderichsen F, Bhuiya A, Wirth M. Challenginginequities in health: from ethics to action. New York: Oxford University Press;2001.19. Sachs J. Macroeconomics and Health: Investing in Health for EconomicDevelopment. World Health Organization; 2001.20. Mackenbach JP. Economic implications of socio-economic inequalities inhealth in the European Union. EU Health and Consumer ProtectionDirectorate; 2007.21. Acheson D, Barker D, Chambers J, Graham H, Marmot M, Margaret.Independent Inquiry into Inequalities in Health Report. UK: The StationaryOffice; 1998.22. Commission on Social Determinants of Health. Closing the gap in a gene-ration. Health equity through action on the social determinants of health. Finalreport of the Commission on Social Determinants of Health. Geneva: WorldHealth Organization; 2008.23. Marmot M, Atkinson T, Bell J, Black C, Broadfoot P, Cumberlege J et al.Fair Society, Healthy Lives. The Marmot Review. Strategic Review of HealthInequalities in England post-2010. 2010.24. Regeringen. Regeringens folkesundhedsprogram 1999-2008. Et handlings-orienteret program for sundere rammer i hverdagen. 1999.25. Regeringen. Sund hele livet – de nationale mål og strategier for folkesundhe-den 2002-10. 2002.26. Regeringen. Sundhedspakke 09. 2009.27. Shkolnikov VM, Andreev EM, Jdanov DA, Jasilionis D, Kravdal O, VageroD et al. Increasing absolute mortality disparities by education in Finland,Norway and Sweden, 1971-2000.J Epidemiol Community Health2011.28. Mackenbach JP, Bos V, Andersen O, Cardano M, Costa G, Harding S et al.Widening socioeconomic inequalities in mortality in six Western Europeancountries.Int J Epidemiol2003; 32(5):830-837.29. Mackenbach JP, Stirbu I, Roskam AJ, Schaap MM, Menvielle G, LeinsaluM et al. Socioeconomic inequalities in health in 22 European countries.N EnglJ Med2008; 358(23):2468-2481.30. Bambra C. Cash Versus Services: ‘Worlds of Welfare’ and theDecommodification of Cash Benefits and Health Care Services.Journal of SocialPolicy2005; 34(2):195-213.
Ulighed i sundhed – Årsager og Indsatser
161
31. Hurrelmann K, Rathmann K, Richter M. Health Inequalities and welfarestate regimes. A research note.Journal of Public Health2011; 19:3-13.32. Wilkinson RG, Pickett K. The Spirit Level: Why More Equal SocietiesAlmost Always Do Better. London: Penguin; 2009.33. Lynch J, Smith GD, Harper S, Hillemeier M, Ross N, Kaplan GA et al. Isincome inequality a determinant of population health? Part 1. A systematicreview.Milbank Q2004; 82(1):5-99.34. Karlsson M, Nilsson T, Lyttkens CH, Leeson G. Income inequality andhealth: importance of a cross-country perspective.Soc Sci Med2010; 70(6):875-885.35. Backlund E, Rowe G, Lynch J, Wolfson MC, Kaplan GA, Sorlie PD.Income inequality and mortality: a multilevel prospective study of 521 248individuals in 50 US states.Int J Epidemiol2007; 36(3):590-596.36. Wilkinson RG, Pickett KE. Income inequality and socioeconomic gradientsin mortality.Am J Public Health2008; 98(4):699-704.37. Eikemo TA, Bambra C, Joyce K, Dahl E. Welfare state regimes and income-related health inequalities: a comparison of 23 European countries.Eur J PublicHealth2008; 18(6):593-599.38. Eikemo TA, Huisman M, Bambra C, Kunst AE. Health inequalities accor-ding to educational level in different welfare regimes: a comparison of 23European countries.Sociol Health Illn2008; 30(4):565-582.39. Lundberg O. Politics, public health and pessimism: should we take studieson welfare states and public health further? A commentary on Tapia Granados.Soc Sci Med2010; 71(5):851-852.40. Anand S. The concern for equity in health.J Epidemiol Community Health2002; 56(7):485-487.41. Sen A. Development as Freedom. Oxford: Oxford University Press; 1999.42. Xu K, Evans DB, Kawabata K, Zeramdini R, Klavus J, Murray CJ.Household catastrophic health expenditure: a multicountry analysis.Lancet2003; 362(9378):111-117.43. Kangas O, Palme J. Making social policy work for economic development:the Nordic experience.International Journal of Social Welfare2009;18(Supplement 1):S62-S72.44. Hede A. Er sundhed et personligt valg? -et debatoplæg om forebyggelse iDanmark. Mandag Morgen; 2006.45. Kangas O. One hundred years of money, welfare and death: mortality, eco-nomic growth and the development of the welfare state in 17 OECD countries1900-2000.International Journal of Social Welfare2010; 19(Supplement 1):S42-S59.
162
Ulighed i sundhed – Årsager og Indsatser
46. Vallgarda S. Social inequality in health: dichotomy or gradient? A compara-tive study of problematizations in national public health programmes.HealthPolicy2008; 85(1):71-82.47. Korpi W, Palme J. The paradox of redistribution and strategies of equality:welfare state institutions, inequality, and poverty in the western countries.American Sociological Review1998; 63(5):661-687.48. Sen A. Inequality reexamined. Boston: Harvard University Press; 1992.49. Diderichsen F, Evans T, Whitehead M. The Social Basis of Disparities inHealth. In: Evans T, Whitehead M, Diderichsen F, Bhuiya A, Wirth M, editors.Challenging Inequities in Health. From Ethics to Action. 1 ed. Oxford: OUP;2001. 12-23.50. Harper S, King NB, Meersman SC, Reichman ME, Breen N, Lynch J.Implicit value judgments in the measurement of health inequalities.Milbank Q2010; 88(1):4-29.51. Diderichsen F. Ulighed i sundhed – et skæringspunkt mellem etik, epidemi-ologi og politik. In: Vallgarda S, Koch L, editors. Forskel og lighed i sundhd ogsygdom. Munksgaard; 2006. 29-42.52. Johansen A, Holstein BE, Nybo Andersen AM, et.al. Social ulighed i sund-hed blandt børn og unge. Statens Institut for Folkesundhed; 2007.53. Mortensen LH, Diderichsen F, Arntzen A, Gissler M, Cnattingius S, SchnorO et al. Social inequality in fetal growth: a comparative study of Denmark,Finland, Norway and Sweden in the period 1981-2000.J Epidemiol CommunityHealth2008; 62(4):325-331.54. Petersen CB, Mortensen LH, Morgen CS, Madsen M, Schnor O, ArntzenA et al. Socio-economic inequality in preterm birth: a comparative study of theNordic countries from 1981 to 2000.Paediatr Perinat Epidemiol2009;23(1):66-75.55. Bronnum-Hansen H, Baadsgaard M. Increase in social inequality in healthexpectancy in Denmark.Scand J Public Health2008; 36(1):44-51.56. Nordentoft M, Wandall-Holm NE. [10-year follow-up study of mortalityamong users of hostels for homeless people in Copenhagen].Ugeskr Laeger2004; 166(18):1679-1681.57. Indvandrere i Danmark 2010. Danmarks Statistik; 2010.58. Villadsen SF, Mortensen LH, Andersen AM. Ethnic disparity in stillbirthand infant mortality in Denmark 1981-2003.J Epidemiol Community Health2009; 63(2):106-112.59. Villadsen SF, Sievers E, Andersen AM, Arntzen A, Audard-Mariller M,Martens G et al. Cross-country variation in stillbirth and neonatal mortality inoffspring of Turkish migrants in northern Europe.Eur J Public Health2010;20(5):530-535.
Ulighed i sundhed – Årsager og Indsatser
163
60. Hempler NF. Cardiovascular disease by country of birth. PhD-thesis.Copenhagen University; 2010.61. Kjoller M, Rasmussen NK. Danish Health and Morbidity Survey 2005 ...& and trends since 1987 – with English summary and legends. [Sundhed ogsygelighed i Danmark 2006 og udviklingen siden 1987]. 2006.62. Bronnum-Hansen H, Davidsen M. Social differences in the burden of long-standing illness in Denmark.Soz Praventivmed2006; 51(4):221-231.63. Hackman DA, Farah MJ. Socioeconomic status and the developing brain.Trends Cogn Sci2009; 13(2):65-73.64. Pillas D, Suhrcke M. Assessing the potential or actual impact on health andhealth inequalities of policies aiming to improve Early Child Development inEngland. 2009.65. Maggi S, Irwin LG, Siddiqi A, Poureslami I, Hertzman E, Hertzman C.Knowledge Network for Early Child Development. Analytic and StrategicReview Paper: International Perspectives on Early Child Development. WorldHealth Organization’s Commission on the Social Determinants of Health;2005.66. Mathiasen R, Hansen BM, Nybo Anderson AM, Greisen G. Socio-economic achievements of individuals born very preterm at the age of 27 to 29years: a nationwide cohort study.Dev Med Child Neurol2009; 51(11):901-908.67. Morgen CS, Bjork C, Andersen PK, Mortensen LH, Nybo Andersen AM.Socioeconomic position and the risk of preterm birth-a study within the DanishNational Birth Cohort.Int J Epidemiol2008; 37(5):1109-1120.68. Mortensen LH, Diderichsen F, Smith GD, Andersen AM. The social gradi-ent in birthweight at term: quantification of the mediating role of maternalsmoking and body mass index.Hum Reprod2009; 24(10):2629-2635.69. Cohen S, Janicki-Deverts D, Chen E, Matthews KA. Childhood socioeco-nomic status and adult health.Ann N Y Acad Sci2010; 1186:37-55.70. Galobardes B, Lynch JW, Davey SG. Childhood socioeconomic circumstan-ces and cause-specific mortality in adulthood: systematic review and interpretati-on.Epidemiol Rev2004; 26:7-21.71. Kuh D, Bassey J, Hardy R, Aihie SA, Wadsworth M, Cooper C. Birthweight, childhood size, and muscle strength in adult life: evidence from a birthcohort study.Am J Epidemiol2002; 156(7):627-633.72. Johansen A, Jespersen LN, Davidsen M, Michelsen SI, Morgen CS, Helweg-Larsen K et al. Danske børns sundhed og sygelighed. Statens Institut forFolkesundhed; 2009.73. Laursen B, Nielsen JW. Influence of sociodemographic factors on the risk ofunintentional childhood home injuries.Eur J Public Health2008; 18(4):366-370.
164
Ulighed i sundhed – Årsager og Indsatser
74. Kjoller M, Juel K, Kamper-Jørgensen F. Folkesundhedsrapporten Danmark2007 [Public Health Report, Denmark]. Copenhagen: National Institute ofPublic Heaalth Science; 2007.75. Laursen B, Terp Nielsen L, Christensen PH, Møller H, Frimodt-Møller B.Børneulykker i Danmark. En registerbaseret analyse. Statens Institut forFolkesundhed; 2006.76. Ottosen MH, Andersen D, Palmhøj Nielsen L, Lausten M, Stage S. Børnog Unge i Danmark. Velfærd og Trivsel. Det Nationale Forskningscenter forVelfærd; 2010.77. Braveman P, Barclay C. Health disparities beginning in childhood: a life-course perspective.Pediatrics2009; 124 Suppl 3:S163-S175.78. Graham H, Power C. Childhood disadvantage and health inequalities: a framework for policy based on lifecourse research.Child Care HealthDev2004; 30(6):671-678.79. Lawlor DA, Ebrahim S, Davey SG. Association between self-reported child-hood socioeconomic position and adult lung function: findings from the BritishWomen’s Heart and Health Study.Thorax2004; 59(3):199-203.80. Lawlor DA, Sterne JA, Tynelius P, Davey SG, Rasmussen F. Association ofchildhood socioeconomic position with cause-specific mortality in a prospectiverecord linkage study of 1,839,384 individuals.Am J Epidemiol2006;164(9):907-915.81. Power C, Atherton K, Strachan DP, Shepherd P, Fuller E, Davis A et al.Life-course influences on health in British adults: effects of socio-economic posi-tion in childhood and adulthood.Int J Epidemiol2007; 36(3):532-539.82. Smith GD, Hart C, Blane D, Hole D. Adverse socioeconomic conditions inchildhood and cause specific adult mortality: prospective observational study.BMJ1998; 316(7145):1631-1635.83. Andersen AM, Osler M. Birth dimensions, parental mortality, and mortalityin early adult age: a cohort study of Danish men born in 1953.Int J Epidemiol2004; 33(1):92-99.84. Kristensen P, Gravseth HM, Bjerkedal T. Influence of early life factors onsocial inequalities in psychiatric outcomes among young adult Norwegian men.Eur J Public Health2010; 20(5):517-523.85. Osler M, Nordentoft M, Andersen AM. Childhood social environment andrisk of drug and alcohol abuse in a cohort of Danish men born in 1953.Am JEpidemiol2006; 163(7):654-661.86. Osler M, Lund R, Kriegbaum M, Andersen AM. The influence of birthweight and body mass in early adulthood on early coronary heart disease riskamong Danish men born in 1953.Eur J Epidemiol2009; 24(1):57-61.
Ulighed i sundhed – Årsager og Indsatser
165
87. Osler M, Madsen M, Nybo Andersen AM, Avlund K, McGue M, Jeune Bet al. Do childhood and adult socioeconomic circumstances influence healthand physical function in middle-age?Soc Sci Med2009; 68(8):1425-1431.88. Maggi S, Irwin LJ, Siddiqi A, Hertzman C. The social determinants of earlychild development: an overview.J Paediatr Child Health2010; 46(11):627-635.89. Christoffersen MN, Soothill K. The long-term consequences of parentalalchocol abuse: a cohort study of children in Denmark.Journal of SubstanceAbuse Treatment2003; 25:107-116.90. Rojas Y, Stenberg SA. Early life circumstances and male suicide--a 30-yearfollow-up of a Stockholm cohort born in 1953.Soc Sci Med2010; 70(3):420-427.91. Klein H, Elifson KW, Sterk CE. Childhood neglect and adulthood involve-ment in HIV-related risk behaviors.Child Abuse Negl2007; 31(1):39-53.92. Yanos PT, Czaja SJ, Widom CS. A prospective examination of service use byabused and neglected children followed up into adulthood.Psychiatr Serv2010;61(8):796-802.93. Knudsen EI, Heckman JJ, Cameron JL, Shonkoff JP. Economic, neurobio-logical, and behavioral perspectives on building America’s future workforce.ProcNatl Acad Sci U S A2006; 103(27):10155-10162.94. Meier Jæger M, Munk MD, Ploug N. Ulighed og livsløb. Analyser af betyd-ningen af social baggrund. Socialforskningsinstituttet; 2003.95. Ploug N. Social Arv. Sammenfatning 2005. Socialforskningsinstituttet;2005.96. Christensen E. 7 års børneliv. Velfærd, sundhed og trivsel hos børn født i1995. Socialforskningsinstituttet; 2004.97. Mattsson C, Hestbæk A-D, Andersen AR. 11-årige børns hverdagsliv ogtrivsel. Resultater fra SFIs forløbsundersøgelser af årgang 1995. Det NationaleForskningscenter for Velfærd; 2008.98. Feinstein L, Duckworth K. Development in the early years: its importancefor school performance and adult outcomes. Centre for Research on the WiderBenefits of Learning; 2006.99. Vielwerth SE, Jensen RB, Larsen T, Greisen G. The impact of maternalsmoking on fetal and infant growth.Early Hum Dev2007; 83(8):491-495.100. Allen LH. Anemia and iron deficiency: effects on pregnancy outcome.AmJ Clin Nutr2000; 71(5 Suppl):1280S-1284S.101. Domingues MR, Matijasevich A, Barros AJ. Physical activity and pretermbirth: a literature review.Sports Med2009; 39(11):961-975.
166
Ulighed i sundhed – Årsager og Indsatser
102. Boggess KA. Pathophysiology of preterm birth: emerging concepts ofmaternal infection.Clin Perinatol2005; 32(3):561-569.03. Stables D, Rankin D. Physiology in Childbearing. Elsevier; 2010.104. Jefferis BJ, Power C, Hertzman C. Birth weight, childhood socioeconomicenvironment, and cognitive development in the 1958 British birth cohort study.BMJ2002; 325(7359):305.105. Power C, Jefferis BJ, Manor O, Hertzman C. The influence of birth weightand socioeconomic position on cognitive development: Does the early homeand learning environment modify their effects?J Pediatr2006; 148(1):54-61.106. Christensen E. Det 3-årige barn. Rapport nr.3 fra forløbsundersøgelsen afbørn født i 1995. Socialforskningsinstituttet; 2000.107. Werner EE, Smith RS. Journeys from childhood to midlife: risk, resilience,and recovery. 2001.108. Egelund T, Hestbæk A, Andersen D. Små børn anbragt uden for hjemmet.En forløbsundersøgelse af børn født i 1995. 04:17 ed. SFI; 2011.109. Evans GW, Kim P. Childhood poverty and health: cumulative risk exposu-re and stress dysregulation.Psychol Sci2007; 18(11):953-957.110. Deding M, Gerstoft F. Børnefattigdom i Danmark 2002-2006. Red Barnetog Det Nationale Forsningscenter for Velfærd; 2009.111. OECD. Doing Better for Children. OECD; 2009.112. UNICEF. The child care transition. Report Card 8 ed. UNICEF InnocentiResearch Centre; 2008.113. Young ME, Richardson LM. Early Child Development. FromMeasurement to Action. A Priority for Growth and Equity. Washington, D.C.:The World Bank; 2007.114. Heckman JJ. Skill formation and the economics of investing in disadvanta-ged children.Science2006; 312(5782):1900-1902.115. Mackenbach JP, Meerding WJ, Kunst AE. Economic costs of health ine-qualities in the European Union.J Epidemiol Community Health2010.116. Hansen H, Rasmussen N, Hansen FK. Investeringer i tidlige sociale ind-satser – samfundsøkonomiske beregninger af indsatser i forhold til udsatte børnog unge. CASA; 2010.117. Conti G, Heckman JJ. Understanding the early origins of the education-health gradient: a framework that can also be applied to analyze gene-environ-ment interactions.Perspect Psychol Sci2010; 5(5):585-605.118. Mackenbach JP. Has the English strategy to reduce health inequalities fai-led?Soc Sci Med2010; 71(7):1249-1253.
Ulighed i sundhed – Årsager og Indsatser
167
119. Villar J, Bergsjo P. Scientific basis for the content of routine antenatal care.I. Philosophy, recent studies, and power to eliminate or alleviate adverse mater-nal outcomes.Acta Obstet Gynecol Scand1997; 76(1):1-14.120. Langhoff-Roos J, Kesmodel U, Jacobsson B, Rasmussen S, Vogel I.Spontaneous preterm delivery in primiparous women at low risk in Denmark:population based study.BMJ2006; 332(7547):937-939.121. Juhl M, Morgen CS, Nybo Andersen A-M. Kortlægning af de forebyggen-de sundhedsordninger for børn og unge 2005. Statens Institut forFolkesundhed; 2005.122. Michelsen SI, Kastanje M, Meulengracht Flachs E, Søndergaard G,Biering-Sørensen S, Madsen M et al. Evaluering af de forebyggende børneun-dersøgelser i almen praksis 2007. Statens Institut for Folkesundhed; 2007.123. Sondergaard G, Biering-Sorensen S, Michelsen SI, Schnor O, AndersenAM. Non-participation in preventive child health examinations at the generalpractitioner in Denmark: a register-based study.Scand J Prim Health Care2008;26(1):5-11.124. Campbell FA, Ramey CT, Pungello EP, Sparling J, Miller-Johnsen S. EarlyChildhood Education: Young Adult Outcomes from the Abecedarian Project.Appl Dev Sci2002; 6:42-57.125. Anderson LM, Shinn C, Fullilove MT, Scrimshaw SC, Fielding JE,Normand J et al. The effectiveness of early childhood development programs. Asystematic review.Am J Prev Med2003; 24(3 Suppl):32-46.126. Melhuish E, Belsky J, Leyland AH, Barnes J. Effects of fully-establishedSure Start Local Programmes on 3-year-old children and their families living inEngland: a quasi-experimental observational study.Lancet2008;372(9650):1641-1647.127. Karoly LA, Kilburn MR, Cannon JS. Early Childhood Interventions.Proven Results, Future Promise. RAND. Labour and Population; 2005.128. D’Onise K, McDermott RA, Lynch JW. Does attendance at preschoolaffect adult health? A systematic review.Public Health2010; 124(9):500-511.129. Gustafsson J-E, Westling AM, Åkerman AB, Eriksson C, Eriksson L,Fischbein S et al. School, Learning and Mental Health. A systematic review.Kungl.Vetenskapsakademien; 2010.130. Undervisningsministeriet. Tal, der taler 2009. 2009.131. Rambøll. Analyse af 15-17-årige uden igangværende uddannelse.Beskægtigelsesregion Hovedstaden & Sjælland; 2011.132. Bingley P, Christensen K, Jensen VM. Parental schooling and childdevelopment: learning from twin parents. Det Nationale Forskningscenter forVelfærd; 2009.
168
Ulighed i sundhed – Årsager og Indsatser
133. Olsen Lars. Den nye ulighed. Gyldendal; 2007.134. Jensen UH, Pilegaard Jensen T. Unge uden uddannelse. Hvem er de, oghvad kan der gøres for at få dem igang? Socialforskningsinstituttet; 2005.135. Andersen D. Anbragte børns undervisning. Sammenfatning af tre delrap-porter. Det National Forskningscenter for Velfærd; 2008.136. Nielsen AM, Fink-Jensen K, Ringsmose C. Skolen og den sociale arv.05:07. Socialforskningsinstituttet; 2005.137. Humlum MK, Pilegaard Jensen T. Frafald på de erhvervsfaglige uddannel-ser. Hvad karakteriserer de frafaldstruede unge? Anvendt Kommunalforskning;2010.138. Schultz Jørgensen P, Ertmann B, Egelund N, Hermann D. Risikobørn.Hvem er de – hvad gør vi? Det Tværministerielle Børneudvalg.Socialministeriet; 1993.139. Danmarks Statistik. Udsatte børn og unge 2007. Med temaafsnit om kri-minalitet blandt 10-14-årige. Danmarks Statistik; 2010.140. Hald Andersen S, Ebsen F, Ejrnæs M, Ejrnæs M, Fallesen P, Frederiksen S.Når man anbringer et barn. Baggrund, stabilitet i anbringelsen og det videre liv.Syddansk Universitetsforlag; 2010.141. Husted L, Mehlbye J. Døgnanbragte børn får sjældent en uddannelse.2009.142. Christoffersen MN, Poulsen HD, Nielsen A. Attempted suicide amongyoung people: risk factors in a prospective register based study of Danishchildren born in 1966.Acta Psychiatr Scand2003; 108(5):350-358.143. Pless M, Katznelson N. Unges veje mod ungdomsuddannelserne. Tredjerapport om unges uddannelsesvalg og overgang fra grundskole til ungdomsud-dannelse og arbejde. Center for Ungdomsforskning; 2007.144. Katznelson N, Murning S, Pless M. Vejen mod de 95 %. En erfaringsop-samling fra projektet Ungdomsuddannelse til alle. Center forUngdomsforskning; 2010.145. Esping-Andersen G. Untying the Gordian Knot of Social Inheritance.Research in Social Stratification and Mobility2004; 21:115-139.146. Rangvid BS. Do Schools Matter? The influence of School Inputs onStudent Performance and Outcomes. Department of Economics. Aarhus Schoolof Business; 2003.147. UNICEF. A league table of educational disadvantage in rich nations.Innocenti Report Card2002; 4.
Ulighed i sundhed – Årsager og Indsatser
169
148. Pilegaard Jensen T, Husted L, Kamstrup AK, Haselmann S, MøllerDaugaard S. Unges frafald på erhvervsskolerne. Hvad gør de “gode skoler”.Anvendt kommunalforskning; 2009.149. Statens Institut for Folkesundhed. Ugens Tal for Folkesundhed, Uge 32010. 2010.150. Kramer MR, Hogue CR. Is segregation bad for your health?Epidemiol Rev2009; 31:178-194.151. Friedrichs J, Galster G, Musterd S. Neighbourhood effects on social oppor-tunities: The European and American research and policy context.HousingStudies2003; 18(6):797-806.152. Andersson R, Musterd S. What scale matters? Exploring the relationshipsbetween individuals’ social position, neighbourhood context and the scale ofneighbourhood.Human Geography2010; 92(1):23-43.153. Galster G, Andersson R, Musterd S. Who Is Affected by NeighbourhoodIncome Mix? Gender, Age, Family, Employment and Income Differences .Urban Studies2010; 47(14):2915-2944.154. Andersson R, Bråmå Å, Holmqvist E. Counteracting Segregation: SwedishPolicies and Experiences.Housing Studies2010; 25(2):237-256.155. Gelster GC. The mechanisms og Neighborhood Effects – Theory, Evidenceand Policy Implications. Paper at ESRC-seminar 2010. Paper at ESRC-seminar2010; 2010.156. Diez Roux AV, Mair C. Neighborhoods and health.Ann N Y Acad Sci2010; 1186:125-145.157. Cubbin C, Sundquist K, Ahlen H, Johansson SE, Winkleby MA,Sundquist J. Neighborhood deprivation and cardiovascular disease risk factors:protective and harmful effects.Scand J Public Health2006; 34(3):228-237.158. Stjarne MK, Fritzell J, De Leon AP, Hallqvist J. Neighborhood socioecono-mic context, individual income and myocardial infarction.Epidemiology2006;17(1):14-23.159. Murray ET, Diez Roux AV, Carnethon M, Lutsey PL, Ni H, O’Meara ES.Trajectories of neighborhood poverty and associations with subclinical atherosc-lerosis and associated risk factors: the multi-ethnic study of atherosclerosis.Am JEpidemiol2010; 171(10):1099-1108.160. Sundquist K, Theobald H, Yang M, Li X, Johansson SE, Sundquist J.Neighborhood violent crime and unemployment increase the risk of coronaryheart disease: a multilevel study in an urban setting.Soc Sci Med2006;62(8):2061-2071.161. Dragsbo P. Hvem opfandt parcelhuskvarteret? Forstaden har en historie.Museum Sønderjylland & Dansk Center for Byhistorie; 2008.
170
Ulighed i sundhed – Årsager og Indsatser
162. Skifter Andersen H. Urban Sores. On the interaction between segregation,urban decay and deprived neighbourhoods. Ashgate; 2003.163. Hummelgaard H, Husted L. Social og etnisk bestemt bosætning. Årsagerog konsekvenser. Anvendt Kommunalforskning; 2001.164. Skifter Andersen H, Kielgast L. De syv første kvarterløft. Sammenfattendeevaluering af udviklingen 1997-2002. Statens Byggeforskningsinstitut; 2003.165. Bolt G. Combating residential segregation of ethnic minorities inEuropean cities.J Hous and the Built Environ2009; 24:397-405.166. Skifter Andersen H. Bo sammen eller spredt? Etniske minoriteters boligøn-sker og motiver for bosætning. 17 ed. Statens Byggeforskningsinstitut; 2006.167. Holmqvist E, Bergsten Z. Swedish social mix policy: a general policy wit-hout an explicit ethnic focus.J Hous and the Built Environ2009; 24:477-490.168. Skifter Andersen H. Byudvalgets indsats 1993-98. Sammenfattende evalue-ring. Statens Byggeforskningsinstitut; 1999.169. Andersen HS. Can deprived housing areas be revitalised? Efforts againstsegregation and neighbourhood decay in Denmark and Europe.Urban Studies2002; 39(4):767-790.170. Briggs X. The Geography of opportunity. Washington: BrookingsInstitution Press.; 2005.171. van Gent WPC, Musterd S, Ostendorf W. Disentangling neighbourhoodproblems: area-based interventions in Western European cities.Urban Research& Practice2009; 2(1):53-67.172. Andersen HS. Can deprived housing areas be revitalised? Efforts againstsegregation and neighbourhood decay in Denmark and Europe.Urban Studies2002; 39(4):767-790.173. Mitchell DE, Batie M, Mitchell RE. The contributions of school desegre-gation to housing integration: case studies in two large urban areas.UrbanEducation2010; 45(2):166-193.174. Galobardes B, Shaw M, Lawlor DA, Lynch JW, Davey SG. Indicators ofsocioeconomic position (part 1).J Epidemiol Community Health2006; 60(1):7-12.175. Lahelma E, Martikainen P, Laaksonen M, Aittomaki A. Pathways betweensocioeconomic determinants of health.J Epidemiol Community Health2004;58(4):327-332.176. Ecob R, Smith GD. Income and health: what is the nature of the relations-hip?Soc Sci Med1999; 48(5):693-705.
Ulighed i sundhed – Årsager og Indsatser
171
177. Fritzell J, Nermo M, Lundberg O. The impact of income: assessing therelationship between income and health in Sweden.Scand J Public Health2004;32(1):6-16.178. Geyer S, Hemstrom O, Peter R, Vagero D. Education, income, and occu-pational class cannot be used interchangeably in social epidemiology. Empiricalevidence against a common practice.J Epidemiol Community Health2006;60(9):804-810.179. Torssander J, Erikson R. Stratification and mortality – a comparison ofeducation, class, status, and income.European Sociological Review2009; 26:465-474.180. Daly MC, Duncan GJ, McDonough P, Williams DR. Optimal indicatorsof socioeconomic status for health research.Am J Public Health2002;92(7):1151-1157.181. Erikson R, Torssander J. Marital partner and mortality: the effects of thesocial positions of both spouses. Swedish Institute for Social Research; 2009.182. Mackenbach JP, Martikainen P, Looman CW, Dalstra JA, Kunst AE,Lahelma E. The shape of the relationship between income and self-assessedhealth: an international study.Int J Epidemiol2005; 34(2):286-293.183. Aberg YM, Lundberg O, Burstrom B. On the importance of internalizedconsumption norms for ill health.Scand J Public Health2006; 34(1):76-82.184. Morris JN, Donkin AJ, Wonderling D, Wilkinson P, Dowler EA. A mini-mum income for healthy living.J Epidemiol Community Health2000;54(12):885-889.185. Rådet for Socialt Udsatte m.fl. En Dansk Fattigdomsgrænse. 2010.186. Hansen FK, Hussain MA. Konsekvensen af de laveste sociale ydelser – for-sørgelsesgrundlag og afsavn. CASA; 2009.187. Johansen A, Højland M, Hansen H. Flygtninge på langvarig starthjælp.Center for Alternativ Samfundsanalyse; 2011.188. Luxenbourg Incoms Study, working paper 458. 2007.189. Hansen FK. Fattigdom i EU -landene. CASA; 2010.190. Hansen FK, Hansen H, Hussain MA. Personer og familier med de lavesteydelser som forsørgelsesgrundlag – en registerundersøgelse. CASA; 2009.191. Dahl E. Arbeid, helse og social ulikhet. Oslo: Helsedirektoratet.; 2010.192. Bambra C, Eikemo TA. Welfare state regimes, unemployment and health:a comparative study of the relationship between unemployment and self-reported health in 23 European countries.J Epidemiol Community Health2009;63(2):92-98.
172
Ulighed i sundhed – Årsager og Indsatser
193. Martikainen PT, Valkonen T. Excess mortality of unemployed men andwomen during a period of rapidly increasing unemployment.Lancet1996;348(9032):909-912.194. Bartley M, Owen C. Relation between socioeconomic status, employment,and health during economic change, 1973-93.BMJ1996; 313(7055):445-449.195. Korpi T. Accumulating Disadvantage. Longitudinal Analyses ofUnemployment and Physical Health in Representative Samples of the SwedishPopulation.European Sociological Review2001; 17(3):255-273.196. Bartley M, Ferrie JE, Montgomery SM. Health and labour market disad-vantage: unemployment, non-employment, and job insecurity. In: Marmot M,Wilkinson RG, editors. Social Determinants of Health. 2 ed. OUP; 2006.78-96.197. Lundin A, Lundberg I, Hallsten L, Ottosson J, Hemmingsson T.Unemployment and mortality--a longitudinal prospective study on selection andcausation in 49321 Swedish middle-aged men.J Epidemiol Community Health2010; 64(1):22-28.198. Mäki N, Martikainen PT. A register-based study on excess suicide mortali-ty among unemployed men and women during different levels of unemploy-ment in Finland.J Epidemiol Community Health2010.199. Hammarstrom A. Health consequences of youth unemployment--reviewfrom a gender perspective.Soc Sci Med1994; 38(5):699-709.200. Jin RL, Shah CP, Svoboda TJ. The impact of unemployment on health: areview of the evidence.CMAJ1995; 153(5):529-540.201. Paul KL, Moser K. Unemployment impairs mental health: meta-analyses.Journal of Vocational Behavior2009; 74:264-82.202. Rugulies R, Thielen K, Nygaard E, Diderichsen F. Job insecurity and theuse of antidepressant medication among Danish employees with and without ahistory of prolonged unemployment: a 3.5-year follow-up study.J EpidemiolCommunity Health2010; 64(1):75-81.203. Kriegbaum M, Christensen U, Osler M, Lund R. Excessive drinking andhistory of unemployment and cohabitation in Danish men born in 1953.Eur JPublic Health2010.204. Kriegbaum M, Larsen AM, Christensen U, Lund R, Osler M. Reducedprobability of smoking cessation in men with increasing number of job lossesand partnership breakdowns.J Epidemiol Community Health2010.205. Nylen L, Voss M, Floderus B. Mortality among women and men relativeto unemployment, part time work, overtime work, and extra work: a studybased on data from the Swedish twin registry.Occup Environ Med2001;58(1):52-57.
Ulighed i sundhed – Årsager og Indsatser
173
206. Voss M, Nylen L, Floderus B, Diderichsen F, Terry PD. Unemploymentand early cause-specific mortality: a study based on the Swedish twin registry.Am J Public Health2004; 94(12):2155-2161.207 Lindegaard H. Does Unemployment Really Kill? Social Science ResearchNetwork & Anvendt Kommunalforskning; 2010.208 Agerbo E. Effect of psychiatric illness and labour market status on suicide: ahealthy worker effect?J Epidemiol Community Health2005; 59(7):598-602.209. Iversen L, Andersen O, Andersen PK, Christoffersen K, Keiding N.Unemployment and mortality in Denmark, 1970-80.Br Med J (Clin Res Ed)1987; 295(6603):879-884.210. Eliason M, Storrie D. Job loss is bad for your health – Swedish evidence oncause-specific hospitalization following involuntary job loss.Soc Sci Med2009;68(8):1396-1406.211. Weber A, Lehnert G. Unemployment and cardiovascular diseases: a causalrelationship?Int Arch Occup Environ Health1997; 70(3):153-160.212. Arber S. Social class, non-employment, and chronic illness: continuing theinequalities in health debate.Br Med J (Clin Res Ed)1987; 294(6579):1069-1073.213. Christensen U, Schmidt L, Kriegbaum M, Hougaard CO, Holstein BE.Coping with unemployment: does educational attainment make any difference?Scand J Public Health2006; 34(4):363-370.214. Madsen PK. The Danish model of ‘flexicurity’: experiences and lessons.Eur Rev Labour Research2004; 10:187-207.215. Larsen JE. Forståelser af begrebet social udsathed. Udsat for forståelse.Antologi om socialt udsatte. København: Rådet for Socialt Udsatte; 2009.216. Benjaminsen L. Hjemløshed i Danmark 2009. National Kortlægning. DetNationale Forskningscenter for Velfærd; 2009.217. Sociale ydelser set i et fattigdomsperspektiv. Rådets småskriftsserie. Rådetfor Socialt Udsatte; 2003.218. Pedersen PV, Christensen A.I., Hesse U, Curtis T. SUSY UDSAT –Sundhedsprofil for socialt udsatte i Danmark 2007. Rådet for Socialt Udsatte &Statens Institut for Folkesundhed; 2007.219. Pedersen PV. Dårligt liv – dårligt helbred. Socialt udsattes oplevelser af egetliv og sundhed. Rådet for Socialt Udsatte & Statens Institut for Folkesundhed;2009.220. Larsen JE. Lige muligheder og socialt udsatte. In: Holtug N, Lippert-Rasmussen K, editors. Lige muligheder for alle. Social arv, kultur og retfærdig-hed. Nyt fra Samfundsvidenskaberne; 2009. 151-172.
174
Ulighed i sundhed – Årsager og Indsatser
221. Årsrapport 2010. Rådet for Socialt Udsatte; 2010.222. Järvinen M. Institutionalised resignation – on the development of theDanish treatment system.Nordic Studies on Alcohol and Drugs2002; 19:5-17.223. Videnscenter for socialpsykiatri. Evaluering af Støtte- og kontaktpersonord-ning (SKP) i mindre kommuner og på området sindslidende med etnisk minori-tetsbaggrund. Videnscenter for socialpsykiatri & Socialt udviklingscenter; 2004.224. Brünés N. Projekt Socialsygeplejerske – fra indlagt stofmisbruger til indlagtpatient. Projekt Udenfor; 2007.225. Raaschou-Nielsen O, Bak H, Sorensen M, Jensen SS, Ketzel M, HvidbergM et al. Air pollution from traffic and risk for lung cancer in three Danishcohorts.Cancer Epidemiol Biomarkers Prev2010; 19(5):1284-1291.226. Sigsgaard T, Loft S. Luftforurening. In: Bonde JP, editor. Miljø og arbejds-medicin. FaDLs Forlag.; 2010.227. Deguen S, Zmirou-Navier D. Social inequalities resulting from health risksrelated to ambient air quality – A European review.Eur J Public Health2010;20(1):27-35.228. O’Neill MS, Jerrett M, Kawachi I, Levy JI, Cohen AJ, Gouveia N et al.Health, wealth, and air pollution: advancing theory and methods.EnvironHealth Perspect2003; 111(16):1861-1870.229. Dano AM. Road injuries and long-run effects on income and employment.Health Econ2005; 14(9):955-970.230. Vestergaard P, Rejnmark L, Mosekilde L. Socioeconomic aspects of fractu-res within universal public healthcare: a nationwide case-control study fromDenmark.Scand J Public Health2006; 34(4):371-377.231. Laflamme L, Diderichsen F. Social differences in traffic injury risks inchildhood and youth-a literature review and a research agenda.Inj Prev2000;6:293-298.232. Laflamme L, Hasselberg M, Burrows S. 20 Years of Research on Socio-economic Inequality and Children’s-Unintentional Injuries Understanding theCause-Specific Evidence at Hand. Review Article.International Journal ofPediatrics2010.233. Thomas F. Compilation of 34 traffic safety measures. VTI Rapport 577.Linköping, 2007.234. Marks R. Hip fracture epidemiological trends, outcomes, and risk factors,1970-2009.Int J Gen Med2010; 3:1-17.235. Andersen Otto, Laursen Lisbeth, Petersen Jørn Korsbø.Dødelighed ogerhverv 1996-2005 med et tilbageblik til 1970. Danmarks Statistik;2009.
Ulighed i sundhed – Årsager og Indsatser
175
236. Hannerz H, Tuchsen F, Holbaek PB, Dyreborg J, Rugulies R, Albertsen K.Work-relatedness of mood disorders in Denmark.Scand J Work Environ Health2009; 35(4):294-300.237. Tuchsen F, Mikkelsen KL, Hannerz H, Poulsen OM, Bach E. Work env-ironment and somatic hospital admissions in Denmark 1994-1999.Sci TotalEnviron2004; 328(1-3):287-294.238. Kivimaki M, Virtanen M, Elovainio M, Kouvonen A, Vaananen A, VahteraJ. Work stress in the etiology of coronary heart disease--a meta-analysis.Scand JWork Environ Health2006; 32(6):431-442.239. Eller NH, Netterstrom B, Gyntelberg F, Kristensen TS, Nielsen F, SteptoeA et al. Work-related psychosocial factors and the development of ischemicheart disease: a systematic review.Cardiol Rev2009; 17(2):83-97.240. Siegrist J, Rodel A. Work stress and health risk behavior.Scand J WorkEnviron Health2006; 32(6):473-481.241. Allesoe K, Hundrup YA, Thomsen JF, Osler M. Psychosocial work env-ironment and risk of ischaemic heart disease in women: the Danish NurseCohort Study.Occup Environ Med2010; 67(5):318-322.242. Bonde JP, Munch-Hansen T, Agerbo E, Suadicani P, Wieclaw J,Westergaard-Nielsen N. Job strain and ischemic heart disease: a prospectivestudy using a new approach for exposure assessment.J Occup Environ Med2009; 51(6):732-738.243. Borg V, Andersen Nexø M, Kolte IV, Friis Andersen M. Hvidbog om men-talt helbred, sygefravær og tilbagevenden til arbejde. Det Nationale Forsknings-center for Arbejdsmiljø; 2010.244. Kolstad HA, Hansen AM, Kaergaard A, Thomsen JF, Kaerlev L, MikkelsenS et al. Job strain and the risk of depression: is reporting biased?Am J Epidemiol2011; 173(1):94-102.245. Mortensen OS, Hviid Andersen J, Ektor-Andersen J, Eriksen HR,Fallentin N, Frost P et al. Hvidborg om sygefravær og tilbagevenden til arbejdeved muskel- og skeletbesvær. Årsager og handlemuligheder. Det NationaleForskningscenter for Arbejdsmiljø; 2008.246. Punnett L, Wegman DH. Work-related musculoskeletal disorders: the epi-demiologic evidence and the debate.J Electromyogr Kinesiol2004; 14(1):13-23.247. Macdonald W, Evans O. Research on the Prevention of Work-RelatedMusculoskeletal Disorders. Stage 1 – Literature Review. Australian Safety andCompensation Council. Australian Government; 2006.248. Kristensen TS, Borg V, Hannerz H. Socioeconomic status and psychosocialwork environment: results from a Danish national study.Scand J Public Health2002; 30(suppl 59):41-48.
176
Ulighed i sundhed – Årsager og Indsatser
249. Petersen et al. Notat om psykosociale arbejdsmiljøpåvirkninger og sygefra-vær Notat om fysiske arbejdsmiljøpåvirkninger og sygefravær. NFA. NFA; 2010.250. Arbejdstilsynet. Fremtidens arbejdsmiljø 2020. Fagligt grundlag for priori-tering af arbejdsmiljøindsatsen. Arbejdstilsynet; 2010.251. Hasle P, Nielsen KT, Langaa Jensen P, Pedersen S. Øje på arbejdsmiljøet.En analyse af virkemidler i arbejdsmiljøreguleringen. Landsorganisationen iDanmark; 2003.252. Limborg HJ, Mathiesen TG. Virkemidler i arbejdsmiljøarbejdet. Team-arbejdsliv. NFA; 2010.253. Hasle P, Thoft E, Olsen KG. Ledelse med social kapital.L&R Business;2010.254. LO’s arbejdsmiljøstrategi 2009. Landsorganisationen i Danmark; 2009.255. WHO. Equity, Social Determinants and Public Health Programmes.WHO; Geneva; 2010.256. Corrao G, Bagnardi V, Zambon A, La VC. A meta-analysis of alcohol con-sumption and the risk of 15 diseases.Prev Med2004; 38(5):613-619.257. Rehm J, Baliunas D, Borges GL, Graham K, Irving H, Kehoe T et al. Therelation between different dimensions of alcohol consumption and burden ofdisease: an overview.Addiction2010; 105(5):817-843.258. Makela P, Paljarvi T. Do consequences of a given pattern of drinking varyby socioeconomic status? A mortality and hospitalisation follow-up for alcohol-related causes of the Finnish Drinking Habits Surveys.J Epidemiol CommunityHealth2008; 62(8):728-733.259. Makela P. Alcohol-related mortality as a function of socio-economic status.Addiction1999; 94(6):867-886.260. Hemmingsson T, Lundberg I. Development of alcoholism: interaction bet-ween heavy adolescent drinking and later low sense of control over work.AlcoholAlcohol2001; 36(3):207-212.261. Landsbergis PA, Schnall PL, Pickering TG, Warren K, Schwartz JE. Lowersocioeconomic status among men in relation to the association between jobstrain and blood pressure.Scand J Work Environ Health2003; 29(3):206-215.262. Pampel FC, Rogers RG. Socioeconomic status, smoking, and health: a testof competing theories of cumulative advantage.J Health Soc Behav2004;45(3):306-321.263. Schnohr C, Hojbjerre L, Riegels M, Ledet L, Larsen T, Schultz-Larsen K etal. Does educational level influence the effects of smoking, alcohol, physicalactivity, and obesity on mortality? A prospective population study.Scand JPublic Health2004; 32(4):250-256.
Ulighed i sundhed – Årsager og Indsatser
177
264. Sundhedsstyrelsen. Type 2-diabetes. Medicinsk teknologivurdering af scree-ning, diagnostik og behandling.5(1)ed. Sundhedsstyrelsen; 2003.265. Shiroma EJ, Lee IM. Physical activity and cardiovascular health: lessonslearned from epidemiological studies across age, gender, and race/ethnicity.Circulation2010; 122(7):743-752.266. Friedenreich CM, Neilson HK, Lynch BM. State of the epidemiologicalevidence on physical activity and cancer prevention.Eur J Cancer2010;46(14):2593-2604.267. Speck RM, Courneya KS, Masse LC, Duval S, Schmitz KH. An update ofcontrolled physical activity trials in cancer survivors: a systematic review andmeta-analysis.J Cancer Surviv2010; 4(2):87-100.268. Strohle A. Physical activity, exercise, depression and anxiety disorders.JNeural Transm2009; 116(6):777-784.269. Holtermann A, Mortensen OS, Burr H, Sogaard K, Gyntelberg F,Suadicani P. The interplay between physical activity at work and during leisuretime-risk of ischemic heart disease and all-cause mortality in middle-agedCaucasian men.Scand J Work Environ Health2009; 35(6):466-474.270. Astrup AV, et.al. Temanummer om fedmeepidemi.Ugeskr Laeger2006;168(2):127-196.271. Braveman P. A health disparities perspective on obesity research.PrevChronic Dis2009; 6(3):A91.272. Jensen HN, Glümer C, Jørgensen T. Udvikling i Risikofaktorer for Hjerte-karsygdom i Vestegnskommunerne 1978-2006. Region Hovedstaden.Forskningscenter for Forebyggelse og Sundhed; 2008.273. European CommissionDirectorate-General for Health and ConsumerProtection. TOBACCO OR HEALTH IN THE EUROPEAN UNION PAST,PRESENT AND FUTURE. 2004.274. WHO. Framework Convention on Tobacco Control. 2003.275. Sorensen G, Barbeau E, Hunt MK, Emmons K. Reducing social disparitiesin tobacco use: a social-contextual model for reducing tobacco use among blue-collar workers.Am J Public Health2004; 94(2):230-239.276. Lopez AD, Collishaw NE, Piha T. A descriptive model of the cigarette epi-demic in developed countries.Tobacco Control1994; 3:242-247.277. Gehl J. Byer for mennesker. København: Bogværket; 2010.278. NICE.Physical activity and the environment. NICE Public HealthGuidance nr. 8,2008.
178
Ulighed i sundhed – Årsager og Indsatser
279. McLaren L, McIntyre L, Kirkpatrick S. Rose’s population strategy of pre-vention need not increase social inequalities in health.Int J Epidemiol2010;39(2):372-377.280. Nilunger L, Diderichsen F, Burstrom B, Ostlin P. Using risk analysis inHealth Impact Assessment: the impact of different relative risks for men andwomen in different socio-economic groups.Health Policy2004; 67(2):215-224.281. Kivimaki M, Shipley MJ, Ferrie JE, Singh-Manoux A, Batty GD,Chandola T et al. Best-practice interventions to reduce socioeconomic inequali-ties of coronary heart disease mortality in UK: a prospective occupational cohortstudy.Lancet2008; 372(9650):1648-1654.282. Giskes K, Kunst AE, Ariza C, Benach J, Borrell C, Helmert U et al.Applying an equity lens to tobacco-control policies and their uptake in sixWestern-European countries.J Public Health Policy2007; 28(2):261-280.283. Siahpush M, Wakefield MA, Spittal MJ, Durkin SJ, Scollo MM. Taxationreduces social disparities in adult smoking prevalence.Am J Prev Med2009;36(4):285-291.284. Carpenter C, Cook PJ. Cigarette taxes and youth smoking: New evidencefrom national, state, and local Youth Risk Behavior Surveys.Journal of HealthEconomics2008; 27:287-299.285. DeCicca P, McLeod L.•Cigarettetaxes and older adult smoking: Evidencefrom recent large tax increases. Journal of Health Economics, 2008;doi:10.1016/j.healeco.2007.11.005 .286. Townsend J, Roderick P, Cooper J. Cigarette smoking by socioeconomicgroup, sex, and age: effects of price, income, and health publicity.BMJ1994;309(6959):923-927.287. Khang YH, Yun SC, Cho HJ, Jung-Choi K. The impact of governmentalantismoking policy on socioeconomic disparities in cigarette smoking in SouthKorea.Nicotine Tob Res2009; 11(3):262-269.288. Peretti-Watel P, Constance J, Seror V, Beck F. Cigarettes and social diffe-rentiation in France: is tobacco use increasingly concentrated among the poor?Addiction2009; 104(10):1718-1728.289. Sheu ML, Hu TW, Keeler TE, Ong M, Sung HY. The effect of a majorcigarette price change on smoking behavior in california: a zero-inflated negativebinomial model.Health Econ2004; 13(8):781-791.290. Lemstra M, Neudorf C, Opondo J. Implications of a public smoking ban.Can J Public Health2008; 99(1):62-65.291. Gorini G, Chellini E, Galeone D. What happened in Italy? A brief sum-mary of studies conducted in Italy to evaluate the impact of the smoking ban.Ann Oncol2007; 18(10):1620-1622.
Ulighed i sundhed – Årsager og Indsatser
179
292. Meyers DG, Neuberger JS, He J. Cardiovascular effect of bans on smokingin public places: a systematic review and meta-analysis.J Am Coll Cardiol2009;54(14):1249-1255.293. Cesaroni G, Forastiere F, Agabiti N, Valente P, Zuccaro P, Perucci CA.Effect of the Italian smoking ban on population rates of acute coronary events.Circulation2008; 117(9):1183-1188.294. Siegel M, Albers AB, Cheng DM, Biener L, Rigotti NA. Effect of localrestaurant smoking regulations on progression to established smoking amongyouths.Tob Control2005; 14(5):300-306.295. Siegel M, Albers AB, Cheng DM, Hamilton WL, Biener L. Local restau-rant smoking regulations and the adolescent smoking initiation process: resultsof a multilevel contextual analysis among Massachusetts youth.Arch PediatrAdolesc Med2008; 162(5):477-483.296. Niederdeppe J, Fiore MC, Baker TB, Smith SS. Smoking-cessation mediacampaigns and their effectiveness among socioeconomically advantaged anddisadvantaged populations.Am J Public Health2008; 98(5):916-924.297. Pisinger C, Aadahl M, Toft U, Andreasen AH, Jørgensen T. Does a popu-lationbased multifactorial lifestyle intervention increase social inequality in smo-king? The Inter99 study.submitted2011.298. Osler M, Linneberg A, Glumer C, Jorgensen T. The cohorts at theResearch Centre for Prevention and Health, formerly ‘The Glostrup PopulationStudies’.Int J Epidemiol2010.299. Land T, Warner D, Paskowsky M, Cammaerts A, Wetherell L, KaufmannR et al. Medicaid coverage for tobacco dependence treatments in Massachusettsand associated decreases in smoking prevalence.PLoS One2010; 5(3):e9770.300. Den Nationale sundhedsprofil. www.sundhedsprofil.dk; 2010.301. NICE. Alcohol-use disorders: Preventing the development of hazardousand harmful drinking. National Institute for Health and Clinical Excellence.2010.302. WHO. Handbook for action to reduce alcohol-related harm. WorldHealth Organization. 2009.; 2009.303. Andersson P, Baumberg B. Alcohol in Europe London. London, England.:Institute of Alcohol Studies.; 2011.304. WHO. Framework for alcohol policy in the WHO European region.København: World Health Organization. 2006.305. Babor TF, Caetano R, Casswell S, Edwards G, Giesbrecht N, Graham K etal. Alcohol: No Ordinary Commodity. Research and Public Policy. Oxford &New York: Oxford University Press; 2003.
180
Ulighed i sundhed – Årsager og Indsatser
306. Stockwell T, Gruenewald P, Toumbourou J, Loxley W. Preventing HarmfulSubstance Use: The evidence base for policy and practice. Chichester: JohnWiley & Sons; 2005.307. Jørgensen MH, Riegels M, Hesse U, Grønbæk M. Evaluering af forbuddetmod salg af alkohol til personer under 16 år. Cemter for alkoholforskning.Statens Institut for Folkesundhed.; 2006.308. Toft U, Pisinger C, Aadahl M, Lau C, Linneberg A, Ladelund S et al. Theimpact of a population-based multi-factorial lifestyle intervention on alcoholintake: the Inter99 study.Prev Med2009; 49(2-3):115-121.309. Brownell KD, Farley T, Willett WC, Popkin BM, Chaloupka FJ,Thompson JW et al. The public health and economic benefits of taxing sugar-sweetened beverages.N Engl J Med2009; 361(16):1599-1605.310. Andreyeva T, Long MW, Brownell KD. The impact of food prices on con-sumption: a systematic review of research on the price elasticity of demand forfood.Am J Public Health2010; 100(2):216-222.311. Dowd JB, Aiello AE. Did national folic acid fortification reduce socioeco-nomic and racial disparities in folate status in the US?Int J Epidemiol2008;37(5):1059-1066.312. Roos E, Sarlio-Lahteenkorva S, Lallukka T. Having lunch at a staff canteenis associated with recommended food habits.Public Health Nutr2004; 7(1):53-61.313. Whitaker RC, Wright JA, Finch AJ, Psaty BM. An environmental inter-vention to reduce dietary fat in school lunches.Pediatrics1993; 91(6):1107-1111.314. Snyder MP, Story M, Trenkner LL. Reducing fat and sodium in schoollunch programs: the LUNCHPOWER! Intervention Study.J Am Diet Assoc1992; 92(9):1087-1091.315. Engbers LH, van Poppel MN, Chin APM, van MW. Worksite health pro-motion programs with environmental changes: a systematic review.Am J PrevMed2005; 29(1):61-70.316. SBU. Att förebygga sjukdom – i hjärta och kärl genom befolkningsinrikta-de program – en systematisk litteraturöversikt. SBU-rapport nr. 134. ed. SBU(Statens beredning för utvärdering av medicinsk metodik). 1997.317. Oldroyd J, Burns C, Lucas P, Haikerwal A, Waters E. The effectiveness ofnutrition interventions on dietary outcomes by relative social disadvantage: asystematic review.J Epidemiol Community Health2008; 62(7):573-579.318. Toft U, Pisinger C, Aadahl M, Lau C, Linneberg A, Ladelund S et al. Theimpact of a population-based multi-factorial lifestyle intervention on alcoholintake: the Inter99 study.Prev Med2009; 49(2-3):115-121.
Ulighed i sundhed – Årsager og Indsatser
181
319. Aadahl M, von Huth SL, Toft U, Pisinger C, Jorgensen T. Does a popula-tion-based multifactorial lifestyle intervention increase social inequality in physi-cal activity? The Inter99 study.Br J Sports Med2011; 45(3):209-215.320. Thomsen RW, Johnsen SP, Olesen AV, Mortensen JT, Boggild H, Olsen Jet al. Socioeconomic gradient in use of statins among Danish patients: populati-on-based cross-sectional study.Br J Clin Pharmacol2005; 60(5):534-542.321. Johnell K, Rastam L, Lithman T, Sundquist J, Merlo J. Low adherencewith antihypertensives in actual practice: the association with social participati-on--a multilevel analysis.BMC Public Health2005; 5:17.322. Swane CE, Blaakilde AL, Amstrup K. Gerontologi. Livet som gammel. 2ed. København: Munksgaard; 2007.323. Christensen K. Hvorfor ældes vi forskelligt. København: GyldendalsUddannelse; 2000.324. Jeune B. Længe leve!? om udforskningen af det lange liv. København:Fremad; 2002.325. Werle S, Goldhahn J, Drerup S, Simmen BR, Sprott H, Herren DB. Age-and gender-specific normative data of grip and pinch strength in a healthy adultSwiss population.J Hand Surg Eur Vol2009; 34(1):76-84.326. Vilstrup L, Holm-Pedersen P, Mortensen EL, Avlund K. Dental status anddental caries in 85-year-old Danes.Gerodontology2007; 24(1):3-13.327. Cooper R, Kuh D, Hardy R. Objectively measured physical capabilitylevels and mortality: systematic review and meta-analysis.BMJ2010;341:c4467.328. Andersen-Ranberg K, Petersen I, Frederiksen H, Mackenbach JP,Christensen K. Cross-national differences in grip strength among 50+ year-oldEuropeans: results from the SHARE study.European Journal of Ageing2009;6(3):227-236.329. Avlund K. Fatigue in older adults: an early indicator of the aging process?Aging Clin Exp Res2010; 22(2):100-115.330. Christensen K, Thinggaard M, McGue M, Rexbye H, Hjelmborg JV, AvivA et al. Perceived age as clinically useful biomarker of ageing: cohort study.BMJ2009; 339:b5262.331. Nordfjall K, Eliasson M, Stegmayr B, Lundin S, Roos G, Nilsson PM.Increased abdominal obesity, adverse psychosocial factors and shorter telomerelength in subjects reporting early ageing; the MONICA Northern SwedenStudy.Scand J Public Health2008; 36(7):744-752.332. Kimura M, Hjelmborg JV, Gardner JP, Bathum L, Brimacombe M, Lu Xet al. Telomere length and mortality: a study of leukocytes in elderly Danishtwins.Am J Epidemiol2008; 167(7):799-806.
182
Ulighed i sundhed – Årsager og Indsatser
333. Hjelmborg JV, Nzietchueng R, Kimura M, Gardner JP, Bladbjerg EM,Christensen K et al. Leukocyte telomere length is inversely correlated with plas-ma Von Willebrand factor.Thromb Res2010; 125(6):e339-e342.334. Valdes AM, Andrew T, Gardner JP, Kimura M, Oelsner E, Cherkas LF etal. Obesity, cigarette smoking, and telomere length in women.Lancet2005;366(9486):662-664.335. Cherkas LF, Hunkin JL, Kato BS, Richards JB, Gardner JP, Surdulescu GLet al. The association between physical activity in leisure time and leukocytetelomere length.Arch Intern Med2008; 168(2):154-158.336. Fried LP, Tangen CM, Walston J, Newman AB, Hirsch C, Gottdiener J etal. Frailty in older adults: evidence for a phenotype.J Gerontol A Biol Sci MedSci2001; 56(3):M146-M156.337. Avlund K, Holm-Pedersen P, Morse DE, Viitanen M, Winblad B. Thestrength of two indicators of social position on oral health among persons overthe age of 80 years.J Public Health Dent2005; 65(4):231-239.338. Friis Krarup A. Socioeconomic position and the effect of an educationalintervention on onset of mobility disability in community-living older people.Department of Public Health. University of Copenhagen; 2010.339. Gilbert GH, Duncan RP, Shelton BJ. Social determinants of tooth loss.Health Serv Res2003; 38(6 Pt 2):1843-1862.340. Gjonca E, Tabassum F, Breeze E. Socioeconomic differences in physicaldisability at older age.J Epidemiol Community Health2009; 63(11):928-935.341. Krustrup U, Holm-Pedersen P, Petersen PE, Lund R, Avlund K. The over-time effect of social position on dental caries experience in a group of old-agedDanes born in 1914.J Public Health Dent2008; 68(1):46-52.342. Nilsson CJ, Avlund K, Lund R. Social inequality in onset of mobility disa-bility among older danes: the mediation effect of social relations.J Aging Health2010; 22(4):522-541.343. Rautio N, Heikkinen E, Ebrahim S. Socio-economic position and its rela-tionship to physical capacity among elderly people living in Jyvaskyla, Finland:five- and ten-year follow-up studies.Soc Sci Med2005; 60(11):2405-2416.344. Syddall H, Evandrou M, Cooper C, Sayer AA. Social inequalities in gripstrength, physical function, and falls among community dwelling older men andwomen: findings from the Hertfordshire Cohort Study.J Aging Health2009;21(6):913-939.345. Tabassum F, Verropoulou G, Tsimbos C, Gjonca E, Breeze E. Socio-economic inequalities in physical functioning: a comparative study of Englishand Greek elderly men.Ageing and Society2009; 29(7):1123-1140.
Ulighed i sundhed – Årsager og Indsatser
183
346. Avlund K, Holstein BE, Osler M, Damsgaard MT, Holm-Pedersen P,Rasmussen NK. Social position and health in old age: the relevance of differentindicators of social position.Scand J Public Health2003; 31(2):126-136.347. Cooper R, Kuh D, Cooper C, Gale CR, Lawlor DA, Matthews F et al.Objective measures of physical capability and subsequent health: a systematicreview.Age Ageing2011; 40(1):14-23.348. Blazer DG. How do you feel about...? Health outcomes in late life andself-perceptions of health and well-being.Gerontologist2008; 48(4):415-422.349. Nilsson CJ, Avlund K, Lund R. Mobility disability in midlife: a longitudi-nal study of the role of anticipated instrumental support and social class.ArchGerontol Geriatr2010; 51(2):152-158.350. Kuh D, Hardy R, Butterworth S, Okell L, Richards M, Wadsworth M etal. Developmental origins of midlife physical performance: evidence from aBritish birth cohort.Am J Epidemiol2006; 164(2):110-121.351. Guralnik JM, Butterworth S, Wadsworth ME, Kuh D. Childhood socio-economic status predicts physical functioning a half century later.J Gerontol ABiol Sci Med Sci2006; 61(7):694-701.352. Haas S. Trajectories of functional health: the ‘long arm’ of childhoodhealth and socioeconomic factors.Soc Sci Med2008; 66(4):849-861.353. Osler M, Madsen M, Nybo Andersen AM, Avlund K, McGue M, Jeune Bet al. Do childhood and adult socioeconomic circumstances influence healthand physical function in middle-age?Soc Sci Med2009; 68(8):1425-1431.354. de Groot LC, Verheijden MW, de HS, Schroll M, van Staveren WA.Lifestyle, nutritional status, health, and mortality in elderly people acrossEurope: a review of the longitudinal results of the SENECA study.J Gerontol ABiol Sci Med Sci2004; 59(12):1277-1284.355. Klarlund Petersen B, Saltin Bengt. FYSISK AKTIVITET – håndbog omforebyggelse og behandling. Sundhedsstyrelsen, Center for Forebyggelse; 2003.356. Lund R, Nilsson CJ, Avlund K. Can the higher risk of disability onsetamong older people who live alone be alleviated by strong social relations? Alongitudinal study of non-disabled men and women.Age Ageing2010;39(3):319-326.357. Beswick AD, Rees K, Dieppe P, Ayis S, Gooberman-Hill R, Horwood J etal. Complex interventions to improve physical function and maintain indepen-dent living in elderly people: a systematic review and meta-analysis.Lancet2008; 371(9614):725-735.358. Ekmann A, Vass M, Avlund K. Preventive home visits to older home-dwel-ling people in Denmark: are invitational procedures of importance?Health SocCare Community2010; 18(6):563-571.
184
Ulighed i sundhed – Årsager og Indsatser
359. Broese van Groenou MI. [Unequal chances for reaching ‘a good old age’.Socio-economic health differences among older adults from a life course per-spective].Tijdschr Gerontol Geriatr2003; 34(5):196-207.360. Petersen PE, Nørtov B. Erfaringer fra 3 års forsøg med kommunal tandple-je for alderspensionister.Tandlægernes Nye Tidsskrift1993; 8:100-110.361. Petersen PE, Nortov B. Evaluation of a dental public health program forold-age pensioners in Denmark.J Public Health Dent1994; 54(2):73-79.362. Krasnik A. The concept of equity in health services research.Scand J SocMed1996; 24(1):2-7.363. van Doorslaer, Masseria C, Koolman X. Inequalities in access to medicalcare by income in developed countries.CMAJ2006; 174(2):177-183.364. Krasnik A, Hansen E, Keiding N, Sawitz A. Determinants of general prac-tice utilization in Denmark.Dan Med Bull1997; 44(5):542-546.365. van Doorslaer, Koolman X, Jones AM. Explaining income-related inequali-ties in doctor utilisation in Europe.Health Econ2004; 13(7):629-647.366. d’Uva TB, O’Donnell O, van DE. Differential health reporting by educati-on level and its impact on the measurement of health inequalities among olderEuropeans.Int J Epidemiol2008; 37(6):1375-1383.367. NOMESCO. Helsestatistik for de Nordiske Lande 2002. København:2004.368. Arendt JN, Jensen BT, Nexoe J, Muntzberg G, Sorensen J. [Low incomeand number of contacts with general practice].Ugeskr Laeger2010;172(21):1591-1597.369. Nielsen SS. Equity in Access to Healthcare Services for Migrants – AComparative Study. PhD-thesis. Copenhagen University; 2011.370. Kjellen M, von Euler-Chelpin M. Socioeconomic status as determinant forparticipation in mammography screening: assessing the difference between usingwomen’s own versus their partner’s.Int J Public Health2010; 55(3):209-215.371. von Euler-Chelpin M, Olsen AH, Njor S, Vejborg I, Schwartz W, Lynge E.Socio-demographic determinants of participation in mammography screening.Int J Cancer2008; 122(2):418-423.372. Frederiksen BL, Jorgensen T, Brasso K, Holten I, Osler M. Socioeconomicposition and participation in colorectal cancer screening.Br J Cancer2010;103(10):1496-1501.373. Palencia L, Espelt A, Rodriguez-Sanz M, Puigpinos R, Pons-Vigues M,Pasarin MI et al. Socio-economic inequalities in breast and cervical cancer scree-ning practices in Europe: influence of the type of screening program.Int JEpidemiol2010; 39(3):757-765.
Ulighed i sundhed – Årsager og Indsatser
185
374. Rasmussen JN, Rasmussen S, Gislason GH, Buch P, Abildstrom SZ, KoberL et al. Mortality after acute myocardial infarction according to income andeducation.J Epidemiol Community Health2006; 60(4):351-356.375. Rasmussen JN, Chong A, Alter DA. Relationship between adherence toevidence-based pharmacotherapy and long-term mortality after acute myocardialinfarction.JAMA2007; 297(2):177-186.376. Rasmussen JN, Gislason GH, Rasmussen S, Abildstrom SZ, Schramm TK,Kober L et al. Use of statins and beta-blockers after acute myocardial infarctionaccording to income and education.J Epidemiol Community Health2007;61(12):1091-1097.377. Hansen DG, Vach W, Rosholm JU, Sondergaard J, Gram LF, Kragstrup J.Early discontinuation of antidepressants in general practice: association withpatient and prescriber characteristics.Fam Pract2004; 21(6):623-629.378. Dixon-Woods M, Kirk D, Agarwal S, Annandale E, Arthur T, Harvey J etal. Vulnerable groups and access to health care: a critical interpretive review.National Co-ordinating Centre for NHS Service Delivery and OrganisationR&D. National Institute for Health Research. NHS; 2005.379. Holt-Lunstad J. Social relations and mortality: A meta-analytic review.PLOS·Medicine2010; 7:e1000316.380. Det Økonomiske Råd. Dansk Økonomi. Efterår 2009. Konjunktur-vurdering Sundhed. 2009.381. Thomson S, Foubister T, Mossialos E. Can user charges make health caremore efficient?BMJ2010; 341:c3759.382. Lohr KN, Brook RH, Kamberg CJ, Goldberg GA, Leibowitz A, Keesey Jet al. Use of medical care in the Rand Health Insurance Experiment. Diagnosis-and service-specific analyses in a randomized controlled trial.Med Care1986;24(9 Suppl):S1-87.383. Newhouse RP. Physician, nursing, facility implications of informed con-sent.AORN J1993; 57(2):505-510.384. Gemmill MC, Thomson S, Mossialos E. What impact do prescriptiondrug charges have on efficiency and equity? Evidence from high-income coun-tries.Int J Equity Health2008; 7:12.385. Manning WG, Newhouse JP, Duan N, Keeler EB, Leibowitz A, MarquisMS. Health insurance and the demand for medical care: evidence from a rando-mized experiment.Am Econ Rev1987; 77(3):251-277.386. Gundgaard J. Income related inequality in prescription drugs in Denmark.Pharmacoepidemiol Drug Saf2005; 14(5):307-317.387. Diderichsen F. Market reforms in health care and sustainability of the wel-fare state: lessons from Sweden.Health Policy1995; 32(1-3):141-153.
186
Ulighed i sundhed – Årsager og Indsatser
388. Bergman SE. Swedish models of health care reform: a review and assess-ment.Int J Health Plann Manage1998; 13(2):91-106.389. DSI. Private Sundhedsforsikringer. Notat udarbejdet for LO. København:2010.390. Siciliani L, Verzulli R. Waiting times and socioeconomic status amongelderly Europeans: evidence from SHARE.Health Econ2009; 18(11):1295-1306.391. Norredam M, Christiansen T. [Lack of equity in access to health care].Ugeskr Laeger2010; 172(10):782-784.392. Lindert J, Brahler E, Wittig U, Mielck A, Priebe S. [Depression, anxietyand posttraumatic stress disorders in labor migrants, asylum seekers and refuge-es. A systematic overview].Psychother Psychosom Med Psychol2008; 58(3-4):109-122.393. Holland P. How do macro-level contexts and policies affect the employ-ment chances of chronically ill and disabled people? The impact of recession andde-industrialisation.Int J health Services2011;in print.394. Burstrom B, Whitehead M, Lindholm C, Diderichsen F. Inequality in thesocial consequences of illness: how well do people with long-term illness fare inthe British and Swedish labor markets?Int J Health Serv2000; 30(3):435-451.395. Westerlund H, Vahtera J, Ferrie JE, Singh-Manoux A, Pentti J, MelchiorM et al. Effect of retirement on major chronic conditions and fatigue: FrenchGAZEL occupational cohort study.BMJ2010; 341:c6149.396. Vi kan leve længere og sundere. Forebyggelseskommissionens anbefalingertil en styrket forebyggende indsats. Diderichsens appendix. Forebyggelses-kommissionen; 2009.397. Juel K, Sørensen J, Brønnum-Hansen H. Risikofaktorer og folkesundhed iDanmark. Statens Institut for Folkesundhed; 2006.398. WHO. Intersectoral Action for health. Geneva: 1986.399. Ollila E. Health in All Policies: from rhetoric to action.Scand J PublicHealth2011; 39(6 Suppl):11-18.400. Lissabontraktaten. Folketingets EU-oplysning; 2008.401. Zagreb Declaration for Healthy Cities. Health and health equity in all localpolicies. Copenhagen: World Health Organization Regional Office for Europe;2009.402. Sihto M et al. Health in all Policies: prospects and potentials. Helsinki:Ministry of Health.; 2006.403. Helsedirektoratet. Folkehelsepolitisk Rapport. Helsedirektoratets årlige rap-port om arbeidet med å utjevne sosiale helseforskjeller. 2009.
Ulighed i sundhed – Årsager og Indsatser
187
404. PHAC, WHO. Health Equity Through Intersectoral Action: An Analysisof 18 Country Case Studies. Public Health Association of BC; 2008.405. Dalton SO, Schuz J, Engholm G, Johansen C, Kjaer SK, Steding-Jessen Met al. Social inequality in incidence of and survival from cancer in a population-based study in Denmark, 1994-2003: Summary of findings. Eur J Cancer 2008;44(14):2074-2085.406. Hansen RP, Olesen F, Sorensen HT, Sokolowski I, Sondergaard J.Socioeconomic patient characteristics predict delay in cancer diagnosis: a Danishcohort study.BMC Health Serv Res2008; 8:49.407. Mossialos E, Dixon A, Figueras J, Kutzin J (eds):Funding Health Care.Options for Europe.Open University Press. Buckigham 2002.
188
Ulighed i sundhed – Årsager og Indsatser
www.sst.dk
SundhedsstyrelsenIslands Brygge 672300 København STelefon 72 22 74 00[email protected]www.sst.dk