Sundhedsudvalget 2009-10
SUU Alm.del Bilag 426
Offentligt
STYRKET INDSATSPÅ KRÆFTOMRÅDET- et sundhedsfagligt oplæg
Juni 2010
2010
Styrket indsats på kræftområdet – et sundhedsfagligt oplægSundhedsstyrelsenIslands Brygge 672300 København SURL:http://www.sst.dk
Emneord: kræft, forebyggelse, tidlig opsporing, rehabilitering, palliation, brugerinddragelse,sammenhæng, forløbSprog: DanskKategori: Faglig rådgivnng
Version: 1.Versionsdato: 1 . juni 2010Format: pdfElektronisk ISBN: 978-87-7104-104-0
ForordIndsatsen på kræftområdet skal være af høj faglig kvalitet. Den skal være ensartet på tværs af landet ogsammenhængende på tværs af enheder og sektorer. Sundhedsstyrelsens sundhedsfaglige oplæg til en styrketindsats på kræftområdet skal medvirke hertil ved at pege på de vigtigste fremtidige indsatsområder.Der sker mange forandringer på kræftområdet i disse år, bl.a. med indførelsen af pakkeforløb for kræft ogmed samlingen af den specialiserede kræftudredning og –behandling på færre enheder. Målet med disse ini-tiativer er at sikre højere kvalitet, kortere ventetid og bedre sammenhæng i udrednings- og behandlingsforlø-bet. Initiativerne er fortsat under forankring og udvikling, og det vil også fremover være vigtigt at understøttedenne proces. Samtidig er der nu behov for at sætte fokus på de dele af og omkring patientforløbet, der liggerud over det egentlige udrednings- og behandlingsforløb. I dette oplæg sættes der fokus på høj kvalitet i ind-satsen og en styrkelse af sammenhængen i det samlede patientforløb fra forebyggelse og tidlig opsporing ogdiagnostik af kræftsygdom til rehabilitering, senfølger og opfølgning samt palliation på tværs af enheder ogsektorer.I oplægget fremsættes der en række anbefalinger. Nogle anbefalinger kan implementeres umiddelbart, mensandre må implementeres trinvist. Anbefalingerne skal ses samlet, men Sundhedsstyrelsen har valgt at frem-hæve nogle hovedanbefalinger. Tidlig opsporing øger muligheden for helbredelse af kræftsygdom, og det erderfor vigtigt, at befolkningens viden om symptomer på kræft øges, og at almen praksis ved mistanke harhurtig adgang til relevante diagnostiske undersøgelser. Det bør endvidere sikres, at kræftpatienter med reha-biliterings- eller palliative behov får den tværfaglige og tværsektorielt koordinerede indsats, de har brug forunder hele forløbet. Hvis forekomsten af kræft skal reduceres, må der også sættes fokus på forebyggelse oglivsstil blandt danskerne. Endvidere vil bl.a. en styrkelse af uddannelserne og en øget patientinddragelsekunne være med til at løfte kræftområdet til et endnu højere niveau.En realisering af flere af anbefalingerne vil kræve bred opbakning og støtte, også ressourcemæssigt, fra be-slutningstagere og de faglige miljøer m.fl. Tanken med oplægget er, at det bl.a. kan indgå i den kommendepolitiske proces omkring Kræftplan III og dermed bidrage til en prioritering af indsatserne på kræftområdet.Oplægget er blevet til over en kort tidsperiode i et samarbejde mellem regioner, kommuner, ministerier, fag-lige miljøer og Sundhedsstyrelsen. Som noget nyt har Sundhedsstyrelsen inddraget patienter og pårørendeorganisatorisk i udarbejdelsen af det sundhedsfaglige oplæg. Sundhedsstyrelsen skal takke de mange invol-verede i arbejdsgrupperne og de involverede patienter og pårørende for kreative idéer og vigtige synsvinklersamt en stor og meget engageret indsats – og ikke mindst for at have udvist tålmodighed med de snævre tids-frister. Erfaringerne med inddragelse af patienter og pårørende vil blive evalueret med henblik på, at de kanindgå i styrelsens videre generelle arbejde med brugerinddragelse.Oplægget har været i høring, hvilket gav anledning til mange konstruktive og gode kommentarer, men kom-mentarerne har ikke ændret afgørende ved grundtanken i oplægget.Sundhedsstyrelsen vil i samarbejde med relevante parter inddrage anbefalingerne i det fremtidige arbejde påkræftområdet og bidrage til en videre prioritering og konkretisering af, hvilke anbefalinger der kan arbejdesvidere med hvornår og hvordan.Sundhedsstyrelsen, juni 2010Jesper FiskerAdm. direktør
Indholdsfortegnelse
11.11.21.3
SAMMENFATNING OG ANBEFALINGERHovedanbefalingerLæsevejledningOplæggets anbefalinger
1123
22.12.22.32.42.5
BAGGRUND OG FOKUSOMRÅDERUdarbejdelse af oplæggetInitiativer efter Kræftplan I og IIUdviklingen i forekomsten af og overlevelse efter kræftsygdomMål for ’Styrket indsats på kræftområdet’Vigtige initiativer vedr. udredning og behandling
91010111616
33.13.23.3
BORGERRETTET FOREBYGGELSE OG SUNDHEDSFREMMEAnbefalingerStatusUdvikling og vision
19191922
44.14.24.3
TIDLIG OPSPORING OG DIAGNOSTIKAnbefalingerStatusUdvikling og vision
25252528
55.15.25.3
REHABILITERING, SENFØLGER OG OPFØLGNINGAnbefalingerStatusUdvikling og vision
31313133
66.1
PALLIATIONAnbefalinger
3737
6.26.3
StatusUdvikling og vision
3740
77.17.27.3
BRUGERINDDRAGELSEAnbefalingerStatusUdvikling og vision
44444447
88.18.28.3
UDDANNELSE OG KOMPETENCEUDVIKLINGAnbefalingerUddannelse og kompetenceudvikling på kræftområdetUddannelse og kompetenceudvikling inden for oplæggets fokusområder
50505051
99.19.29.3
FORSKNING OG UDVIKLINGAnbefalingerForskning og udvikling på kræftområdetForskning og udvikling inden for oplæggets fokusområder
54545455
1010.110.210.3
DOKUMENTATION OG MONITORERINGAnbefalingerDokumentation og monitorering på kræftområdetDokumentation og monitorering inden for oplæggets fokusområder
58585860
1111.111.2
SAMMENHÆNGENDE INDSATSAnbefalingerSammenhængende indsats på kræftområdet
636363
BILAG 1 OVERSIGT OVER ARBEJDS- OG REFERENCEGRUPPER
66
1 Sammenfatning og anbefalingerI 2009 besluttede Ministeren for Sundhed og Forebyggelse, at der skulle udarbejdes en ny kræftplan. Efter deto tidligere kræftplaner fra 2000 og 2005 er der sket meget på kræftområdet, bl.a. med introduktion af pakke-forløb for kræft og den igangværende samling af kræftudredning og –behandling på færre enheder i forbin-delse med Sundhedsstyrelsens specialeplanlægning og regionernes arbejde med hospitalsplaner. Fokus harindtil nu primært været på forbedring af den kliniske kræftbehandling, herunder reduktion af ventetid til ud-redning og behandling. ’Styrket indsats på kræftområdet’ er Sundhedsstyrelsens sundhedsfaglige oplæg tilden af Ministeren bebudede nye kræftplan. Oplægget skal bidrage til en øget helhedsindsats på kræftområ-det, hvor der stræbes efter høj international kvalitet også i det tidlige forløb og efterforløbet. Derfor fokusereroplægget særligt på de dele, der ligger ud over de egentlige udrednings- og behandlingsfaser, dvs. forebyg-gelse, tidlig opsporing, rehabilitering, palliation og patientinddragelse. For at sikre kvalitet og fortsat udvik-ling er også uddannelse og kompetenceudvikling, forskning og udvikling, dokumentation og monitoreringsamt en sammenhængende indsats omfattet.Oplægget skal være med til at sikre høj kvalitet og ensartethed i indsatsen på kræftområdet på tværs af landetsamt øget fokus på kræftområdet som helhed. Tanken bag oplægget er, at patientforløbet skal ses som etsammenhængende hele, hvor målet er, at overgange mellem patientforløbets faser og involverede aktørerbliver mere smidige.Nogle anbefalinger kan implementeres umiddelbart, mens andre må implementeres trinvist, bl.a. fordi derkan være behov for en videre afklarings- og beslutningsproces. Anbefalingerne i oplægget skal ses samlet,men Sundhedsstyrelsen har valgt at fremhæve nogle udvalgte hovedanbefalinger. En realisering af flere afanbefalingerne vil kræve bred opbakning og støtte, også ressourcemæssigt, fra bl.a. beslutningstagere og defaglige miljøer.Oplægget er udarbejdet af Sundhedsstyrelsen i samarbejde med de øvrige aktører på kræftområdet, herunderregioner, kommuner, ministerier samt faglige miljøer. Desuden har Sundhedsstyrelsens Kræftstyregruppekommenteret på arbejdet. Derudover har Sundhedsstyrelsen som noget nyt nedsat en referencegruppe medpatienter og pårørende i forbindelse med udarbejdelsen.Oplægget har været i høring i perioden 14. april 2010 til 11. maj 2010. Kræftstyregruppen har efterfølgendekommenteret på oplægget og de indkomne høringssvar. Generelt har der været stor opbakning til anbefalin-gerne i oplægget. Sundhedsstyrelsens oplæg er i juni 2010 fremsendt til Indenrigs- og Sundhedsministerietmed henblik på den politiske proces vedr. den kommende Kræftplan III. Sundhedsstyrelsen vil fremover ha-ve fokus på indsatsområderne i oplægget og inddrage oplæggets anbefalinger i sit videre arbejde.1.1 HovedanbefalingerAnbefalingerne i ’Styrket indsats på kræftområdet’ dækker mange forskellige indsatsområder, også på tværsaf sektorer og faggrupper, fordi oplægget fokuserer på hele patientforløbet fra forebyggelse til bedret livs-kvalitet efter kræftbehandling. Anbefalingerne må ses i en sammenhæng, hvoraf nogle anbefalinger kan gen-nemføres umiddelbart, mens andre må gennemføres trinvist og over en tidshorisont på 5-10 år, bl.a. pga. be-hov for rekruttering af større grupper af personale og organisatoriske forandringer. Sundhedsstyrelsen under-streger, at alle anbefalingerne er vigtige, men peger her særligt på nogle udvalgte hovedanbefalinger. En delaf de udvalgte anbefalinger kan ikke realiseres, uden at der fra politisk, administrativ og sundhedsfaglig sideer opbakning og støtte dertil. En styrket indsats på kræftområdet vil i mange tilfælde kræve en målrettet sats-ning, også ved tilførsel af ressourcer. En realisering af flere af hovedanbefalingerne kræver endvidere en fo-kuseret forskningsindsats.
1
Der bør satses på tidlig opsporing af kræft.Tidlig opsporing øger muligheden for helbredelse. Hvis detteskal realiseres, må befolkningens viden, ’awareness’, om symptomer på kræft øges, og adgangen til hurtigudredning af patienter, der mistænkes for alvorlig sygdom, forbedres. Indsatsen bør ske koordineret på tværsaf landet.Der bør satses på et nationalt tværfagligt og tværsektorielt forløbsprogram omfattende rehabilitering, sen-følger, opfølgning og palliation for kræftpatienter.Indsatsen overfor kræftpatienter i Danmark bør ske ud fraprincippet om ’én patient - ét forløb’. Denne indsats bør tage udgangspunkt i den enkeltes behov, uanset omindsatsen opfattes som rehabiliterende, palliativ eller andet, og uanset hvem, der varetager indsatsen. Pro-grammet bør sikre, at alle kræftpatienter med behov får de nødvendige tilbud. Et sådant forløbsprogram børudarbejdes med udgangspunkt i den foreliggende evidens og forudsætter formulering af landsdækkendetværsektorielle kliniske retningslinjer. Forløbsprogrammet kan evt. koordineres med tilsvarende overvejelserfor andre kroniske sygdomme og Sundhedsstyrelsens arbejde hermed.Der bør satses på forebyggelse af kræft.Hvis den høje forekomst af kræftsygdom i Danmark generelt skalreduceres, er forebyggelsesindsatser uomgængelige. Befolkningens livsstil har betydning for risikoen for atfå både kræft og andre kroniske livsstilssygdomme, der også kan have stor betydning for udrednings- og be-handlingsforløbet i relation til kræftsygdom. Særligt forebyggelse af rygestart, alkoholforbrug og overvægthos børn og unge, nedsættelse af rygning i den voksne befolkning samt reduktion af unges udsættelse forUV-lys bør prioriteres. En intensiveret forebyggelsesindsats må involvere relevante aktører på flere niveauer,herunder kommunerne og almen praksis.Der bør satses på styrkelse af uddannelsen af de involverede aktører på kræftområdet.Der er fortsat behovfor, at regioner og videnskabelige selskaber sikrer efteruddannelse og styrkelse af de involverede sundheds-professionelles kompetencer i den specialiserede kræftudredning og –behandling med henblik på at sikre højfaglig kvalitet. Dette er også vigtigt set i lyset af de seneste organisatoriske forandringer på kræftområdet,bl.a. med samling af specialiseret kræftudredning og –behandling på færre enheder. Tilsvarende bør sund-hedspersonalets og andre faggruppers generelle kompetencer i relation til forebyggelse, udredning, behand-ling og støtte til kræftpatienten i form af rehabilitering og palliation styrkes i de præ- og postgraduate uddan-nelser. Uddannelserne bør tillige styrke kompetencerne i teamarbejde, idet indsatsen på kræftområdet i højgrad er tværfaglig og involverer flere sektorer.Der bør satses på øget patientinddragelse i kræftforløbet.Der er behov for øget patientinddragelse i relationtil kræft. En inddragelse både individuelt og organisatorisk vil kunne fremme både en større sammenhæng ihele forløbet for patienten og kvaliteten af forløbet. De sundhedsprofessionelle bør derfor løbende sikre, atalle dele af det enkelte forløb systematisk er afstemt med kræftpatientens forventninger. Herudover bør bru-gere (kræftpatienter og pårørende) være involveret i relevante fora, hvor udvikling og evaluering af det regi-onale sundhedsvæsen og kommunerne drøftes, for at sikre deres kontinuerlige involvering i en forbedring afkvaliteten på kræftområdet.1.2 LæsevejledningI kapitel 2 skitseres udviklingen i forekomsten af kræftsygdom over de senere år. Endvidere beskrives bag-grunden for udarbejdelsen af oplægget, de udvalgte fokusområder og de mål, som kan opnås ved realiseringaf de samlede anbefalinger. I kapitel 2 fremsættes endvidere anbefalinger for fortsat udvikling og forbedringaf udrednings- og behandlingsindsatsen på kræftområdet. I kapitel 3, 4, 5, 6 og 7 fremsættes anbefalinger foren forbedret indsats på kræftområdet inden for fokusområderne borgerrettet forebyggelse og sundhedsfrem-me, tidlig opsporing og diagnostik, rehabilitering, senfølger og opfølgning, palliation samt brugerinddragel-se. Anbefalinger for de tværgående emner uddannelse og kompetenceudvikling, forskning og udvikling samtdokumentation og monitorering beskrives i kapitlerne 8, 9 og 10. Slutteligt fremsættes anbefalinger for enmere sammenhængende indsats i hele kræftpatientens forløb i kapitel 11.Nedenfor er angivet alle anbefalinger fra de enkelte kapitler i uprioriteret rækkefølge.
2
1.3 Oplæggets anbefalingerUdredning og behandling
Revision af pakkeforløb for kræftMålet er fortsat at sikre og udvikle hurtige og sammenhængende patientforløb samt høj kvalitet i udredningog behandling for alle kræftpatienter, herunder patienter med komorbiditet, recidiv og ældre patienter. Pak-keforløbene for kræft bør i regi af Sundhedsstyrelsen revideres i 2011, så understøttende behandling inklude-res, og med mulighed for tæt tilknytning til andre dele af patientforløbet, fx rehabilitering, senfølger, opfølg-ning og palliation.Samling af kræftudredning og -behandlingDen igangværende samling af kræftudredning og –behandling på færre sygehusenheder på såvel hoved- somspecialfunktionsniveau i forbindelse med Sundhedsstyrelsen specialeplanlægning og regionernes arbejdemed hospitalsplaner bør fortsat understøttes.Systematik ved introduktion af nye metoderRegionerne og de faglige miljøer bør udbygge en fælles landsdækkende systematik ved introduktion af nyeoperative teknikker samt nyt diagnostisk og terapeutisk apparatur. Systematikken bør tage hensyn til, at in-troduktionen af nye metoder ikke forsinkes unødigt. Erfaringer fra Sundhedsstyrelsens Nationale Udvalg tilVurdering af Kræftlægemidler (UVKL), der har til formål at vurdere nye kræftlægemidler med henblik pånational ibrugtagning, kan anvendes i dette arbejde.Borgerrettet forebyggelse og sundhedsfremme
Øget forebyggelsesindsats over for børn og ungeEn øget forebyggelsesindsats over for børn og unge med henblik på at undgå udvikling af kræftsygdommesenere i livet bør tage afsæt i risikofaktorerne: Kost, rygning, alkohol, fysisk inaktivitet og UV-lys. Hos børnbør indsatsen primært rettes mod at forebygge overvægt, fremme sunde kostvaner, fysisk aktivitet og undgåudsættelse for store mængder UV-lys, hos unge tillige mod at forebygge rygestart og uhensigtsmæssigt alko-holindtag. Indsatserne bør bl.a. medtænke betydningen af rollemodeller, familiernes vaner, indsatser i skolerog institutioner m.v. samt pris- og tilgængelighedspolitik.Styrket forebyggelsesindsats over for udsatte voksneEn øget forebyggelsesindsats over for voksne i særligt udsatte grupper, og grupper, der ikke nås ved den ge-nerelle forebyggelsesindsats, fx etniske minoriteter. I forhold til socialt udsatte anbefales det, at indsatserprimært rettes mod rygning, overvægt og uhensigtsmæssigt alkoholindtag. Indsatserne bør være både struk-turelle, opsøgende og målgruppetilpassede.Fælles faglige standarder for den kommunale forebyggelsesindsatsKommunerne bør i samarbejde med Sundhedsstyrelsen udarbejde fælles faglige standarder for den kommu-nale forebyggelsesindsats, herunder for kræftforebyggende indsatser, for at sikre høj kvalitet. Standardernekan på sigt indarbejdes i Den Danske Kvalitetsmodel for kommunerne.Målrettet og koordineret samarbejde mellem kommuner og almen praksisKommuner og almen praksis bør indgå klare aftaler om målrettet og koordineret samarbejde om sammen-hængende forebyggende indsatser, herunder om arbejdsdeling og indsatser i forbindelse med forebyggelse afkræft i borgerens nærmiljø. Aftalerne kan fx indgås i regi af sundhedsaftalerne.Målsætninger for kommunal forebyggelseDen enkelte kommune bør formulere klare målsætninger for forebyggelsesindsatsen mod kræft fx med ud-gangspunkt i kommunens sundhedsprofil og nationale anbefalinger. Målsætningerne kan fx være relateret til
3
forekomsten af risikofaktorer, særlige målgrupper i befolkningen, kommunale institutioner og arbejdsplad-ser.Tidlig opsporing og diagnostik
Målgruppetilpasset informationsindsats om kræftsygdomDer bør iværksættes en informationsindsats om kræftsygdomme, symptomer herpå, mulighederne for helbre-delse samt vigtigheden af tidlig opsporing og mulighed for screening. Indsatsen bør være målgruppetilpassetog bør anvende flere forskellige metoder. Informationsindsatsen bør særligt omfatte de væsentligste symp-tomer på kræft, de hyppigste kræftsygdomme samt kræftsygdomme, hvor tidlig diagnostik er af særlig be-tydning.Hurtig og tilgængelig lægefaglig vurdering i almen praksisAlmen praksis og speciallægepraksis bør sikre, at borgerne hurtigt og nemt kan få lægefaglig vurdering i al-men praksis og i særlige tilfælde speciallægepraksis. Det kan fx ske ved at udvide mulighederne for telefo-nisk konsultation samt for at modtage råd pr. e-mail. Almen praksis bør desuden aktivt støtte borgerne i atopsøge læge ved symptomer på sygdom.Hurtig adgang til diagnostiske undersøgelser og speciallægerådgivningAlmen praksis og speciallægepraksis bør have hurtig adgang til relevante diagnostiske undersøgelser - her-under endoskopiske undersøgelser og billeddiagnostiske undersøgelser - efter overordnede, landsdækkendekliniske retningslinjer samt let adgang til rådgivning fra relevante speciallæger på sygehusene. Det gælderikke mindst ved udredning af patienter, hvor der er mistanke om alvorlig sygdom, der kunne være kræft, her-under patienter med uspecifikke og atypiske symptomer, og hvor patienten ikke kan henvises til et eksiste-rende pakkeforløb.Indsats overfor udsatte grupperDer bør iværksættes en særlig indsats over for grupper med lavere social position og andre sårbare grupper.Indsatsen bør bl.a. omfatte særligt målrettet information, der giver borgeren mulighed for at træffe et infor-meret valg om deltagelse i screeningsprogrammer, og aktiv støtte for sikre et hensigtsmæssigt, koordineretudredningsforløb i den første fase af kræftforløbet.Særligt fokus på patienter med komorbiditetAlmen praksis og speciallægepraksis bør have særligt fokus på tidlig opsporing og diagnostik af eventuelkræftsygdom hos patienter med anden betydende sygdom (komorbiditet), idet symptombilledet kan værevanskeligt at tolke.Rehabilitering, senfølger og opfølgning
Rehabilitering til alle kræftpatienter med behovFor alle kræftpatienter bør der systematisk og løbende tages stilling til den enkeltes rehabiliteringsbehov.Kræftpatienter med påvist rehabiliteringsbehov bør tilbydes veltilrettelagte, målrettede og koordinerede ind-satser, som retter sig mod fysiske, psykiske, eksistentielle og sociale behov.Implementering af validerede redskaber til identificering af rehabiliteringsbehovDer bør udvælges og implementeres validerede redskaber, som anvendes landsdækkende, til identifikationog vurdering af rehabiliteringsbehov hos den enkelte kræftpatient.Landsdækkende, faglige retningslinjer for rehabilitering, senfølger og opfølgningDer bør med udgangspunkt i evidens og erfaring udarbejdes landsdækkende, faglige retningslinjer for rehabi-litering, senfølger og opfølgning, hvor opfølgning består af både klinisk kontrol og opfølgning på rehabilite-
4
ring og senfølger. I forbindelse med nye kræftbehandlinger bør der særlig fokuseres på systematisk opfølg-ning af potentielle senfølger.Forløbsprogram indeholdende rehabilitering, senfølger og opfølgningDer bør udarbejdes et generisk tværfagligt og tværsektorielt forløbsprogram for patienter med kræft omfat-tende bl.a. rehabilitering, senfølger og opfølgning. Forløbsprogrammet bør basere sig på landsdækkende fag-lige retningslinjer og kan evt. også indeholde indsatser vedrørende palliation.Skriftlig information om livet efter kræftbehandlingDer bør for hver kræftsygdom udformes generel information, der omfatter patientens handle- og kontaktmu-ligheder i forbindelse med rehabilitering, senfølger og opfølgning. Den skriftlige information understøtterden mundtlige og gives til patienten på et relevant tidspunkt i forløbet. Informationen bør ligeledes være til-gængelig i elektronisk format.Palliation
Forløbsprogram og kliniske retningslinjer for palliativ indsatsDer bør udarbejdes et generisk tværfagligt og tværsektorielt forløbsprogram for patienter med kræft omfat-tende bl.a. palliativ indsats. Forløbsprogrammet bør basere sig på landsdækkende kliniske retningslinjer forbåde det basale og specialiserede niveau og kan evt. også indeholde indsatser vedrørende rehabilitering, sen-følger og opfølgning.Aftalte rammer for den palliative indsatsKommuner og regioners forpligtelser og samarbejde på det palliative område i forbindelse med kræftpatien-ter bør indgå i det obligatoriske aftaleområde i sundhedsaftalerne, der vedrører indlæggelses- og udskriv-ningsforløb.Styrkelse af den palliative indsats på det basale niveauKommuner og sygehusafdelinger bør have en fastlagt strategi for den palliative indsats på det basale niveau.Strategien bør i kombination med landsdækkende kliniske retningslinjer på området sikre systematisk og ef-fektiv vurdering af behov med henblik på at tilbyde den enkelte kræftpatient individuelt tilrettelagte, målret-tede og koordinerede indsatser. Det bør sikres, at det basale niveau har mulighed for kontakt med det specia-liserede niveau døgnet rundt, herunder fx telefonisk rådgivning. Der bør endvidere være mulighed for, atkræftpatienter, der behandles på det basale niveau, kan få tilsyn fra det specialiserede niveau ved behov.Udbygning af den palliative indsats på det specialiserede niveauDe specialiserede palliative tilbud bør udbygges, så alle patienter med behov herfor efter visitation får ad-gang til tværfaglige palliative specialister, uanset hvor patienten opholder sig. Der er behov for en udbygningaf de sygehusbaserede palliative tilbud i lighed med den udbygning, der er sket på hospiceområdet. De spe-cialiserede palliative tilbud bør omfatte særlige palliative sengeafsnit på sygehusene, hospice, hjemmetilbudsamt ambulante tilbud og dagtilbud.Brugerinddragelse
Individuel patientinddragelseDe fagprofessionelle bør løbende sikre, at alle dele af det enkelte forløb er afstemt med kræftpatientens for-ventninger og ønsker. Den fagprofessionelle og patienten udarbejder i fællesskab en plan, der tager udgangs-punkt i patientens kompetence, herunder patientens sygdomsmæssige og psykosociale situation, bl.a. for atfremme patientens mulighed for egenomsorg. De fagprofessionelle informerer patienten om begrundelse forvalg af undersøgelser og konkrete indsatser. Der bør udarbejdes retningslinjer for indholdet i en plan, og pa-tienten accepterer og giver samtykke til planen. Information til og inddragelse af socialt udsatte udgør ensærlig udfordring og bør have særlig opmærksomhed.
5
Fokus på information ved overgange i patientforløbetDen fagprofessionelle bør ved overgange i patientforløbet, fx mellem afdelinger eller sektorer, informerekræftpatienten mundtligt og skriftligt om det videre forløb, tilbyde patienten en kopi af journalen og vejledeom, hvordan patienten selv kan bedre sin situation. Ved et ambulant forløb bør patienten regelmæssigt mod-tage information om og status for eget forløb.PårørendeinddragelseDe fagprofessionelle bør løbende involvere kræftpatientens pårørende i planer for patientforløbet i det om-fang, patienten ønsker det. De fagprofessionelle bør være opmærksomme på pårørendes ønsker om informa-tion og på, at pårørende kan være en ressource i forløbet. Herudover anbefales det, at der laves landsdæk-kende standarder, som beskriver de fagprofessionelles ansvar og arbejdsopgaver, hvis de pårørende har sær-lige behov, som fx børn og unge.Organisatorisk brugerinddragelseBrugere (kræftpatienter og pårørende) bør være involveret i relevante fora, hvor udvikling og evaluering afsundhedsvæsenet drøftes. Brugerrepræsentanter kan med fordel forberedes systematisk i repræsentation afgenerelle brugerperspektiver og i metoder til vidensindsamling om brugerperspektiver.Uddannelse og kompetenceudvikling
Øgede fagspecifikke kompetencerEn forudsætning for høj kvalitet i den specialiserede kræftbehandling er, at regioner og videnskabelige sel-skaber – bl.a. via udvikling af fagområder - sikrer efteruddannelse af sundhedsprofessionelle til at besiddespidskompetencer på højeste niveau, og at disse kompetencer løbende udvikles og justeres i overensstem-melse med den evidensbaserede viden på kræftområdet. Samtidig bør det sikres, at der rekrutteres og uddan-nes et tilstrækkeligt antal kvalificerede sundhedsprofessionelle til området.Øgede generelle kompetencerFagprofessionelle, der beskæftiger sig med forebyggelse, tidlig opsporing, rehabilitering, palliation og pati-entinddragelse i forhold til kræft i sundhedsvæsenet og i den kommunale sektor, bør have de rette generellekompetencer på områderne, inklusiv træning i kommunikation og sundhedspædagogik. Kompetencerne børerhverves systematisk på grund-, videre- og efteruddannelserne.Uddannelse i tværfagligt teamarbejdeDet bør sikres, at der på grund-, videre- og efteruddannelserne opbygges erfaring med at arbejde i tværfagli-ge teams. Uddannelserne bør i øget omfang fokusere på betydning af fag- og sektorkulturer og styrke kompe-tencer i kommunikation og samarbejde med henblik på at opnå større forståelse for de forskellige faggrup-pers viden og funktion.Grundlag for evidensbaseret praksisDet bør sikres, at fagprofessionelle, der er involveret i indsatsen på kræftområdet, har kompetencer til at ar-bejde evidensbaseret, herunder grundlæggende viden om dokumentation, forskning og analyser på sund-hedsområdet.Effektiv ressourceudnyttelseDet bør sikres, at personaleressourcerne på kræftområdet udnyttes mest effektivt, herunder bør fx mulighe-derne for opgaveglidning til andre faggrupper og fastholdelse af sundhedsprofessionelle udnyttes.
6
Forskning og udvikling
Styrkelse af kræftforskningsnetværkEksisterende og nye kræftforskningsnetværk bør styrkes og udvides ved samarbejde både i ind- og udlandmed øget fokus på forskning inden for aspekter af kræftområdet som beskrevet i oplægget, fx forebyggelse,rehabilitering, palliation og organisation på kræftområdet.Styrkelse af lokal infrastrukturI eksisterende og nye kræftforskningsnetværk bør den lokale infrastruktur styrkes fx ved adgang til generelbistand til design og udførelse af forskningsprojekter, herunder ved hjælp fra administrative medarbejdere,statistikere m.fl.Implementering af ny videnDer bør være øget ledelsesmæssigt fokus på implementering af ny viden i den daglige praksis i såvel statensom regioner og kommuner.Dokumentation og Monitorering
Evidensbaseret praksis og videndeling i forbindelse med nye initiativerDet anbefales, at evaluering af forudsætninger og konsekvenser altid gennemføres i forbindelse med nye ini-tiativer, og at der på landsplan arbejdes med koordineret vidensopsamling med henblik på videndeling og ra-tionel ressourceudnyttelse. Dette med henblik på at lokale og landsdækkende initiativer på kræftområdet ividest muligt omfang udfærdiges med baggrund i evidens og viden. Det er et fælles ansvar at sikre at evalue-ring og vidensopsamling integreres i drift og udvikling af sundhedsvæsenet.Katalog over behov for fremtidig dokumentation og monitoreringDet anbefales, at Sundhedsstyrelsen i samarbejde med udvalgte fagpersoner udarbejder et katalog over behovfor fremtidig dokumentation og monitorering med henblik på at sikre en klar koordinering og prioritering påtværs af de mange aktører på området, således at ressourcerne til dataindsamling udnyttes bedst muligt. Somgrundlag herfor anbefales det, at aktørerne på sundhedsområdet i fællesskab skaber nationalt overblik overeksisterende dokumentation og monitorering på kræftområdet.Tværsektoriel forløbsbaseret dokumentationDet anbefales, at der skabes grundlag for og etableres forløbsbaseret dokumentation på tværs af sektorer så-ledes, at data afspejler det samlede forløb for den enkelte borger og patient, herunder forebyggende tiltag.Der bør i videst muligt omfang arbejdes med brug af eksisterende data og IT-løsninger.Systematisk måling af og opfølgning på kvalitetDet anbefales, at organisering og metode fra de kliniske kvalitetsdatabaser udbredes med henblik på øgetindsamling af og opfølgning på kvalitetsdata. Udbredelsen skal koordineres fra nationalt hold og ske i allesektorer og til andre områder end sygdomsbehandling, fx forebyggende tiltag på tværs af sektorer.En sammenhængende indsats
Gode rammer for et samlet patientforløbDet bør sikres, at rammerne for indsatserne på kræftområdet understøtter sammenhængende forløb, bl.a.gennem et landsdækkende forløbsprogram for rehabilitering, senfølger, opfølgning og palliation. Det børovervejes, hvorvidt hele patientforløbet, herunder også forebyggelse og tidlig opsporing, kan indgå. Forløbs-programmet bør knyttes tæt an til pakkeforløb for kræft.
7
Klare aftaler for samarbejde mellem involverede aktørerDer bør være klare aftaler for ansvars- og arbejdsdeling, kommunikation og koordination mellem professio-nelle aktører i regionalt og kommunalt regi med henblik på at understøtte kræftpatienters forløb indenfor ogmellem sektorer.Systematisk erfaringsopsamlingDer bør foretages en systematisk opsamling af lokale erfaringer med koordinerende tiltag indenfor og mel-lem sektorer som fx multidisciplinære teams, forløbskoordinatorer og kontaktpersonordninger med henblikpå udbredelse af god praksis.Adgang til psykologhjælp ved behovDet bør sikres, at der er adgang til psykologhjælp, når fagprofessionelle vurderer, at der er behov herfor tilkræftpatienter og deres nærmeste pårørende som et led i hele kræftforløbet.
8
2 Baggrund og fokusområderI foråret 2009 meddelte Ministeren for Sundhed og Forebyggelse, at der skulle udarbejdes en ny kræftplan.Den første kræftplan i Danmark blev udgivet i 2000 og den anden i 2005. De nationale kræftplaner har detoverordnede formål at opstille anbefalinger for en forbedret indsats på kræftområdet. Kræftplanerne skal væ-re med til at sikre høj kvalitet og øge ensartetheden i indsatsen på tværs af landet samt øget fokus på kræft-området som helhed.Kræftplan I fokuserede på forbedringer af den sygdomsspecifikke, kliniske kræftbehandling. Kræftplan IIfokuserede i høj grad på sammenhængende patientforløb, overgange i patientforløbet og høj kvalitet i udred-nings- og behandlingsindsatsen, herunder pakkeforløb for kræft. Med introduktionen af pakkeforløb forkræft og Sundhedsstyrelsens specialeplanlægning, hvor den specialiserede kræftudredning og –behandlingsamles på færre enheder, er der igangsat vigtige tiltag med henblik på forbedring af udrednings- og behand-lingsindsatsen på kræftområdet. Det er endnu for tidligt at sige noget om resultatet af tiltagene, og det er ogsåfremover en opgave at sikre, at tiltagene fastholdes, implementeres og udvikles.’Styrket indsats på kræftområdet’ er et sundhedsfagligt oplæg til den af Ministeren bebudede nye kræftplan.Oplægget skal bidrage til en øget helhedsindsats på kræftområdet, hvor der stræbes efter høj internationalkvalitet også i det tidlige forløb og efterforløbet. Hvis antallet af nye kræfttilfælde skal begrænses, dødelig-heden reduceres og livskvaliteten forbedres, er der behov for at se på det samlede patientforløb - også de de-le, der ligger ud over udrednings- og behandlingsfaserne. Derfor fokuserer oplægget særligt på følgende om-råder:Borgerrettet forebyggelse og sundhedsfremme for at reducere antallet af nye kræfttilfældeTidlig opsporing og diagnostik for at mindske sygeligehed og dødelighed af kræftsygdomRehabilitering, senfølger og opfølgning for at hjælpe kræftpatienter og kræftoverlevere tilbage til engod hverdagPalliation for at fremme livskvaliteten for kræftpatienter med fremskreden og/eller langvarig sygdomgennem lindring og støtteInddragelse af kræftpatienten i alle faser af patientforløbet for at øge patientens tryghed og medvirketil bedre udbytte af behandlingenOplægget beskriver endvidere nødvendigheden af og forudsætningerne for forbedret forskning og udvikling,uddannelse og kompetenceudvikling, monitorering og dokumentation samt sammenhæng i indsatsen påtværs af enheder og sektorer.Formålet med oplægget er at sikre ’det hele patientforløb’ fra forebyggelse til rehabilitering og palliationmed fokus på ’den hele patient’. Oplægget skal bidrage til, at overgangene mellem patientforløbets faser oginvolverede aktører bliver mere smidige og sammenhængende. En borger, som oplever symptomer, har brugfor hurtig og kvalificeret udredning, uanset hvor det foregår. Tilsvarende har en kræftpatient ofte ikke kunbehov for behandling, men kan også have fysiske eller psykosociale behov som følge af sygdommen ellerbehandlingen, som bør varetages enten sideløbende med eller efter et behandlingsforløb. Patientens behovbør altid være udgangspunktet for indsatsen.Oplægget og dets anbefalinger retter sig mod politikere, administratorer og sygehusledelser samt de fagligemiljøer og fagprofessionelle, som alle skal være med til at sikre, at anbefalingerne omsættes til praksis ogdermed en styrket samlet indsats på kræftområdet. Herudover retter oplægget sig mod borgere, kræftpatienterog deres pårørende.
9
Nogle af anbefalingerne kan igangsættes og implementeres umiddelbart i form af konkrete initiativer. Andreanbefalinger nødvendiggør en videre afklarings- og beslutningsproces omkring de konkrete tiltag, som kaninvolvere aktører på både sundhedsfagligt, organisatorisk og politisk niveau. Endelig kan nogle af anbefalin-gerne kræve en længere udviklings- og implementeringsperiode. Introduktionen af pakkeforløb for kræft vi-ste, at kombinationen af et stærkt ledelsesmæssigt fokus og faglig enighed kan ændre kulturen og organisati-onen inden for kræftområdet på endog meget kort tid.En del af anbefalingerne kan ikke realiseres, uden at der fra politisk, administrativ og sundhedsfaglig side eropbakning og støtte dertil. En styrket indsats på kræftområdet vil kræve en målrettet satsning, også ved til-førsel af ressourcer.2.1 Udarbejdelse af oplæggetOplægget er udarbejdet over en meget kort periode fra december 2009 til juni 2010 af Sundhedsstyrelsen isamarbejde med repræsentanter fra kommuner, regioner, ministerier, faglige og videnskabelige selskaber ogorganisationer samt forskningsinstitutter. Under udarbejdelsen af oplægget har Sundhedsstyrelsen endvideretaget første skridt mod systematisk organisatorisk inddragelse af patienter og pårørende i relevant udvik-lingsarbejde på kræftområdet. Der har således været nedsat en referencegruppe bestående af patient- og pårø-renderepræsentanter og repræsentanter fra patientorganisationer, og patienter og pårørende har derfor haft di-rekte indflydelse. Referencegruppen har haft til opgave løbende at komme med forslag til og kommentere påkapitlerne. Sundhedsstyrelsen vil evaluere processen med henblik på at anvende erfaringerne i det videre ar-bejde med patient- og pårørendeinddragelse generelt.Der har været nedsat fem faglige arbejdsgrupper inden for følgende fokusområder: 1) Borgerrettet forebyg-gelse og sundhedsfremme, 2) Tidlig opsporing og diagnostik, 3) Patientinddragelse, 4) Rehabilitering, sen-følger og opfølgning samt 5) Palliation. Arbejdsgruppernes sammensætning fremgår af bilag 1. De øvrigekapitler er samlet på baggrund af de tværgående drøftelser i arbejdsgrupperne samt på baggrund af idéer frarelevante videnskabelige selskaber.Arbejdsgrupperne har bidraget med idéer og input til de enkelte kapitler og har på denne baggrund formule-ret og udvalgt konkrete anbefalinger på kort og lang sigt. Arbejdsgrupperne har endvidere bidraget med rele-vant og opdateret viden/evidens på området, idet der i forbindelse med udarbejdelsen af tidsmæssige grundeikke er foretaget systematiske litteratursøgninger. Nyeste erfaring, viden og evidens beror således primært påbidrag fra arbejdsgrupperne. Sundhedsstyrelsens Kræftstyregruppe er blevet orienteret om og har fulgt arbej-det.2.2 Initiativer efter Kræftplan I og IISundhedsstyrelsen udgav i 2000 Kræftplan I, som beskrev status og forslag til initiativer i relation til kræft-behandling i Danmark. Den første kræftplan fokuserede på det overordnede sygdomsspecifikke forbedrings-potentiale i den kliniske kræftbehandling.Kræftplan I anbefalede desuden, at der blev etableret en mulighed for at tilbyde patienter, som ikke kan til-bydes standardbehandling, en eksperimentel behandling. Forslaget førte i 2003 til oprettelse af Sundhedssty-relsens ekspertpanel (Second Opinion Udvalget), der rådgiver de ansvarlige, behandlende læger om muligeksperimentel behandling i konkrete tilfælde. Ordningen har tillige medført oprettelse af seks eksperimentel-le afdelinger landet over og udnyttes i stigende grad.I 2005 udgav Sundhedsstyrelsen Kræftplan II, der understregede behovet for ledelsesmæssig forankring ogdels anbefalede at styrke forebyggelsen af kræft og forbedre grundlaget for tidlig udredning og behandling,dels at patienten skulle opleve et sammenhængende forløb. Der er efterfølgende taget en række initiativer forat implementere planen.
10
Regeringen og Danske Regioner indgik den 12. oktober 2007 en aftale om gennemførelse af målsætningenom akut handling og klar besked til kræftpatienter. Ved denne politiske aftale blev det besluttet at indføre så-kaldte pakkeforløb for kræft for at undgå unødig ventetid. Pakkeforløbene blev implementeret i regionerne iløbet af 2008 og har givet grundlag for bedre kvalitet og ensartethed i behandlingen på tværs af hele landet.Der er anskaffet nye scannere med henblik på at forøge den diagnostiske kapacitet i forbindelse med intro-duktion af pakkeforløb, ligesom strålekapaciteten er blevet øget betydeligt med henblik på at leve op til nyekrav til strålebehandling. Denne store indsats har tillige øget kontrolarbejdet, herunder i relation til kvalitets-kontrol af udstyr og strålebeskyttelse, både centralt og decentralt.Screening for livmoderhalskræft har været praktiseret siden 1986, og i 2007 blev der etableret nationale an-befalinger for screeningen. Fra udgangen af 2009 er der etableret landsdækkende screening for brystkræft.Begge screeningsprogrammer har til formål at opspore kræfttilfælde og forstadier til kræft tidligt. Sundheds-styrelsen har i 2010 udarbejdet anbefalinger med henblik på en beslutning om at indføre landsdækkendescreening for tyk- og endetarmskræft.I forbindelse med strukturreformen i 2007 blev de tidligere krav til amterne om et fast antal hospicepladser ihvert amt overført til regionerne. Samtidigt blev genoptræning udlagt til kommunerne.For at forebygge bl.a. tobaksrelaterede kræftformer, heriblandt lungekræft, vedtog Folketinget i 2007 lovenom røgfri miljøer. Endvidere lancerede Ministeriet for Sundhed og Forebyggelse i 2009 i samarbejde medSundhedsstyrelsen en landsdækkende kampagne, som skulle få danskere til at holde op med at ryge.Efter 1. januar 2009 tilbydes piger i 12-års alderen gratis HPV-vaccination, hvilket formodes at kunne be-skytte flertallet mod senere udvikling af livmoderhalskræft, idet en kronisk infektion med HPV (human pa-pilloma virus) er en forudsætning for senere udvikling af livmoderhalskræft.Sundhedsstyrelsen har udarbejdet en opfølgning på Kræftplan II, og Ministeriet for Sundhed og Forebyggel-se har efterfølgende i 2009 udarbejdet en opfølgning. Opfølgningerne peger overordnet på, at Danmark ernået langt på kræftområdet, men at det også fortsat er behov for en fokuseret indsats.2.3 Udviklingen i forekomsten af og overlevelse efter kræftsygdomDer diagnosticeres årligt ca. 33.000 nye kræfttilfælde i Danmark. Forekomsten af nye kræfttilfælde er højerei Danmark end i andre europæiske lande, vi normalt sammenligner os med. Ydermere er dødeligheden iDanmark generelt højere for de fleste store kræftsygdomme. Dette til trods for at den samlede overlevelse erbedret over de senere år.Nedenstående tabel 1.1 viser overlevelsen for otte udvalgte kræftformer. Kræftformerne er udvalgt pga. hyp-pig forekomst og/eller ringe overlevelse. Tabellen viser udviklingen fra 2000-2007 i 1-, 3- og 5-års overle-velsen. Den intensiverede indsats i Danmark på kræftområdet gennem de sidste 10 år synes at have bidragettil en generel forbedret overlevelse. Af tabellen kan således ses, at overlevelsen er steget for de fleste kræft-formers vedkommende, og især er 1-årsoverlevelen forbedret. Det gælder særligt lunge-, prostata-, ægge-stok-, tyktarm- og endetarmskræft. Den procentuelle overlevelse efter bryst- og livmoderkræft er stort setuændret, mens særligt 5-års-overlevelsen efter livmoderhalskræft synes at være faldet i perioden. Det kanevt. skyldes ændringer i sygdomsstadierne på diagnosetidspunktet.
11
Tabel 1.1. Overlevende angivet i procent for udvalgte kræftformer i Danmark i perio-den 2000-2007, 1, 3 og 5 år efter diagnosenÅrLunge1352000281310324120012712933292002291310340720032912934672004301320053013348385722414968934837354616837236689835936956231677641046200630200733
3464Antalpersoner8280828384Prostata1606264676934951525951622 1748 1910 2116 2321Antalpersoner9595969596Bryst1888889888838184848253311 3439 3573 3450 3425Antalpersoner6972717271Æggestok151515153533454342415615627663600549Antalpersoner8687838383Livmoderhals174757168723717367645346406328378339Antalpersoner9190919290Livmoder185828285843838179825538593537538581Antalpersoner6768686870Tyktarm1535556555834849524951978 2073 2154 2141 2201Antalpersoner7474777676Endetarm1576063616234953545351025 1101 1079 1047 1124AntalpersonerKilde: Landspatientregistret, beregning af sygehusbaseret overlevelse
358584
383086
284696
314596
357976
366575
61586
59483
35090
33991
60172
53171
239979
233182
1177
1166
12
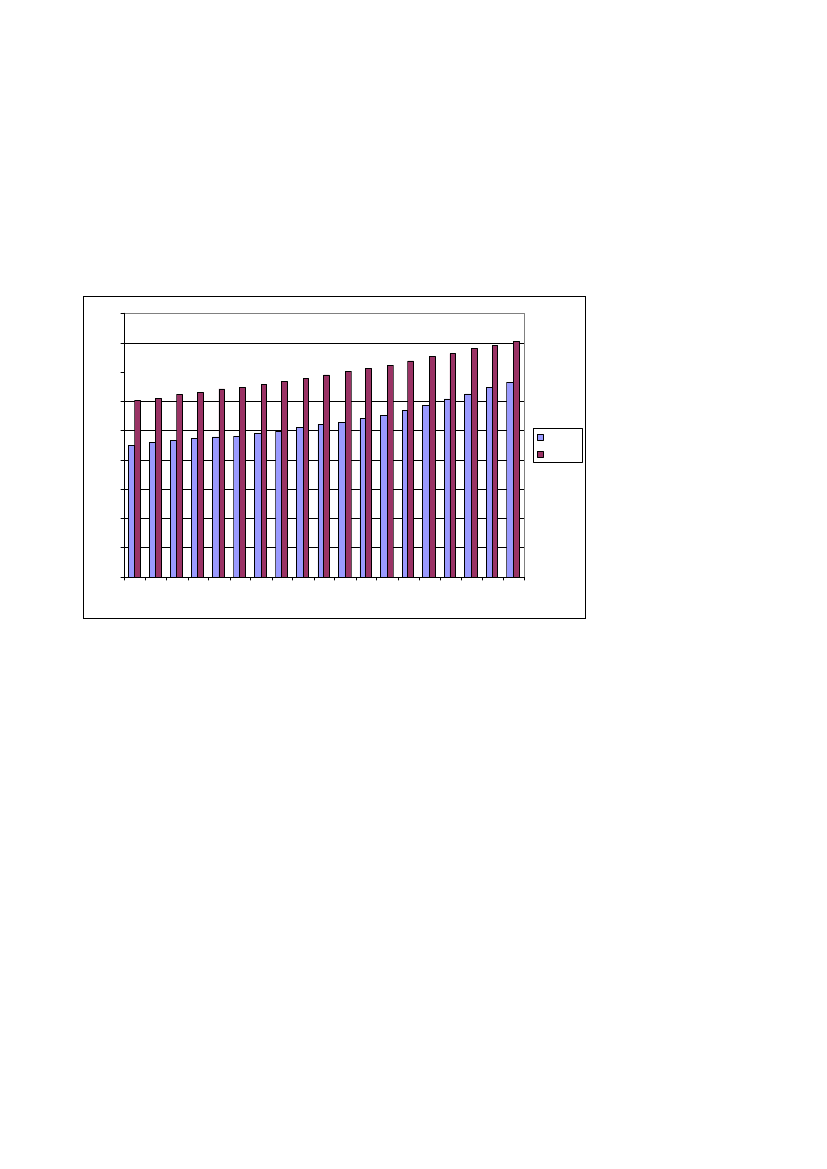
Ser man på antallet af patienter med kræftsygdom i Danmark, fremgår det af nedenstående figur 1.1, at densamlede prævalens, dvs. hyppigheden af danskere, der lever med eller er helbredt for en kræftsygdom, ersteget markant over de sidste årtier. Det stigende antal kræftpatienter er et resultat af en øget forekomst afnye kræfttilfælde på den ene side og nedsat dødelighed af mange kræftformer på den anden. Det gælder bådefor mænd og kvinder. Der er fortsat flere kvinder end mænd med kræftsygdom. Antallet af kræftpatienter ifigur 1.1 er beregnet for en befolkning med en alderssammensætning, der er uændret over tid, for at lettesammenligningen.Figur 1.1. Prævalens af kræft i Danmark 1990-2008, opgjort per 100.000 i en alders-standardiseret befolkning4500400035003000250020001500100050001990199119921993199419951996199719981999200020012002200320042005200620072008mændkvinder
Kilde: Cancerregistret
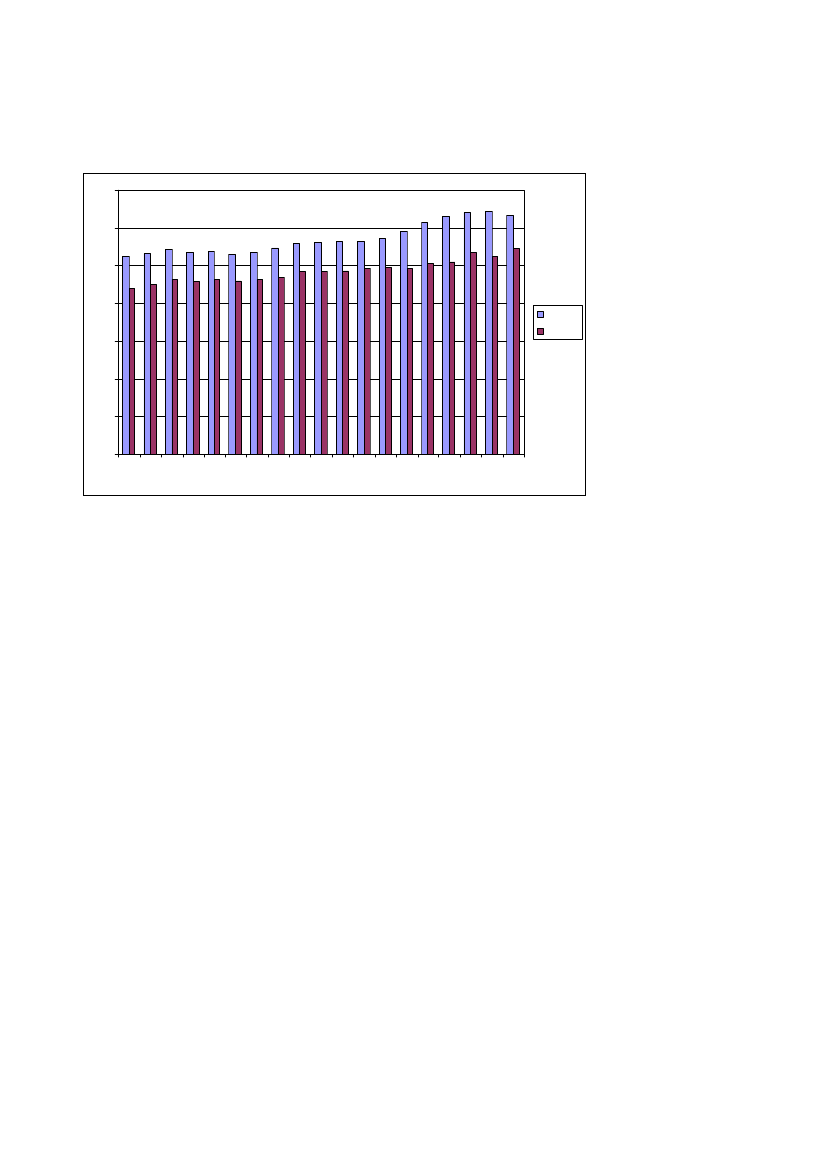
Som det fremgår af nedenstående figur 1.2., er også incidensen af kræftsygdom, dvs. antallet af nye kræfttil-fælde pr. år, steget i Danmark over de sidste årtier. Hyppigheden er beregnet for en befolkning med en al-derssammensætning, der er uændret over tid. Stigningen i incidensen gælder såvel mænd som kvinder. Selv-om der er flere kvinder end mænd, der har kræftsygdom i Danmark, er det flest mænd, der årligt får stillet enkræftdiagnose. Figuren viser dog en tendens til stabilisering i antallet af nye kræfttilfælde hos mænd.
13
Figur 1.2. Incidens af kræft i Danmark 1990-2008, opgjort per 100.000 i en alders-standardiseret befolkning700
600
500
400mændkvinder300
200
100
01990199119921993199419951996199719981999200020012002200320042005200620072008
Kilde: Cancerregistret
På trods af en stor indsats har vi en højere forekomst af kræftsygdom i Danmark og samtidig en højere døde-lighed af kræftsygdom end vore nabolande. Tabel 1.2 viser data fra Danmark og de andre nordiske land forotte kræftformer. Tallene er også her opgjort alderstandardiseret. Det fremgår af tabellen, at Danmark har hø-jere forekomst og dødelighed af kræftsygdom inden for de fleste kræftformer end de øvrige lande. Det gæl-der særligt tyktarms-, endetarms-, lunge-, bryst- og livmoderhalskræft. For så vidt angår livmoder-, ægge-stok- og prostatakræft er forekomsten forholdsvis lav i forhold til de øvrige lande, mens dødeligheden er høj.Forklaringerne på dette skal formentlig findes bl.a. i danskernes risikoadfærd over tid, et sent diagnosetids-punkt eller forskelle i diagnostisk tradition i Danmark set i forhold til andre nordiske lande. Med hensyn tilrisikoadfærd har danskerne gennem de sidste årtier haft et højere tobaks- og alkoholforbrug end i andre nor-diske lande. Danskerne har også over tid generelt været mere overvægtige.
14
Tabel 1.2. Incidens, prævalens og mortalitet, 2007, for udvalgte kræftformer opgjortper 100.000 i en aldersstandardiseret befolkningDanmarkmK37,231,219318421,116,42,82,327,015810,22,267,99863,25,617,11145,91,453,29044,24,5118,0125731,19,5Finlandmk23,018,31441409,66,91,81,417,01077,81,446,16446,23,910,5783,90,916,12812,41,2115,3127220,79,0Norgem37,523319,02,923,11678,52,054,69045,44,5Sverigemk27,725,516815913,810,52,11,919,31237,31,626,75230,62,613,6964,81,024,05422,62,2106,4125921,18,9
KræftformTyktarm
k34,323515,82,715,91294,51,435,67025,23,099,2111420,78,2
Endetarm
Lunge
Bryst
Livmoderhals
Livmoder
Æggestok
Prostata
IncidensPrævalensMortalitet*Risiko for at få sygdommenfør 75−års alderen (pct)IncidensPrævalensMortalitet*Risiko for at få sygdommenfør 75−års alderen (pct)IncidensPrævalensMortalitet*Risiko for at få sygdommenfør 75−års alderen (pct)IncidensPrævalensMortalitet*Risiko for at fåsygdommen før 75−årsalderen (pct)IncidensPrævalensMortalitet*Risiko for at fåsygdommen før 75−årsalderen (pct)IncidensPrævalensMortalitet*Risiko for at fåsygdommen før 75−årsalderen (pct)IncidensPrævalensMortalitet*Risiko for at fåsygdommen før 75−årsalderen (pct)IncidensPrævalensMortalitet*Risiko for at få sygdommenfør 75−års alderen (pct)
13,02612,81,0
4,3731,40,4
10,22392,60,9
9,01532,00,7
17,92143,31,6
20,32323,01,9
21,02452,22,0
20,22341,91,8
16,111911,11,4
12,61157,71,2
16,413810,11,3
12,51309,01,1
107,344334,47,6
129,999926,512,3
165,491634,012,0
146,0102234,413,3
* Mortalitetsdata stammer fra 2006Kilde: Engholm G, Ferlay J, Christensen N, Bray F, Gjerstorff ML, Klint Å, Køtlum JE, Ólafsdóttir E, Pukkala E,Storm HH. Association of the Nordic Cancer Registries. NORDCAN: Cancer Incidence, Mortality, Prevalence and Pre-diction in the Nordic Countries. Danish Cancer Society. Version 3.5. 2009. http://www.ancr.nu
15
2.4 Mål for ’Styrket indsats på kræftområdet’Som det fremgår ovenfor, er der stadig et betydeligt behov for at forbedre indsatsen på kræftområdet. Formå-let med oplægget er at bidrage hertil. Det er først og fremmest vigtigt, at antallet af nye kræfttilfælde reduce-res. Alene som følge af, at der bliver flere ældre, vil antallet af nye kræfttilfælde stige. Hvis anbefalingerne ioplægget realiseres, skønnes det, at antallet af nye kræfttilfælde vil kunne reduceres med 10 % over en ti-årigperiode i forhold til det forventede antal.Behandlingen af kræft bliver bedre og bedre, og flere kræftpatienter lever derfor længere med deres kræft-sygdom eller bliver helbredt. Det skønnes, at en realisering af anbefalingerne vil kunne reducere incidensenog dermed også prævalensen af kræftsygdomme, så de er på niveau med forholdene i de europæiske lande,som vi normalt sammenligner os med.En realisering af anbefalingerne i oplægget vil tillige muliggøre en forbedring af kræftpatienternes livskvali-tet gennem en forbedret rehabilitering og palliation m.m.2.5 Vigtige initiativer vedr. udredning og behandlingHøj faglig kvalitet i udredning og behandling er helt centralt for såvel kræftpatienter som samfundet. Der erallerede igangsat store og vigtige indsatser for at forbedre denne del af kræftpatientens forløb. Selvom ud-redning og behandling af kræftsygdom på sygehusniveau ikke er det primære fokus i oplægget, er det væ-sentligt at fremhæve de vigtigste igangværende indsatsområder og pege på enkelte nye.2.5.1Anbefalinger
Revision af pakkeforløb for kræftMålet er fortsat at sikre og udvikle hurtige og sammenhængende patientforløb samt høj kvalitet i udredningog behandling for alle kræftpatienter, herunder patienter med komorbiditet, recidiv og ældre patienter. Pak-keforløbene for kræft bør i regi af Sundhedsstyrelsen revideres i 2011, så understøttende behandling inklude-res, og med mulighed for tæt tilknytning til andre dele af patientforløbet, fx rehabilitering, senfølger, opfølg-ning og palliation.Samling af kræftudredning og -behandlingDen igangværende samling af kræftudredning og –behandling på færre sygehusenheder på såvel hoved- somspecialfunktionsniveau i forbindelse med Sundhedsstyrelsen specialeplanlægning og regionernes arbejdemed hospitalsplaner bør fortsat understøttes.Systematik ved introduktion af nye metoderRegionerne og de faglige miljøer bør udbygge en fælles landsdækkende systematik ved introduktion af nyeoperative teknikker samt nyt diagnostisk og terapeutisk apparatur. Systematikken bør tage hensyn til, at in-troduktionen af nye metoder ikke forsinkes unødigt. Erfaringer fra Sundhedsstyrelsens Nationale Udvalg tilVurdering af Kræftlægemidler (UVKL), der har til formål at vurdere nye kræftlægemidler med henblik pånational ibrugtagning, kan anvendes i dette arbejde.2.5.2Fortsat fokus på effektiv udredning og behandling af høj faglig kvalitet
Udredning og behandling på kræftområdet udvikler sig hurtigt, og nye diagnostiske metoder og behandlingerbliver løbende implementeret i klinikken. Samtidig sker der store organisatoriske forandringer som følge afbl.a. indførelsen af pakkeforløb for kræft og den planlagte samling af kræftbehandling på færre sygehuse.Kræftplan II anbefalede, at pakkeforløb for kræft blev udbredt landsdækkende med det formål at optimere ogsikre hurtige udrednings- og behandlingsforløb, herunder efterbehandlingsforløb. I 2007 indgik regeringen
16
og Danske Regioner en aftale om gennemførelse af målsætningen om akut handling og klar besked til kræft-patienter. Med aftalen blev udarbejdelsen af pakkeforløb for kræft igangsat.Pakkeforløbene bygger på de videnskabelige selskabers kliniske retningslinjer, oftest i regi af De Multidisci-plinære Cancer Grupper (DMCG’er), der blev oprettet efter forslag i Kræftplan II. Pakkeforløbene blev ud-arbejdet af bredt sammensatte, tværfaglige arbejdsgrupper med repræsentanter fra DMCG’erne, Dansk Sel-skab for Almen Medicin, Dansk Sygepleje Selskab, regionerne og Sundhedsstyrelsen. Med pakkeforløbeneer der kommet fælles retningslinjer for udredning og behandling af kræftsygdomme i Danmark. Forløbene erimplementeret i regionerne med udgangen af 2008. I forbindelse med indførelsen af pakkeforløbene blev dernedsat en Task Force for kræftområdet, som skal sikre forankringen af pakkeforløbene.Hvert pakkeforløb starter ved begrundet mistanke om kræftsygdom og beskriver et standardforløb, hvor deenkelte trin er tilrettelagt som tids- og indholdsmæssigt veldefinerede begivenheder, der som udgangspunktfølger et på forhånd booket tidspunkt. I pakkeforløb indgår:hvilke undersøgelser og behandlinger, herunder efterbehandling, der indgår i de enkelte forløbetablering af multidisciplinære teamshvor længe de enkelte dele af forløbet må tagestandarder for information til patient og pårørendemålepunkter for monitorering af de enkelte forløbDet er endnu for tidligt at sige noget om effekten af indførelsen af pakkeforløb for kræft i forhold til overle-velsen. Sundhedsstyrelsen monitorerer og offentliggør løbende forløbstider på kræftområdet. De kliniske da-tabaser for tarm- og lungekræft viser, at der er sket et signifikant fald i ventetiden for både tarm- og lunge-kræftpatienter. Før implementeringen af pakkeforløb for tarmkræft var den gennemsnitlige ventetid på ca. 44dage fra henvisningsdato til operation. Efter pakkeforløbet blev indført, faldt samme tal til 27 dage, hvilket eret fald på over 37 %. I perioden 2003 til 2007 var andelen af lungekræftpatienter, som blev opereret inden for42 dage, efter de er begyndt på et udredningsforløb, mellem 28 og 34 %. Efter implementeringen af pakke-forløb for lungekræft er samme andel på 54 %. Billedet varierer meget over tid og fra region til region, menisær synes implementeringen af pakkeforløbene inden for det medicinske område at give udfordringer.Tiden fra første symptom på en kræftsygdom til behandlingen påbegyndes, har betydning for patientensprognose for en lang række kræftformer. Det vil derfor i de kommende år være vigtigt at understøtte og fast-holde udviklingen i retning af kort ventetid og hurtige patientforløb samt høj kvalitet på kræftområdet. Somet led heri bør kliniske retningslinjer for udredning og behandling løbende opdateres i henhold til ny nationalog international udvikling og viden, og de bør indarbejdes i reviderede pakkeforløb for kræft. Der bør læggesen konkret plan herfor, herunder med hvilken kadence og i hvilket regi revideringen skal ske.Det bør overvejes, hvordan flere patienter på en hensigtsmæssig måde kan inkluderes i pakkeforløbene fx pa-tienter med tilbagefald af kræftsygdommen, eller hvordan patienter med ukarakteristiske symptomer elleranden alvorlig sygdom (komorbiditet), og som derfor ikke henvises til et pakkeforløb, kan sikres et forløbsamt udredning og behandling af samme høje kvalitet og uden unødig ventetid. En stor del af kræftpatienter-ne er ældre på diagnosetidspunktet. Ældre patienter kan have særlige problemer fx pga. nedsat organfunkti-on, som kan have stor betydning for udrednings- og behandlingsforløbet.Kræftsygdommen i sig selv og den behandling, som anvendes, medfører for mange kræftpatienter store ge-ner. Såkaldt understøttende behandling (supportive care) drejer sig om at forebygge og afhjælpe sådanne bi-virkninger i hele kræftforløbet. Understøttende behandling indbefatter medicinsk og fysisk behandling, psy-kologisk støtte m.m. Kliniske retningslinjer for understøttende behandling direkte relateret til udredning ogbehandling bør indgå i pakkeforløbene, så kontinuiteten bevares for kræftpatienten. Tilsvarende bør kliniskeretningslinjer for rehabilitering og palliation knyttes tæt an til pakkeforløbene for kræft.
17
Med Sundhedsstyrelsens specialeplanlægning, som blev offentliggjort i februar 2010, vil der generelt ske ensamling af specialfunktioner, herunder specialiseret kræftudredning og –behandling, på færre sygehuse. Spe-cialeplanlægningen skal sikre en høj faglig kvalitet i behandlingen, helhed i patientforløbene og den bedsteudnyttelse af ressourcerne. Specialeplanlægningen skal desuden fremme den nødvendige opbygning og ved-ligeholdelse af ekspertise, forskning og udvikling for at sikre den bedste behandling af patienterne. Det ervigtigt, at udviklingen mod samling af kræftudredning og –behandling fastholdes.Der eksisterer vedtagne procedurer for introduktion og ibrugtagning af nye lægemidler i EU og nationalt.Nye lægemidler godkendes af det Europæiske lægemiddelagentur (EMA) ud fra den videnskabelige doku-mentation med henblik på markedsføring i EU. Derefter kan lægemidlet i princippet benyttes frit i Danmarkvia den frie ordinationsret. Sundhedsstyrelsen har nedsat Det Nationale Udvalg til Vurdering af Kræftlæge-midler (UVKL), der har til formål at vurdere nye kræftlægemidler med henblik på national ibrugtagning.Udvalget rådgiver Sundhedsstyrelsen sammen med Kræftstyregruppen. Der eksisterer ikke en tilsvarendefælles systematik før introduktion og ibrugtagning af nye operative teknikker, diagnostisk og terapeutisk ap-paratur som fx nye scanningsmetoder, og det bør overvejes at etablere en sådan. Systematikken bør tage hen-syn til, at introduktionen af nye metoder ikke forsinkes unødigt.
18
3 Borgerrettet forebyggelse og sundhedsfremmeEn effektiv forebyggelse kan ændre befolkningens livsstil, så risikoadfærd, der kan lede til kræft, reduceres.Det er i dag en kendsgerning, at rygning er en meget væsentlig årsag til kræft. Hvis anbefalingerne om bor-gerrettet forebyggelse og sundhedsfremme realiseres, vil det medvirke til at reducere antallet af rygere iDanmark. Målet er fortsat at reducere andelen af rygere, og at rygestart hos unge reduceres med 50 % overen tidsperiode på 5 år.3.1 AnbefalingerØget forebyggelsesindsats over for børn og ungeEn øget forebyggelsesindsats over for børn og unge med henblik på at undgå udvikling af kræftsygdommesenere i livet bør tage afsæt i risikofaktorerne: Kost, rygning, alkohol, fysisk inaktivitet og UV-lys. Hos børnbør indsatsen primært rettes mod at forebygge overvægt, fremme sunde kostvaner, fysisk aktivitet og undgåudsættelse for store mængder UV-lys, hos unge tillige mod at forebygge rygestart og uhensigtsmæssigt alko-holindtag. Indsatserne bør bl.a. medtænke betydningen af rollemodeller, familiernes vaner, indsatser i skolerog institutioner m.v. samt pris- og tilgængelighedspolitik.Styrket forebyggelsesindsats over for udsatte voksneEn øget forebyggelsesindsats over for voksne i særligt udsatte grupper, og grupper, der ikke nås ved den ge-nerelle forebyggelsesindsats, fx etniske minoriteter. I forhold til socialt udsatte anbefales det, at indsatserprimært rettes mod rygning, overvægt og uhensigtsmæssigt alkoholindtag. Indsatserne bør være både struk-turelle, opsøgende og målgruppetilpassede.Fælles faglige standarder for den kommunale forebyggelsesindsatsKommunerne bør i samarbejde med Sundhedsstyrelsen udarbejde fælles faglige standarder for den kommu-nale forebyggelsesindsats, herunder for kræftforebyggende indsatser, for at sikre høj kvalitet. Standardernekan på sigt indarbejdes i Den Danske Kvalitetsmodel for kommunerne.Målrettet og koordineret samarbejde mellem kommuner og almen praksisKommuner og almen praksis bør indgå klare aftaler om målrettet og koordineret samarbejde om sammen-hængende forebyggende indsatser, herunder om arbejdsdeling og indsatser i forbindelse med forebyggelse afkræft i borgerens nærmiljø. Aftalerne kan fx indgås i regi af sundhedsaftalerne.Målsætninger for kommunal forebyggelseDen enkelte kommune bør formulere klare målsætninger for forebyggelsesindsatsen mod kræft fx med ud-gangspunkt i kommunens sundhedsprofil og nationale anbefalinger. Målsætningerne kan fx være relateret tilforekomsten af risikofaktorer, særlige målgrupper i befolkningen, kommunale institutioner og arbejdsplad-ser.3.2 StatusKræftforebyggelse og -sundhedsfremme har til formål at undgå, at kræftsygdom opstår eller videreudviklersig. Indsatsen sigter på at fremme sundhed, bl.a. ved at styrke de individuelle ressourcer samt sociale og sam-fundsmæssige rammer, der påvirker vores sundhedstilstand og -adfærd. I dette kapitel omfatter kræftfore-byggelse alene den borgerrettede forebyggelse og sundhedsfremme, der lovgivningsmæssigt er en kommunalopgave, idet regionerne har en forpligtigelse til at rådgive kommunerne desangående. Regionerne har sam-men med kommunerne ansvaret for den patientrettede forebyggelse, som i dette oplæg beskrives i sammen-hæng med rehabilitering, senfølger og opfølgning.Nødvendigheden af kræftforebyggelse blev påpeget i Kræftplan I og endnu tydeligere i Kræftplan II, hvorder blev fremsat en række konkrete anbefalinger til en styrket forebyggelsesindsats.
19
Ifølge WHO er der tilstrækkelig viden i dag til at forebygge op til 40 % af de nye kræfttilfælde, der opstår iden vestlige verden og knap 50 % af alle kræftdødsfald1. En styrket forebyggelsesindsats rettet mod de kend-te kræftassocierede risikofaktorer vil for mange områders vedkommende være identisk med forebyggelse afandre livsstilssygdomme. Derved kan forebyggelsesindsatsen være fælles for mange områder og generelt ha-ve positiv betydning for forekomsten både af kræft og af komorbiditet, som har betydning for overlevelsenefter kræft.3.2.1Risikofaktorer
Der foreligger evidens for en lang række faktorers betydning for udvikling af kræftsygdomme. Det drejer sigførst og fremmest om risikofaktorerne: Kost, rygning, alkohol, fysisk inaktivitet og UV-lys. Hertil kommeren lang række kendte, men kvantitativt mindre betydende risikofaktorer på miljøområdet som luftforurening,radon og anden ioniserende stråling, kræftfremkaldende stoffer i arbejdsmiljøet samt infektioner, fx infektionmed HPV.Kræftformerne med det største kendte forebyggelsespotentiale er luftvejskræft (svælg, lunge, lungehinder),kræft i det øvre fordøjelsessystem (mund og tunge, hals, spiserør, mavesæk), hudkræft (modermærkekræft),kræft i urinveje (nyrer, nyrebækken og urinblære) samt livmoderhalskræft.Rygning
Set i et internationalt perspektiv er dødeligheden af den tobaksrelaterede lungekræft fortsat markant højere iDanmark end for gennemsnittet af OECD-landene trods reduktion i danskernes tobaksforbrug i perioden1997-20072. En europæisk undersøgelse placerer Danmark sig som nr. 18 ud af 30 lande på en liste, der ran-gerer lande efter den samlede virksomme forebyggelsesindsats mod rygning3. Procentandelen af unge daglig-rygere på 16-20 år er faldet fra 21 % i 2000 til 11 % i 2008 og godt en tredjedel af disse ønsker at holde opmed at ryge. Blandt voksne ryger ca. 20 % dagligt, og 60 % af disse vil gerne stoppe. Danmark ligger langthøjere end Sverige og på niveau med Finland og Norge med hensyn til daglig rygning og over OECD-gennemsnittet4.Fysisk inaktivitet, uhensigtsmæssig kost og overvægt
Andelen af voksne med selvrapporteret svær overvægt (BMI på 30 og derover) er vokset fra 5 % i 1987 til11 % i 2005, mens andelen af overvægtige i Norge og Sverige var på hhv. 9 % (2005) og 10 % (2007).Blandt de 11-15-årige danske børn rapporterer tiltagende flere at føle sig i dårlig fysisk form og at bruge me-re tid på stillesiddende aktiviteter. I 2008 angav kun 25 % af de 11-15-årige, at de udøver en times fysisk ak-tivitet dagligt, som Sundhedsstyrelsens anbefaler. 51 % af voksne mænd og 55 % af voksne kvinder følgerikke Sundhedsstyrelsens anbefalinger om en halv times fysisk aktivitet dagligt5.UV-stråling
Danskernes solvaner (dvs. solbadning og solariebrug) er en væsentlig udfordring i forhold til kræftudvikling.En stor og stigende del af befolkningen bliver fx solskoldede hver sommer, det gælder både børn og voksne.Solskoldning er en kendt prædiktor for udvikling af hudkræft6.Alkohol
Undersøgelser af alkoholvaner hos unge i Europa viser, at danske og østrigske unge sammenlignet med øvri-ge europæiske unge drikker hyppigere og mere. Danskernes samlede alkoholindtag ligger på godt 12 liter år-ligt mod et OECD gennemsnit på knap 10 liter og et svensk og norsk forbrug på knap 7 liter alkohol årligt7.De unges alkoholkultur afspejler de voksnes normer og alkoholforbrug, der ligger i den øverste femtedelblandt OECD landene.Social gradient
Der er en sammenhæng mellem sociale og økonomiske forhold og risikoen for at udvikle bestemte kræftsyg-domme8 9 10. Mennesker med lav socioøkonomisk position har en højere incidens af flere former for kræft oggenerelt mindre udbytte af forebyggende indsatser samt sværere ved at mestre deres sygdom. Der er kun
20
sparsom viden om, hvordan social ulighed i sundhed kan imødegås, og hvordan adfærden i de grupper, der ersærligt udsat for kræftsygdom, kan ændres.3.2.2Forebyggelsesmetoder og rammer for forebyggelse
Sammenhængen mellem kendte risikofaktorer og helbredseffekter, herunder kræftudvikling, er relativt vel-beskrevet, mens dokumentationen for virksomme forebyggelsesmetoder ofte er sparsom.Forebyggelsesmetoder kan opdeles i:Individrettede tilbud: Forebyggelsestilbud til den enkelte borger eller patient som fx rygestopkurserog undervisningBefolkningsrettede tilbud: Information som fx kampagner og pjecerRammesættende eller strukturelle indsatser: Lovgivning og regulering som fx afgifter, tilskud, for-bud, påbud og infrastrukturIndividrettede tilbud kan iværksættes af fx kommuner, almen praksis og interesseorganisationer.Befolkningsrettede informationsindsatser kan iværksættes af fx staten, kommuner eller interesseorganisatio-ner. Effekten af befolkningsrettede tilbud i form af generel folkeoplysning og informationsindsats som en-keltstående indsatser er dog ikke entydig.Derimod er en række strukturelle tiltags effekt og omkostningseffektivitet veldokumenteret. Den gavnligevirkning af indførelse af sundhedspolitikker på arbejdspladser og i kommunale institutioner er veldokumen-teret for rygepolitikkens vedkommende, mens der ikke foreligger dokumentation for effekten af politikkervedr. kost, fysisk aktivitet og alkohol.Staten spiller en rolle i forhold til rammesættende og strukturelle indsatser på nationalt niveau i form af lov-givning og fx prisregulering. Regeringen har med sundhedsprogrammet ’Sund hele livet’ (2001), Sundheds-loven (2005), Forebyggelseskommissionens rapport (2009) og National handlingsplan for forebyggelse(2009) defineret de overordnede rammer for den primære forebyggelse af sygdom i Danmark.Sundhed og trivsel skabes oftest uden for sundhedssektoren. Sundhedsfremme og forebyggelse af sygdom eren fælles opgave, der går på tværs af faggrænser, ansvarsområder og sektorgrænser. Det er en fælles udfor-dring at få en samlet forståelse af mål og midler i forebyggelsesarbejdet. Derfor er lovgivning og indsatser påandre ressortområder med væsentlig indflydelse på befolkningens sundhed, herunder velfærds-, uddannelses-, transport-, social-, beskæftigelses-, fødevare-, miljø- og kulturområdet, også vigtige at inddrage. Der er til-tagende behov for at vurdere de sundhedsmæssige konsekvenser af planer og beslutninger om nye indsatserpå tværs af ansvarsområder, både lokalt og centralt.Det generelle indtryk er, at den lokalpolitiske bevågenhed, de anvendte kommunale ressourcer, herunderkompetencer og kapacitet, på sundheds- og forebyggelsesområdet varierer kommunerne imellem. Der er fortiden ingen formelle krav til indholdet i den kommunale forebyggelsesindsats. Med de obligatoriske sund-hedsaftaler har kommuner og regioner fået et væsentligt redskab til at styrke dialogen, koordinationen ogkvalitetsudviklingen af forebyggelsesindsatserne på tværs af sektorerne, bl.a. mellem kommuner og almenpraksis.Et opmærksomhedspunkt er, hvorvidt forebyggelsesindsatserne rent faktisk implementeres som forventet.Der har i en dansk sammenhæng generelt ikke været stort fokus på forudsætningerne for at implementere nyesundhedsfremmende og forebyggende tiltag. Det gælder såvel organisatoriske, kulturelle, økonomiske og po-litiske forhold som de udførende professionelles kompetencer og samarbejdsrelationer på tværs af fag ogforvaltninger. Effekten af forebyggelsesindsatser kan være meget kontekstafhængig og kan derfor ikke altidoverføres fra en målgruppe til en anden eller fra et sted til et andet.
21
3.3 Udvikling og vision3.3.1Risikofaktorer
Det er muligt at beregne forebyggelsespotentialet på basis af videnskabelige undersøgelser af befolknings-grupper, hvor enkelte risikofaktorer for kræft kortlægges og den enkelte faktors betydning for kræftforekom-sten vurderes11. Såfremt forebyggende tiltag iværksættes så tidligt, at fuld effekt kan opnås, vurderes fore-byggelsespotentialet for kræftsygdomme at være ganske betydeligt, dvs. på omkring 40 % af alle nye kræft-tilfælde.Totalt rygestop forventes at kunne forebygge 26 % af kræfttilfælde hos mænd og 14 % hos kvinder. Sunderemad, mere fysisk aktivitet og forebyggelse af overvægt forventes at kunne forebygge 24-26 % af alle kræft-tilfælde12. Hvis UV-stråling (sol) undgås, forventes det at kunne forebygge 3 hhv. 4 % af kræfttilfælde hosmænd og kvinder. Et minimeret alkoholindtag har et kræftforebyggelsespotentiale på 3 hhv. 1 % hos mændog kvinder. Disse procenttal på alkoholområdet må betragtes som minimumsskøn pga. udbredt underrappor-tering. Fremskrives det forventede antal kræfttilfælde til 2018, vil forebyggelsespotentialet på dette tidspunktvære mere end 14.000 kræfttilfælde årligt.Der ligger et særligt forebyggelsespotentiale i at sætte ind overfor børn og unge, hvis sundhedsvaner får be-tydning for fremtidig kræftudvikling. I forebyggelsesindsatsen bør indtænkes betydningen af rollemodeller,familiernes vaner samt indsatser i skoler og institutioner.Rygning
Hvert tredje kræftdødsfald i Danmark vurderes at skyldes rygning, og mange kunne spares for belastendesygdom og behandlinger, hvis de ikke røg. En effektiv indsats for at mindske antallet af rygerelateredekræftdødsfald kræver en bred indsats. På individrettet niveau bør rygestart forebygges med særlig indsatsover for børn og unge. Gentagne internationale studier gennem de sidste ti år har vist, at prisen på tobak harstor betydning for unges rygning13. Herudover bør alle, som ønsker at være røgfri, tilbydes effektive ryge-stopprogrammer, og især bør der være rygestoptilbud målrettet kortuddannede og socialt udsatte grupper.Der kan iværksættes yderligere informationskampagner til befolkningen som helhed om bl.a. risiko ved bådeaktiv og passiv rygning. Strukturelle tiltag mhp. forebyggelse af rygerelaterede kræfttilfælde bør ske i formaf højere tobakspriser, men kan også omfatte, at færre udsættes for tobaksforurenet luft, begrænsning af syn-lig tobak på salgsstederne, forbud mod røg på arbejdspladser og i det offentlige rum - især bør der tilstræbestotal røgfrihed på uddannelsesinstitutioner, hvor især børn og unge færdes.Fysisk inaktivitet, uhensigtsmæssig kost og overvægt
Knap halvdelen af danskere er overvægtige (BMI > 25), hvilket bidrager betydeligt til kræftrisikoen. Der erdokumentation for, at mad og drikke med mange kalorier, forarbejdet kød og kød fra 4-benede dyr øger risi-koen for kræft, mens vegetabilier og fuldkorn antages at mindske risikoen. Det er derfor hensigtsmæssigt, atder udvikles og fremmes sociale normer, som støtter børn og unge i at spise sundt, samt at der indføres sundekost- og bevægelsespolitikker i offentlige institutioner og på arbejdspladser. Ifølge Forebyggelseskommissi-onen er der ca. 4.400 årlige dødsfald, herunder også kræftdødsfald, som kan henføres til uhensigtsmæssigekostvaner. Styrkede incitamenter til detailhandlen og fødevareproducenterne for at udvikle og markedsføresundere fødevarer kan ligeledes bidrage til at gøre det sunde valg lettere for forbrugeren. For at tilskynde tilmere fysisk aktivitet kan kommunerne planlægge med henblik på et mere fysisk aktivt byliv fx i forhold tilaktiv transport og anderledes brug af byens rum. Derudover kan der med fordel, i de indsatser der gennemfø-res, fokuseres på, at børn og unge opnår sunde vaner i forhold til bevægelse.UV-stråling
Kræft i huden er den hyppigste kræftsygdom i Danmark, og over de seneste 30 år er antallet af tilfælde tre-doblet. Langt størstedelen af patienter med almindelig kræft i huden helbredes, mens patienter med moder-mærkekræft har en dårligere prognose. UV-stråling fra solen og solarier øger risikoen for kræft i huden mar-kant. Mindst 80 % af alle tilfælde kan forebygges ved at undgå solskoldninger og nedsætte den totale livs-tidsdosis af UV-stråling. Vigtige forebyggelsestiltag på dette område kan være at indføre sol-politikker i of-
22
fentlige institutioner og virksomheder med udendørsarbejde samt restriktioner for brug af solarium, særligt iforhold til børn og unge. Dertil kommer, at en reduktion af det kommunale udbud af solarier kunne værehensigtsmæssig. WHO’s kræftforskningcenter IARC anbefaler i deres seneste rapport, at ingen under 35 årbenytter solarier for at undgå udviklingen af hudkræft. Formentlig vil også øget uddannelse af nybagte for-ældre i hensigtsmæssig soleksposition kunne bidrage til en bedre forebyggelse på dette område.Alkohol
Et overdrevent alkoholindtag bidrager til en forringet sundhedstilstand, herunder også en øget kræftrisiko,hvorfor alkoholindtag bør minimeres. Der er ingen kendt nedre grænse for alkoholindtag i forhold til kræft-udvikling, men Sundhedsstyrelsens generelle anbefalinger på området bør altid overholdes. Særligt i forholdtil unge kan aldersgrænsen for køb af alkohol hæves fra 16 år til 18 år, og der kan indføres alkoholpolitik påuddannelsesinstitutioner. En skærpet prispolitik vil ligeledes være af betydning ikke mindst for de unges for-brug. En øget oplysning om sundhedsskadelige effekter af alkohol kan være et motiverende udgangspunktfor ændring af alkoholvaner.Social gradient
Der er behov for en øget forebyggelsesindsats overfor voksne i særligt udsatte grupper og grupper, der ikkekan nås ved generelle forebyggelsesindsatser, med henblik på at forebygge udvikling bl.a. af kræftsygdom.Forskning peger på, at strukturelle tiltag som fx forbud og afgifter har en særlig gavnlig effekt for befolk-ningsgrupper med lav socioøkonomisk position og dermed også en vis effekt i forhold til at udligne socialulighed i sundhed.3.3.2Forebyggelsesmetoder og rammer for forebyggelse
For at fremme og sikre den primære forebyggende indsats, herunder kræftforebyggelsen, for borgerne må derførst og fremmest fokuseres på rammerne for indsatsen i kommunerne. Der er brug for kompetenceudvik-ling, systematisk kvalitetsarbejde og styrkelse af partnerskaber og organisering internt på tværs af kommu-nens ansvarsområder samt eksternt med andre kommuner, praktiserende læger og andre fagspecialister, an-dre myndigheder, forskningsinstitutioner og frivilligsamfundet og private aktører. Dette bør ske med inddra-gelse af borgere og lokale beslutningstagere og forudsætter tilstrækkelig ressourcetilførsel. Et eksempel kun-ne være at indbygge forebyggende indsatser i de strategiske VVM-redegørelser (Vurderinger af Virkningerpå Miljøet) i kommunerne. Ved organiseringen skal det fx afklares, hvilke indsatser, der ydes på individni-veau, og hvilke der gives på gruppe- og strukturelt niveau.
International Agency for Research on Cancer. World Cancer Report 2008. 2008.http://www.iarc.fr/en/publications/pdfs-online/wcr/index.php2OECD Indicators. Health at a Glance 2009. 8. december 2009.http://www.oecdiliberary.org/content/book/health_glance-2009-en3Joosens L, Raw M. The Tobacco control scale: A new scale to measure country activity. Tobacco Control2006;15:247-253.4Sundhedsstyrelsen og Kræftens Bekæmpelse. Unges livsstil og dagligdag 2008. Muld rapport nr. 7. August2009. http://www.cancer.dk/NR/rdonlyres/B80033B8-4431-4BC5-9DBF-E96AD145EA24/0/MULD2008.pdf?category=1&category=115DTU Fødevareinstituttet. Fysisk aktivitet i den voksne danske befolkning 2003-2006: Med fokus på anbefa-lingerne for fysisk aktivitet. 2009.http://www.food.dtu.dk/Default.aspx?ID=12969&PID=88546&NewsID=19966Kræftens Bekæmpelse og TrygFonden. Solundersøgelsen 2008: En kortlægning af danskernes solvaner.2009.http://www.cancer.dk/NR/rdonlyres/7971BAE7-709A-4689-9354-7E486624C976/0/Solvaneunders%c3%b8gelsen2008mindre.pdf?category=1&category=117Se fodnote 2.
1
23
Carlsen K, Høybye MT, Dalton SO, Tjønneland A. Social inequality and incidence of and survival frombreast cancer in a population-based study in Denmark, 1994-2003. European Journal of Cancer2008;44(14):1996-2002.9Dalton SO, Steding-Jessen M, Engholm G, Schüz J, Olsen JH. Social inequality and incidence of and sur-vival from lung cancer in a population-based study in Denmark, 1994-2003. European Journal of Cancer2008;44(14):1989-1995.10Dalton SO, Schüz J, Engholm G, Johansen C, Kjaer SK, Steding-Jessen M, Storm HH, Olsen JH. Socialinequality in incidence of and survival from cancer in a population-based study in Denmark, 1994-2003:Summary of findings. European Journal of Cancer 2008;44(14):2074-2085.11Soerjomataram I, de Vries E, Engholm G, Paludan-Müller G, Brønnum-Hansen H, Storm HH, BarendregtJJ. Impact of smoking and alcohol on lung and breast cancer incidence in Denmark: An example of dynamicmodeling with Prevent. European Journal of Cancer 2010 (in press).12American Institute for Cancer Research. World Cancer Research Fund. Policy and Action for Cancer Pre-vention. Food, Nutrition, and Physical Activity: A Global Perspective. 2009.13Liang L, Chaloupka FJ. Differential effects of cigarette price on smoking intensity. Nicotine & TobaccoResearch 2002;4(1):109-114.
8
24
4 Tidlig opsporing og diagnostikDanske kræftpatienter har i dag en markant dårligere overlevelse end i de lande, vi normalt sammenligneros med. Diagnosetidspunktet er afgørende for at optimere muligheden for helbredelse af kræftsygdom. Hvisanbefalingerne om tidlig opsporing og diagnostik realiseres, vil det bidrage til, at kræft opdages tidligere.Målet er, at overlevelsen af kræftsygdom forbedres med 10 % over en ti-årig tidsperiode.4.1 AnbefalingerMålgruppetilpasset informationsindsats om kræftsygdomDer bør iværksættes en informationsindsats om kræftsygdomme, symptomer herpå, mulighederne for helbre-delse samt vigtigheden af tidlig opsporing og mulighed for screening. Indsatsen bør være målgruppetilpassetog bør anvende flere forskellige metoder. Informationsindsatsen bør særligt omfatte de væsentligste symp-tomer på kræft, de hyppigste kræftsygdomme samt kræftsygdomme, hvor tidlig diagnostik er af særlig be-tydning.Hurtig og tilgængelig lægefaglig vurdering i almen praksisAlmen praksis og speciallægepraksis bør sikre, at borgerne hurtigt og nemt kan få lægefaglig vurdering i al-men praksis og i særlige tilfælde speciallægepraksis. Det kan fx ske ved at udvide mulighederne for telefo-nisk konsultation samt for at modtage råd pr. e-mail. Almen praksis bør desuden aktivt støtte borgerne i atopsøge læge ved symptomer på sygdom.Hurtig adgang til diagnostiske undersøgelser og speciallægerådgivningAlmen praksis og speciallægepraksis bør have hurtig adgang til relevante diagnostiske undersøgelser - her-under endoskopiske undersøgelser og billeddiagnostiske undersøgelser - efter overordnede, landsdækkendekliniske retningslinjer samt let adgang til rådgivning fra relevante speciallæger på sygehusene. Det gælderikke mindst ved udredning af patienter, hvor der er mistanke om alvorlig sygdom, der kunne være kræft, her-under patienter med uspecifikke og atypiske symptomer, og hvor patienten ikke kan henvises til et eksiste-rende pakkeforløb.Indsats overfor udsatte grupperDer bør iværksættes en særlig indsats over for grupper med lavere social position og andre sårbare grupper.Indsatsen bør bl.a. omfatte særligt målrettet information, der giver borgeren mulighed for at træffe et infor-meret valg om deltagelse i screeningsprogrammer, og aktiv støtte for sikre et hensigtsmæssigt, koordineretudredningsforløb i den første fase af kræftforløbet.Særligt fokus på patienter med komorbiditetAlmen praksis og speciallægepraksis bør have særligt fokus på tidlig opsporing og diagnostik af eventuelkræftsygdom hos patienter med anden betydende sygdom (komorbiditet), idet symptombilledet kan værevanskeligt at tolke.4.2 StatusDanskere har en højere forekomst af kræftsygdom, og samtidig er overlevelsen blandt danske kræftpatienterlavere end i lande, vi normalt sammenligner os med. Især inden for det første år efter at diagnosen er stillet,er overlevelse nedsat i Danmark. Danske kræftpatienters sygdom er ofte på et mere fremskredent stadie, nårdiagnosen stilles, hvilket forringer helbredelsesmulighederne1.Det er vigtigt, at kræftsygdom identificeres tidligt, så patienten har en bedre mulighed for at blive helbredt.Vigtigheden af at undgå forsinkelser i udrednings- og behandlingsforløbet blev fremhævet i Kræftplan II.Bl.a. på den baggrund blev der udarbejdet pakkeforløb for alle patienter med begrundet mistanke om kræft.
25
Den dårligere overlevelse af kræftsygdom i Danmark kan skyldes, at diagnosticeringen ikke sker tilstrække-ligt tidligt i forløbet pga. forhold hos befolkningen, i den kliniske udredning og i adgangen til hurtig og rele-vant udredning. Der er efterhånden god dokumentation for, at prognosen forringes for mange kræftsygdom-me, hvis diagnosticeringen forsinkes. Overføres de seneste estimater fra England til Danmark kan det anta-ges, at sen diagnostik koster mellem 500-1000 danskere livet årligt2. Den dårligere overlevelse kan ogsåskyldes, at mange danske patienter lider af flere sygdomme på samme tid (komorbiditet) fx livsstilssygdom-me, som vanskeliggør erkendelsen af kræftsymptomer og muligheden for hurtig diagnostik - udover at øgerisikoen for komplikationer i behandlingsforløbet.4.2.1Borgernes viden og opmærksomhed på kræftsygdom (’awareness’)
Borgernes ’awareness’, dvs. viden, opmærksomhed, forestillinger og adfærd i forhold til kræft, er afgørendefor, at kræftsygdom opspores og diagnosticeres tidligt. Man ved meget lidt om ’awareness’, når det gælderkræftsymptomer. Både danske og internationale undersøgelser har dog vist, at befolkningens viden omscreening og om symptomer på kræftsygdom er meget begrænset og ofte baseret på misforståelser. Undersø-gelser tyder på, at befolkningens tærskel i forhold til at søge læge er høj. Selvom omkring 75 % af befolk-ningen oplever mindst ét symptom på mulig sygdom (ikke nødvendigvis alvorlig sygdom) over en 2-ugersperiode, er det kun ca. 8 %, der opsøger læge3. Tilsvarende har en engelsk undersøgelse vist, at kun mellem5-30 % af befolkningen er i stand til at identificere konkrete alarmsymptomer som mulige tegn på kræft. Detypiske hindringer for ikke at søge læge, hvis man har et alarmsymptom, er manglende mulighed for at få entid hos lægen (41 %), angst for hvad lægen vil finde (37 %), bekymring for at spilde lægens tid (38 %) og detat have for travlt i sit eget liv (28 %)4. Det engelske studie viste, at mænd generelt havde en lavere ’aware-ness’ end kvinder, hvilket stemmer overens med litteraturen omkring kønsforskelle i sundheds- og sygdoms-adfærd.4.2.2Diagnostiske tidsintervaller
I den engelske litteratur benyttes begrebet ’delay’ om forsinkelser i enten patient-, almen praksis- eller syge-husleddet. ’Delay’ kan skyldes enten barrierer i viden, opfattelser og adfærd hos borgere/patienter og lægereller barrierer i tilrettelæggelsen af adgangen til det næste led i diagnosticeringen. Det er her valgt at anvendebegrebet ’tidsintervaller’ i stedet for ’delay’, fordi ’delay’ kan antyde en skyldsplacering, som ikke er hen-sigtsmæssig.Figur 4.1 nedenfor illustrerer det diagnostiske tidsinterval, som består af tiden fra første symptom, til diagno-sen er stillet.Figur 4.1 Diagnostiske tidsintervaller (delay)Diagnostisk tidsinterval
Borger/patient
Almen praksis
Sygehus
Førstesymptom
Første læge-kontakt
Cancerspecifikudredningindledes
Henvisningtil hospital
Første besøgpå hospital
Diagnose/Henvisning tilbehandling
Behandlingindledes
Kilde: F. Olesen et al., ’Delay in diagnosis: the experience in Denmark’, British Journal of Cancer (2009), 101, S5-S8
Borger/patient:Borgere/patienters tilbageholdenhed med hensyn til at søge læge kan bl.a. skyldes utilstræk-kelig viden om og opmærksomhed på symptomer på kræftsygdom (’awareness’) samt oplevede begrænsnin-ger i adgangen til den praktiserende læge.
26
Almen praksis:Et længere tidsinterval i almen praksis kan skyldes, at de praktiserende læger ikke har opti-mal viden om kræftsymptomer eller mangler kliniske retningslinjer til at kunne handle adækvat herpå. Tid-sintervallet kan endvidere være langt, fordi de praktiserende læger mangler hurtig adgang til videregåendediagnostiske undersøgelser og faglig rådgivning fra relevante speciallæger. Det skal dog bemærkes, at diffe-rentialdiagnostiske overvejelser og udredninger tager tid, og tidsintervallet vil således blive forlænget, hvispatientens symptomer er vanskelige at tolke5.Sygehus:Forsinkelse på sygehusene kan skyldes, at udredningsfasen på sygehusene ikke er tilrettelagt på enhensigtsmæssig måde, og/eller at der ikke er den nødvendige kapacitet. Forsinkelser i det diagnostiske inter-val, der vedrører sygehusene, er forsøgt adresseret med introduktionen af pakkeforløb for kræft. De førsteopgørelser peger på et fald i ventetiden fra henvisning til behandling for bryst- og tarmkræft, hvilket for-mentlig kan tilskrives indførelsen af kræftpakker6 7.Danske studier har peget på, at ca. 50 % af nydiagnosticerede kræftpatienter venter godt 3 måneder eller me-re fra første symptom til start på behandling, og at 25 % venter 5 måneder eller mere. Studierne peger ogsåpå, at det diagnostiske interval hos den praktiserende læge og praktiserende speciallæge forlænges hos pati-enter med ukarakteristiske og atypiske symptomer. Omkring halvdelen af alle kræftpatienter henvender sigved første kontakt med sådanne uspecifikke symptomer8. Disse patienter kan på henvendelsestidspunktet ik-ke henvises til organspecifikke pakkeforløb.Almen praksis spiller en vigtig rolle dels som tovholder for patientens samlede patientforløb dels som gate-keeper i forhold til speciallægepraksis og sygehusene. Sidstnævnte bl.a. med henvisning til, at patienter børbehandles på lavest effektive omkostningsniveau. I dag kan almen praksis og speciallægepraksis kun få ste-der henvise direkte til relevante endoskopiske og billeddiagnostiske undersøgelser. Der sker i nogle tilfældeen fornyet vurdering af behovet for undersøgelserne efter henvisningen. Denne dobbelte gatekeeper-funktioner med til at forsinke udredningsforløbet. Desuden er der risiko for, at den praktiserende læges tærskel for atviderehenvise patienten kan blive for høj, hvis videre diagnostisk afklaring bliver for besværlig og indebærerfor lang ventetid.Patienter, som er komplicerede at udrede, udgør en særskilt problemstilling. Foreløbige opgørelser peger på,at pakkeforløbene ikke har medført mindre ventetid for patienter, der har ukarakteristiske og atypiske symp-tomer og dermed ikke passer ind i et konkret pakkeforløb9. Der er i 2009 udarbejdet pakkeforløb for patientermed metastatisk kræft som det primære fund, og hvor den primære tumors lokalisation ikke er klinisk oplagt.I dette pakkeforløb er der opstillet forslag til en filterfunktion for, hvordan udredning af patienter med symp-tomer, som kan skyldes alvorlig sygdom, kan organiseres i samarbejde med sekundærsektoren. Også kræft-patienter med konkurrerende sygdomme, såkaldt komorbiditet, kan opleve uhensigtsmæssige patientforløbog dårligere overlevelse, bl.a. fordi den konkurrerende sygdom kan begrænse muligheden for udredning ogbehandling af patientens kræftsygdom. Mange praktiserende læger har i dag begrænset mulighed for at råd-føre sig med relevante speciallæger på sygehusene. Nogle enkelte sygehuse har dog etableret forskelligeformer for telefonisk rådgivning, hvor praktiserende læger kan få rådgivning fra relevante speciallæger vedbehov, men det er ikke bredt ud over hele landet.4.2.3Screening
Screening er et tilbud til borgerne. Systematisk screening for kræftsygdom i befolkningen er et af redskaber-ne til at sikre tidlig opsporing af sygdommen og bidrage til at reducere dødeligheden. Der findes i dag natio-nale screeningsprogrammer for bryst- og livmoderhalskræft, og Sundhedsstyrelsen har udarbejdet anbefalin-ger for indførelse af screening for tyk- og endetarmskræft. Der foregår desuden forsøg med lungekræftscree-ning, og der forskes internationalt i muligheden for screening for prostatakræft. Sundhedsstyrelsen har påbe-gyndt en revision af de generelle kriterier for screening i det hele taget.Deltagelsen i screeningsprogrammerne er afgørende for gevinsten målt i vundne leveår inden for området.Ifølge tal fra 2010 fra Danske Regioner varierer deltagerprocenten i screeningsprogrammet for brystkræft fra
27
ca. 72 til 85 %, og deltagerprocenten i screeningsprogrammet for livmoderhalskræft varierer fra 55 til 64 %.Omtrent samme billede ses i andre vestlige lande. Dækningsgraden for screeningsprogrammerne er højereend deltagerprocenten, hvilket til dels kan skyldes uorganiseret, såkaldt opportunistisk, screening i forbindel-se med besøg hos den praktiserende læge af anden årsag, dvs. udenfor det egentlige organiserede screenings-program. Det er veldokumenteret, at uorganiseret screening samlet set ikke giver samme gevinst målt ivundne leveår som organiserede screeningsprogrammer, og den uorganiserede screening er også dyrere10.Meget tyder på, at befolkningen har en række barrierer mod at deltage i screeningsprogrammer, herunderbl.a. manglende viden om kræftsygdom og symptomer, modstand mod en gynækologisk undersøgelse, mod-stand mod screening generelt, angst for diagnosen m.m.11 124.2.4Social gradient
Undersøgelser viser, at der er social ulighed i risikoen for at få kræft og i overlevelsen af kræft13. Der er der-for god grund til at interessere sig for betydningen af den sociale gradient blandt kræftpatienter også i forbin-delse med tidlig opsporing og diagnostik af kræft.I forhold til borgernes ’awareness’ viser engelske undersøgelser, at borgere, der 1) er tilknyttet arbejdsmar-kedet, 2) har erhvervsuddannelse, 3) er gift og 4) har højere indkomst, i større grad kan identificere sympto-mer på kræft og oftere vil søge lægefaglig vurdering14. Det må derfor antages, at lavere social position erforbundet med mindre viden om symptomer på kræft og mindre lægesøgning. Der er meget lidt viden om so-ciale gradienter i forhold til udredningen af kræftsygdom, men flere studier peger på en sammenhæng mel-lem lavere socioøkonomisk position og længere udredningsforløb15.4.3 Udvikling og vision4.3.1Befolkningens viden om kræftsymptomer og –sygdom (’awareness’)
Der er behov for at øge befolkningens ’awareness’ overfor mulige kræftsymptomer med det formål, at flereer opmærksomme på at tage kontakt til egen læge ved symptomer16. Det kan fx ske ved en øget og målgrup-petilpasset informationsindsats om kræftsygdomme, symptomer herpå, helbredelsesmuligheder samt vigtig-heden af tidlig opsporing og muligheden for deltagelse i screening. Indsatsen bør være målgruppetilpasset ogbør inddrage flere forskellige metoder. Indsatsen bør fokusere særligt på de væsentligste symptomer på kræftsamt de hyppigste kræftsygdomme og kræftsygdomme, hvor tidlig diagnostik har størst betydning for over-levelsen. I kombination hermed er det vigtigt, at almen praksis støtter og aktivt opfordrer borgere til at søgelæge, så borgere ikke føler sig til besvær, når de kommer med symptomer hos lægen. Også kommunernespiller en vigtig rolle fx i kraft af en i forvejen bred kontakt til borgerne fx gennem hjemmehjælp, hjemme-sygepleje, sundhedscentre, skoler, borgerservicecentre, m.m.4.3.2Diagnostiske tidsintervaller
Der er behov for at afkorte det samlede tidsforløb for kræftpatienter fra første symptom til start på behand-ling, herunder til diagnose. Almen praksis bør sikre let tilgængelighed både til telefonisk rådgivning, rådgiv-ning via e-mail og til personlige konsultationer, så borgere ikke oplever kontakten til almen praksis som be-sværlig eller upassende. Det vil være med til at imødegå eventuelle forsinkelser hos borgeren/patienten.Eventuelle forsinkelser i opsporing og diagnostik i almen praksis bør tilsvarende så vidt muligt udgås. Almenpraksis, og i nogle tilfælde også speciallægepraksis, bør have hurtig adgang til relevante diagnostiske under-søgelser, herunder endoskopiske og billeddiagnostiske undersøgelser. Der bør i den forbindelse indføres fæl-les retningslinjer for henvisning til diagnostiske undersøgelser for at sikre enighed om indikation og under-søgelsesmetode. Retningslinjerne bør udarbejdes i samarbejde mellem relevante videnskabelige selskaber,faglige organisationer m.m. Endvidere kunne sammedags-billeddiagnostik med fordel udbredes mere. Almenpraksis bør endvidere sikres adgang til rådgivning fra relevante speciallæger på sygehusene. Hurtig adgangtil diagnostiske undersøgelser og rådgivning fra speciallæger vil særligt være vigtig i forhold til afklaringenaf patienter, hvor der er mistanke om alvorlig sygdom, der kunne være kræft, herunder pga. uspecifikke og
28
atypiske symptomer, og hvor patienten ikke fra start kan henvises direkte til et kræftpakkeforløb. I mange til-fælde vil en hurtig afklaring i form af simple første trin kunne afgøre, hvorvidt en patient skal udredes yder-ligere, eller hvilken yderligere udredningsstrategi der måtte være nødvendig. På Regionshospitalet Silkeborgog Hospitalsenheden Vest i Region Midtjylland og Vejle Sygehus i Region Syddanmark findes der positiveerfaringer, som kan danne grundlag for det videre arbejde. Bl.a. er der her lavet klare aftaler om, at almenpraksis kan henvise direkte til relevante diagnostiske undersøgelser og få hurtigt svar inden for en fastsattidsperiode. Erfaringerne fra Hospitalsenheden Vest viser, at ordningen generelt ikke medfører flere under-søgelser.En sådan forbedring i det tidlige udredningsforløb i almen praksis vil også være vigtigt i forhold til udred-ningen af kræftpatienter med kroniske sygdomme (komorbiditet). Disse patienter har en øget dødelighed afkræftsygdom17. Samtidig har flere en risikoadfærd som fx rygning og alkoholforbrug, manglende motionm.m. og tåler således ofte behandlingen dårligere end patienter uden komorbiditet. Det vides ikke præcist,om komorbiditet har en særlig betydning for tidlig diagnostik. Komorbiditet kan betyde, at eventuel kræft-sygdom maskeres, eller at der ikke er fokus på kræftsygdom pga. patientens anden sygdom, men det kan og-så betyde, at patienten diagnosticeres hurtigere, fordi patienten i forvejen og ofte hyppigere har kontakt tilsundhedsvæsenet. Indtil der foreligger mere viden på området, anses det for særligt vigtigt at have fokus påhurtig diagnostik af disse patienter.4.3.3Screening
Hvis borgerne i højere grad skal vælge at deltage i screeningsprogrammerne, kræver det en fortsat indsats forat sikre, at borgerne har tilstrækkelig viden om,kræftsygdommes natur, helbredelsesmuligheder, hyppighed,aldersfordeling og symptomer18. Informationen kan gives via almen praksis og gennem informationskam-pagner, herunder pjecer, tv-spots m.m., og bør tage højde for borgernes frie valg. Pressen spiller også en væ-sentlig rolle i formidlingen af budskaber i relation til kræftsygdom. Større kampagner sætter emnet på dags-ordenen, men effekten er oftest ikke langvarig, og der er derfor brug for gentagne kampagner med sammebudskab.Det er afgørende, at informationen gives på en måde, som opleves relevant. Modtageren er således afgørendefor valg af metode. Der er fortsat brug for mere viden om, hvilke informationskanaler og –metoder, der vir-ker bedst. Det er også vigtigt at være opmærksom på, at borgerne ikke er en homogen målgruppe. Informati-onen skal derfor afstemmes afhængig af fx køn, aldersgruppe, socialgruppe m.m., og der er derfor brug formålgruppetilpassede informationsindsatser.Det vil fremover i tiltagende grad blive muligt at identificere personer med høj risiko for at udvikle kræft vedgenetiske tests eller på baggrund af familiær ophobning af kræfttilfælde. Det vil muliggøre et særligt tilbudover for højrisikogrupper. Genetiske tests og risikovurderinger bør foretages i henhold til evidensbaseredekliniske retningslinjer.Undersøgelser viser, at kvinder ønsker, at de praktiserende læger er mere aktive med hensyn til at få derespatienter til at deltage i screeningsprogrammerne19. Det er derfor afgørende, at almen praksis i øget omfangsikrer, at patienterne har tilstrækkelig information til at foretage et informeret valg om deltagelse i screening.Også kommunerne spiller en vigtig rolle som ovenfor nævnt i forbindelse med ’awareness’ generelt.For at reducere den uorganiserede screening er der behov for klare, fælles landsdækkende retningslinjer for,hvornår undersøgelser uden for screeningsprogrammer er fagligt indiceret.4.3.4Social gradient
Det er veldokumenteret, at der er en social gradient i både hyppighed (incidens) og dødelighed af kræftsyg-domme. For alle kræftformer er dødeligheden højere, jo lavere socioøkonomisk status patienten har. Det erogså velkendt, at jo lavere socialgruppe, des langsommere foregår ændringer mod sundere og mindre risiko-fyldt adfærd. En del borgere i disse grupper har begrænset viden om sundhed og helbred. Nogle har tilligelæseproblemer og sprogproblemer, hvilket udgør en barriere for oplysning og henvendelse til almen praksis.
29
Den sociale gradient viser sig også i deltagelsen i screeningsprogrammerne. Noget tyder på, at lavere socialposition også øger tiden fra første symptom, indtil diagnosen stilles. Det betyder således, at disse borge-re/patienter har brug for øget information og støtte til at sikre et koordineret og hensigtsmæssigt udrednings-forløb.Olesen F, Hansen RP, Vedsted P. Delay in diagnosis: The experience in Denmark. British Journal of Can-cer 2009;101:5-8.2Richards MA. The size of the prize for earlier diagnosis of cancer in England. British Journal of Cancer2009;101:125-129.3Statens Institut for Folkesundhed. Sundhed og sygelighed i Danmark 2005 & udviklingen siden 1987. De-cember 2006. http://www.si-folkesundhed.dk/upload/hele_rapporten_2005_001.pdf4Robb K, Stubbings S, Ramirez A, Macleod U, Austoker J, Waller J, Hiom S, Wardel J. Public awareness ofcancer in Britain. A population-based survey of adults. British Journal of Cancer 2009;101:18-23.5Vedsted P, Olesen F. Early diagnosis of cancer: The role of general practice. Scandinavian Journal of Pri-mary Health Care 2009;27:193-194.6Larsen MB, Sokolowski I, Vedsted P. Kræftpatienters ventetider i det specialiserede sundhedsvæsen. Del-rapport 1, 2. udg. Århus: Forskningsenheden for Almen Praksis 2009.7Larsen MB, Sokolowski I, Vedsted P. Kræftpatienters ventetider i det specialiserede sundhedsvæsen. Del-rapport 2, version 3. Århus: Forskningsenheden for Almen Praksis 2009.8Hansen RP, Nielsen TN, Vedsted P. Cancerpatienters symptompræsentation i almen praksis. Ugeskrift forLæger 2010 (in press).9Se fodnote 6.10IARC Handbooks of Cancer prevention, vol. 10. Cervix Cancer Screening. Lyon: IARC Publications 2005.11Eaker S, Adami H-O, Sparén P. Attitudes to screening for cervical cancer: A population-based study inSweden. Cancer Causes & Control 2001;12:519-528.12Espersen MM, Holten I. Barrierer for screening mod livmoderhalskræft. Ugeskrift for læger2005;167(47):4371-4374.13Dalton SO, Schüz J, Engholm G, Johansen C, Kjaer SK, Steding-Jessen M, Storm HH, Olsen JH. Socialinequality in incidence of and survival from cancer in a population-based study in Denmark, 1994-2003:Summary of findings. European Journal of Cancer 2008;44(14):2074-2085.14Se fodnote 4.15Hansen RP, Olesen F, Sørensen HT, Sokolowski I, Søndergaard J. Socioeconomic patient characteristicspredict delay in cancer diagnosis: A Danish cohort study. BMC Health Services Research 2008;8:49.16Statens Institut for Folkesundhed og Syddansk Universitet.Folkesundhedsrapporten Danmark 2007.2007. http://www.si-folkesund-hed.dk/Udgivelser/B%C3%B8ger%20og%20rapporter/2008/2897%20Folkesundhedsrapporten%202007.aspx17Iversen LH, Nørgaard M, Jacobsen J, Laurberg S, Sørensen H. The impact of comorbidity on survival ofDanish colorectal cancer patients from 1995 to 2006: A population-based cohort study. Diseases of the Co-lon & Rectum 2009;52(1):71-8.18Se fodnote 10.19Se fodnote 12.1
30
5 Rehabilitering, senfølger og opfølgningMange kræftpatienter har brug for hjælp til at komme tilbage til et godt hverdagsliv i forbindelse med ellerefter kræftbehandling. Flere kræftpatienter lever længere med deres sygdom eller bliver helbredt. Hvis anbe-falingerne om rehabilitering, senfølger og opfølgning realiseres, vil det medvirke til, at alle kræftpatienter og-overlevere i Danmark får vurderet deres behov gennem løbende opfølgning. Det er målet, at alle kræftpati-enter og -overlevere i Danmark afhængig af deres behov skal have et tilpasset og tilstrækkeligt tilbud.5.1 AnbefalingerRehabilitering til alle kræftpatienter med behovFor alle kræftpatienter bør der systematisk og løbende tages stilling til den enkeltes rehabiliteringsbehov.Kræftpatienter med påvist rehabiliteringsbehov bør tilbydes veltilrettelagte, målrettede og koordinerede ind-satser, som retter sig mod fysiske, psykiske, eksistentielle og sociale behov.Implementering af validerede redskaber til identificering af rehabiliteringsbehovDer bør udvælges og implementeres validerede redskaber, som anvendes landsdækkende, til identifikationog vurdering af rehabiliteringsbehov hos den enkelte kræftpatient.Landsdækkende, faglige retningslinjer for rehabilitering, senfølger og opfølgningDer bør med udgangspunkt i evidens og erfaring udarbejdes landsdækkende, faglige retningslinjer for rehabi-litering, senfølger og opfølgning, hvor opfølgning består af både klinisk kontrol og opfølgning på rehabilite-ring og senfølger. I forbindelse med nye kræftbehandlinger bør der særlig fokuseres på systematisk opfølg-ning af potentielle senfølger.Forløbsprogram indeholdende rehabilitering, senfølger og opfølgningDer bør udarbejdes et generisk tværfagligt og tværsektorielt forløbsprogram for patienter med kræft omfat-tende bl.a. rehabilitering, senfølger og opfølgning. Forløbsprogrammet bør basere sig på landsdækkende fag-lige retningslinjer og kan evt. også indeholde indsatser vedrørende palliation.Skriftlig information om livet efter kræftbehandlingDer bør for hver kræftsygdom udformes generel information, der omfatter patientens handle- og kontaktmu-ligheder i forbindelse med rehabilitering, senfølger og opfølgning. Den skriftlige information understøtterden mundtlige og gives til patienten på et relevant tidspunkt i forløbet. Informationen bør ligeledes være til-gængelig i elektronisk format.5.2 StatusRehabilitering drejer sig om at hjælpe en patient, som har eller risikerer at få begrænsninger i sin fysiske,psykiske og/eller sociale funktionsevne, til et selvstændigt og meningsfuldt liv med eller uden tilknytning tilarbejdsmarkedet. Både patienten og dennes pårørende inddrages i processen. En bedring af kræftpatientens/-overleverens liv kan bl.a. ske gennem opfølgning og rehabilitering, herunder genoptræning, håndtering afsenfølger og patientrettet forebyggelse, som er en regional opgave. Ved senfølger forstås sædvanligvis bli-vende forandringer som følge af sygdommen eller behandlingen. Patientrettet forebyggelse omfatter her fo-rebyggelse, der søger at undgå, at sygdom udvikler sig yderligere, og som søger at begrænse eller udskydedens eventuelle komplikationer og senfølger.Begrebsforståelsen af rehabilitering, senfølger og opfølgning er imidlertid ikke fuldstændig afklaret. Indsat-ser i forhold hertil reguleres i forskellige lovgivninger og involverer flere sektorer under tiden med forskelli-ge definitioner og indfaldsvinkler.
31
Over 200.000 danskere lever med en kræftsygdom (eksklusiv hudkræft) eller er helbredt for kræft1. Dissemennesker har varierende behov for professionelle indsatser med henblik på at leve med eller leve videre ef-ter en kræftsygdom. Nogle indsatser kan være de samme, som der er behov for hos patienter med andre syg-domme end kræft.Kræftpatienter kan have betydelige negative følger med nedsat funktionsevne afhængigt af sygdommens ogbehandlingens karakter, og sådanne funktionstab bør søges forebygget. Eksempelvis er en hyppigt forekom-mende senfølge af brystkræft betydende træthed (fatigue), som er beskrevet hos 30-60 % af brystkræftover-levere, og efter behandling for prostatakræft optræder urinvejsproblemer hos 5-30 %2 3. Følger kan være bå-de generelle og diagnosespecifikke for den enkelte kræftsygdom.I Kræftplan I blev rehabilitering påpeget som relevant for kræftpatienter, og i Kræftplan II blev vigtighedenaf rehabilitering som en integreret del af det samlede patientforløb fremhævet. Den organisatoriske tilrette-læggelse af rehabilitering for kræftpatienter i et pakkeforløb er nyligt blevet beskrevet i en rapport fra Sund-hedsstyrelsen med forslag til systematisk vurdering af patienters rehabiliteringsbehov samt arbejdsdeling,kommunikation og koordinering på tværs af sektorer4. Task Force for Patientforløb på Kræft- og Hjerteom-rådet har besluttet at implementere anbefalingerne om organisatorisk tilrettelæggelse af rehabilitering forkræftpatienter i pakkeforløb i forbindelse med førstkommende revision af pakkeforløbene. I tiden efterKræftplan II er der etableret forskellige og varierende rehabiliteringstilbud og tiltag til videns- og erfarings-opsamling i regioner og kommuner, men der er ikke sket en koordineret, landsdækkende, indholdsmæssigsamordning.Omfanget af sundhedsfaglige retningslinjer for rehabilitering i Danmark er begrænset, men der findes dogretningslinjer og instrukser for afgrænsede indsatser. Internationalt findes der overordnede, ikke-specifikkeretningslinjer udarbejdet af europæiske og amerikanske kræftorganisationer, ligesom der er fokus på, at op-følgning efter kræft også bør omfatte rehabilitering og senfølger.5.2.1Rehabilitering
Der er ringe dokumentation af kræftpatienters rehabiliteringsbehov, men en landsdækkende undersøgelse afkræftpatienters oplevelser viste, at fx 60,2 % af de adspurgte kræftpatienter oplevede at have fået tilbud omgenoptræning og 47,3 % tilbud om vejledning i forhold til arbejdsliv5. Tallene antyder, at nogle kræftpatien-ter har udækkede behov for rehabilitering på trods af eksisterende tilbud til specifikke patientgrupper, fxstomipatienter.Der er i sundhedsloven krav om, at der formuleres en genoptræningsplan ved udskrivelse fra sygehus. Mengenoptræning dækker kun et enkelt aspekt af rehabiliteringen, og ydermere er det uvist om alle kræftpatien-ter med behov får en genoptræningsplan.Der foreligger nye undersøgelsesresultater, som viser, at kræftpatienter har betydeligt psykisk rehabilite-ringsbehov i forhold til psykiske belastninger og følger i forbindelse med kræftsygdommen6 7. Herudover vi-ser en ny dansk undersøgelse, at der er effekt af fysisk træning under kræftbehandling8.Elleve kommunale kræftrehabiliteringsprojekter er netop afsluttet. En samlet erfaringsopsamling fra projek-terne påpeger et behov for at forbedre visitationen fra sygehuse til den kommunale kræftrehabilitering, samtet betydeligt behov for koordination9. En ny evaluering fra Københavns Kommune illustrerer erfaringer medden kommunale rehabiliteringsindsats, herunder fx at en udbygning af kontaktpersonordningen er vigtig forsammenhængen mellem patientforløbet på tværs af primær- og sekundærsektoren10. Sundhedsstyrelsen udgi-ver endvidere i 2010 en medicinsk teknologivurdering om rehabilitering af patienter med bryst-, tyk- og en-detarms- samt prostatakræft.Patientuddannelse med støtte til at mestre sygdom og behandling er en del af rehabiliteringen. Der er i de se-nere år etableret patientuddannelser både kommunalt og regionalt forankret. Nogle er sygdoms- og andre al-ders- eller kønsspecifikke, og indsatserne er ikke ensartede på landsplan. Patientuddannelse har bl.a. fokus på
32
livsstilsændringer, både generel og specifik patientrettet forebyggelse. Resultater viser fx, at der kan opnåsøget overlevelse ved specifik patientrettet forebyggelse i form af rygeophør efter diagnosen lungekræft11. Deter generelt vist, at patientuddannelse af kræftpatienter giver patienterne mere energi, mindre træthed (fatigue)og forbedrer evnen til at håndtere den svære livssituation12.5.2.2Senfølger
Af en dansk undersøgelse fremgår, at ca. 90 % af patienterne på et spørgsmål om informationsbehov vurde-rede, at det er meget vigtigt eller vigtigt at få information om mulige langsigtede skadevirkninger. Ca. 90 %angav, at det er meget vigtigt eller vigtigt at blive undersøgt og behandlet for eventuelle langsigtede skade-virkninger; 36 % angav at have fået information, og kun 17 % oplevede at have modtaget undersøgelse ogbehandling for langsigtede skadesvirkninger i forbindelse med kontrolforløbet13. En del kræftpatienter harderfor et udækket behov for information og opfølgning i relation til senfølger.Retningslinjer for håndtering af senfølger findes i dag på enkelte områder og typisk som overvågning afkonkrete senfølger i kontrol- og opfølgningsforløb. Der foreligger indenfor børneonkologien retningslinjerspecifikt om senfølger samt senfølgeklinikker, hvor disse behandlings- og organrelaterede problemer kanhåndteres14 15.5.2.3Opfølgning
Traditionelt omfatter opfølgning efter kræftbehandling primært sygdomskontrolelementet (kontrolforløb) ogtænkes ikke rutinemæssigt sammen med rehabilitering, senfølger og anden opfølgning. Typisk tilbydes alletidligere kræftpatienter opfølgning gennem et kontrolforløb efter endt behandling. For denne del af opfølg-ningen foreligger i vid udstrækning lokale retningslinjer. Disse er dog generelt ikke evidensbaserede. En nyMTV-rapport påpeger, at en del patienter efterspørger retningslinjer for, hvad der skal kontrolleres, og hvorhyppigt, samt at behandlerne er enige om forløbet16. Der mangler et klart formål med den nuværende kontrol,ligesom effekten er uvis.Kontrolforløb foregår som regel på den sygehusafdeling, der har stået for behandlingen. For enkelte kræft-sygdomme overgår patienten til kontrol hos den praktiserende læge. Formålet med kontrolforløbene er bl.a.at kontrollere for eventuelle tilbagefald af sygdommen tidligt og derved øge patienternes overlevelsesmulig-heder, at mindske sygdommens gener gennem tidlig erkendelse, at følge op på behandlingen for eksempelregistrering og håndtering af bivirkninger og behandlingens effekt samt at skabe tryghed for patienterne.5.3 Udvikling og visionFor at sikre et fælles mål med rehabilitering og indsats mod senfølger samt opfølgning er en fælles forståelseaf begreberne på tværs af sektorer og fagprofessioner nødvendig, ligesom tværgående koordinering og team-organisering er forudsætninger for hensigtsmæssig indsats.Fagfolk efterspørger en klar fælles definition og afgrænsning af rehabilitering, senfølger og opfølgning, lige-som myndigheder i nogle sammenhænge synes at have forskellige opfattelser af rehabilitering. En begrebs-afklaring er således generelt efterspurgt, og der er dels igangsat en revision af Hvidbogen i regi af Rehabilite-ringsforum Danmark og dels et arbejde for at udarbejde en vejledning om rehabilitering fælles for Indenrigs-og Sundhedsministeriet, Socialministeriet, Beskæftigelsesministeriet og Undervisningsministeriet.Der er behov for en styrket indsats inden for rehabilitering, senfølger og opfølgning med henblik på at sikreensartethed i behovsvurderingen hos den enkelte såvel som i indsatsen. Erfaringer med forløbsprogrammerfor kronisk sygdom viser, at der kan opnås større sammenhæng og bedre integration af patientens forløb isamarbejde med patienten17. Også internationalt har der de seneste år været fokus på at integrere kræftpatien-ters behov i samlede forløbsmodeller18. Der er behov for et generisk tværfagligt og tværsektorielt forløbspro-gram for patienter med kræft omfattende bl.a. rehabilitering, senfølger og opfølgning. De obligatoriske sund-
33
hedsaftaler vedr. indlæggelses- og udskrivningsforløb mellem kommuner og regioner er et vigtigt redskab tilat sikre øget sammenhæng.Indsatsen inden for rehabilitering, senfølger og opfølgning kan også styrkes ved anvendelse af skriftliginformation (survivorship-plan) på et relevant tidspunkt i enhver kræftpatients forløb. Herved vil flere (pati-ent, pårørende og øvrige sundhedsprofessionelle som fx egen læge og kommunen) have mulighed for at fåkendskab til aktuelle følger, senfølger, opfølgning, mulige selvhjælpshandlinger og støttemulighe-der/rettigheder, der allerede er oplyst om. Vigtigheden af en sådan information og erfaringer hermed er be-skrevet i international sammenhæng19. Informationen bør omfatte kræftpatientens handle- og kontaktmulig-heder. Denne skriftlige information kan være generisk og følges op af en mundtlig information. I informatio-nen kan også indgå anvisninger på fremtidig livsstil, fx forholdsregler mht. solbadning efter strålebehand-ling, mundpleje, kost, rygning, alkohol og motion. Særlige patientgruppers behov bør tilgodeses. Det gælderfor eksempel socialt udsatte patienter og patienter, der ikke taler dansk, og de ca. 20 % voksne, der har van-skeligt ved at læse og forstå almindelig tekst. Anvendelsen og nytten af survivorshipplaner bør evalueres.Der bør endvidere være fokus på at afdække eventuelle risikofaktorer hos patienter med kræftsygdom medhenblik på at sikre et hensigtsmæssigt patientforløb – både generelle risikofaktorer og risikofaktorer specifiktfor den pågældende kræftsygdom.5.3.1Rehabilitering
Det faglige indhold af kræftrehabilitering er hidtil ikke systematisk beskrevet. Der bør udvikles kliniske ret-ningslinjer for kræftrehabilitering, hvor noget vil være generelt og andet specifikt for de enkelte kræftformer.De kliniske retningslinjer bør udvikles af en bred kreds af relevante fagpersoner og organisationer.En forudsætning for vellykket rehabilitering er, at der systematisk foretages en behovsvurdering, og at defornødne indsatser gennemføres koordineret i effektive forløb. Der er således behov for at identificere ogimplementere validerede redskaber til vurdering af patienters behov og til stratificering af patienterne medhenblik på målretning og dimensionering af indsatserne. Stratificeringen bør tage udgangspunkt i såvel syg-domskompleksitet og konstaterede senfølger af behandlingen som patientens samlede livssituation, herunderegenomsorgs- og funktionsevne, fx vurderet ved det internationale klassifikationssystem ICF. Der er interna-tional erfaring med implementering af validerede redskaber inden for rehabilitering på kræftområdet20. Her-udover bør der udvikles og identificeres effektive rehabiliteringsmetoder, der sikrer, at de planlagte rehabili-teringsmål kan nås.Der bør udføres systematiske studier af kræftpatienters rehabiliteringsbehov og implementeres valideredemetoder til at sikre kvaliteten af udredningen. Behovsudredningen bør omfatte såvel patientformulerede re-habiliteringsbehov som sundheds- og socialfaglige objektivt vurderede behov.Der bør være opmærksomhed på, at rammerne for rehabilitering bør give mulighed for pårørendes inddragel-se, herunder orlov til pårørende under kræftpatientens indlæggelse og ved udskrivelse samt hjælp til børne-familier, hvor en forælder får stillet en kræftdiagnose.I forhold til kompleksiteten af indsatsen, herunder tværfaglighed, indsats på tværs af sektorer,forløbsperspektivet over tid med senfølger m.m. kan en model med forløbsprogrammer, som kendes fraandre kroniske sygdomme være med til at skabe sammenhæng i rehabiliteringsforløbet. Arbejdet medforløbsprogrammer kan bl.a. inddrage viden fra en kommende medicinsk teknologivurdering af kræftrehabi-litering efter bryst-, tarm- og prostatakræft, aktuelle og reviderede pakkeforløb for kræftbehandling, Sund-hedsstyrelsens notat om rehabilitering for kræftpatienter i pakkeforløb, internationale guidelines m.v.5.3.2Senfølger
Hidtil har identificering og behandling af senfølger ikke været håndteret systematisk i Danmark. Behandlingaf senfølger vil afhænge af problemets art, omfang og antallet af problemstillinger hos den enkelte patient.
34
Der er overordnet behov for en løbende opfølgning af kræftpatienter for at identificere de konkrete senfølgerog dernæst iværksætte forskningsprojekter med henblik på at minimere eller behandle de indtrådte senska-der.Opmærksomheden bør rettes mod, at der til stadighed udvikles nye behandlinger, og fx inden for den medi-cinske behandling ses det således, at den tid der går fra et nyt lægemiddel introduceres, til det anvendes ruti-nemæssigt stadig bliver kortere, hvorfor viden om eventuelle senfølger i væsentlig grad må indsamles paral-lelt med, at stoffet anvendes i rutinebehandling.Der kan være tale om enkeltstående organspecifikke problemstillinger såvel som komplekse problemstillin-ger induceret af en specifik behandling, der involverer flere organsystemer.Er der tale om kræftpatienter med komplekse problemstillinger betinget af sygdomsinduceret funktionstabkombineret med følger efter forskellige typer af behandling (kirurgi, strålebehandling og kemoterapi) krævesen særlig indsats. Det kan overvejes, om disse kræftpatienter bør følges på færre enheder med specialfunkti-on end i dag.5.3.3Opfølgning
Kontrolforløbet/opfølgning er en intervention på linje med andre sundhedsfaglige interventioner og bør der-for også beskrives på baggrund af foreliggende evidens. Beskrivelse af kontrolforløb/opfølgning indgår kun imeget begrænset omfang i pakkeforløbene og kun overordnet i de fleste kliniske retningslinjer. Der er derforen væsentlig opgave i at udarbejde kliniske retningslinjer med udgangspunkt i en konkret formålsbeskrivelse.De danske multidisciplinære cancergrupper, som udarbejder kliniske retningslinjer på kræftområdet, kunnetildeles denne opgave i samarbejde og koordineret med en bredere kreds af fagpersoner, herunder bl.a. almenpraksis samt faglige selskaber og organisationer.De erfaringer, der er opnået ved den seneste tids større fokus på kontrolforløb/opfølgning for kræftpatienter,kan bruges til at videreudvikle området. Bl.a. viser Sundhedsstyrelsens medicinske teknologivurdering afkontrolforløb for gynækologiske kræftpatienter, seminaret i september 2009 ved arbejdsgruppen om kontrol-forløb for kræftpatienter i regi af Danske Regioner og senere ved samme arbejdsgruppe anbefalinger til ud-vikling af kontrolforløb21samt rapporten ’Alternativ tilrettelæggelse af kontrolforløb for bryst- og prostata-kræftpatienter’ udarbejdet af Dansk Sundhedsinstitut22, at vi ikke har sikker viden for, at den nuværendepraksis forbedrer patienternes overlevelseschancer og livskvalitet. Arbejdet viser imidlertid også, at der er enhel del viden og gode erfaringer med nye forløbsmodeller fra ind- og udland, som bør afprøves og evalueresvidenskabeligt. Der er behov for undersøgelser af effekten af indsatsen fx med anvendelse af moderne tekno-logi og opgaveglidning mellem sektorer og personalegrupper.
Sundhedsstyrelsen. Cancerregisteret 2008. Nye tal fra Sundhedsstyrelsen. December 2009:5.http://www.sst.dk/publ/Publ2009/DOKU/cancerreg/cancerregisteret_2008.pdf2Ganz PA, Bower JE. Cancer related fatigue: A focus on breast cancer and Hodgkin’s disease survivors.Acta Oncologica 2007;46(4):474-4793Prue G, Rankin J, Allen J, Gracey J, Cramp F. Cancer-related fatigue: A critical appraisal. European Jour-nal of Cancer 2006 May;42(7):846-8634Sundhedsstyrelsen. Rehabilitering for kræftpatienter i pakkeforløb: Afrapportering fra arbejdsgruppen omrehabilitering for kræftpatienter i pakkeforløb under Task Force for Patientforløb på Kræft- og Hjerteområ-det. 28. november 2009. http://www.sst.dk/~/media/914271EE451D47F59733BCDAD3758819.ashx5Region Hovedstaden, Enhed for Brugerundersøgelser. Landsdækkende undersøgelse af kræftpatienters op-levelser: En spørgeskemaundersøgelse blandt 19.455 kræftpatienter. Februar 2009.http://www.patientoplevelser.dk/kraeft/rapport.pdf6Mehlsen MY, Jensen AB, Zachariae B. Psykosociale problemer og behov hos kræftpatienter. Ugeskrift forLæger 2007;169(18):1682-1687.
1
35
Dalton SO, Laursen TM, Ross L, Mortensen PB, Johansen C. Risk for hospitalization with depression aftera cancer diagnosis: A nationwide, populationbased study for cancer patients in Denmark from 1973 to 2003.Journal of Clinical Oncology 2009;27(9):1440-1445.8Adamsen L, Quist M, Andersen C, Møller T, Herrstedt J, Kronborg D, Baadsgaard MT, Vistisen K,Midtgaard J, Christiansen B, Stage M, Kronborg MT, Rørth M. Effect of a multimodal high intensity exer-cise intervention in cancer patients undergoing chemotherapy: Randomised controlled trial. BMJ2009;339:b3410.9la Cour K, Johannessen H. Syddansk Universitet, Institut for Sundhedstjenesteforskning. Kommunal Kræf-trehabilitering: Erfaringsopsamling fra 11 kommuner, Marts 2010.http://www.kl.dk/ImageVault/Images/id_41746/ImageVaultHandler.aspx10Københavns Kommune. Evaluering af rehabilitering i Sundhedscenter for Kræftramte. Kommunal indsats2007-2009. 2010.11Parsons A, Daley A, Begh R, Aveyard P. Influence of smoking cessation after diagnosis of early stage lungcancer on prognosis: Systematic review of observational studies with meta-analysis. British Medical Journal2010;340:b5569.12Boesen EH, Boesen SH, Frederiksen K, Ross L, Dahlstrøm K, Schmidt G, Næsted J, Krag C, Johansen C.Survival After a Psychoeducational Intervention for Patients With Cutaneous Malignant Melanoma: A Rep-lication Study. Journal of Clinical Oncology 2007;Vol 25(36):5698-5703.13Kræftens Bekæmpelse, Kvalitetsenheden. Kontrolforløb i kræftpatientens perspektiv. 2009.http://www.cancer.dk/NR/rdonlyres/F93724F8-FDD9-4352-A1D6-7D7240715280/0/kontrolforloeb.pdf14Wallace HB, Green DM. Late effects of childhood cancer. London: Arnold Publishers, 2004.15Svenska Arbetsgruppen för LångtidsUppföljning efter Barncancer (SALUB). Uppföljning efterbarncancer. Version 4.0 2008. http://www.blf.net/onko/page6/page14/files/SALUB2008v466.pdf16Sundhedsstyrelsen. Kontrolforløb for gynækologiske kræftpatienter: En medicinsk teknologivurdering.Version 2.0 2009.http://www.sst.dk/publ/Publ2009/MTV/Ktrlforl_gynaek_kraeftpat/MTV_kontrolforloeb_net_final_ver_2.pdf17Sundhedsstyrelsen. Forløbsprogrammer for kronisk sygdom. Version 1.0 2008.http://www.sst.dk/publ/publ2008/Plan/Kronisk/kronisk_forloebsprogrammer2008.pdf18Colice GL,Rubins J, Unger M. Follow-up and Surveillance of the Lung Cancer Patient Following Cura-tive Intent Therapy: ACCP Evidence-Based Clinical Practice Guideline (2nd Edition). Chest 2007;132;355S-367S.19Ganz PA, Casillas J, Hahn EE.Ensuring Quality Care for Cancer Survivors: Implementing the Survi-vorship-plan. Seminars in Oncology Nursing. 2008 August;24(3);208-217.20Delbrück H. Rehabilitation and palliation of cancer patients. Paris: Springer-Verlag, 2007.21Danske Regioner. Seminar om kontrolforløb for kræftpatienter. 9. september 2009.http://www.regioner.dk/DanskeRegionerWeb/Aktuelt/Arrangementer/Afholdte%20arrangementer/Seminar%20om%20kontrolforl-oe-b%20for%20kr-ae-ftpatienter.aspx22Würgler MW, Jensen ML. Alternativ tilrettelæggelse af kontrolforløb for bryst- og prostatakræftpatienter:Litteratur og erfaringer fra Udlandet. September 2009.http://www.dsi.dk/Publikationer/Publikationer/2009/KontrolforloebCancer/KontrolforloebCancer.pdf
7
36
6 PalliationLivskvaliteten for kræftpatienter kan forbedres betydeligt ved at sikre målrettet lindring og støtte, også nårpatienten ikke kan helbredes for sygdommen. Hvis anbefalingerne om palliation realiseres, vil det medvirketil at sikre, at alle kræftpatienter med palliative behov får kvalificerede indsatser. Det er målet, at alle kræft-patienter i Danmark afhængig af deres behov får et tilpasset og tilstrækkeligt tilbud om lindring og støtte.6.1 AnbefalingerForløbsprogram og kliniske retningslinjer for palliativ indsatsDer bør udarbejdes et generisk tværfagligt og tværsektorielt forløbsprogram for patienter med kræft omfat-tende bl.a. palliativ indsats. Forløbsprogrammet bør basere sig på landsdækkende kliniske retningslinjer forbåde det basale og specialiserede niveau og kan evt. også indeholde indsatser vedrørende rehabilitering, sen-følger og opfølgning.Aftalte rammer for den palliative indsatsKommuner og regioners forpligtelser og samarbejde på det palliative område i forbindelse med kræftpatien-ter bør indgå i det obligatoriske aftaleområde i sundhedsaftalerne, der vedrører indlæggelses- og udskriv-ningsforløb.Styrkelse af den palliative indsats på det basale niveauKommuner og sygehusafdelinger bør have en fastlagt strategi for den palliative indsats på det basale niveau.Strategien bør i kombination med landsdækkende kliniske retningslinjer på området sikre systematisk og ef-fektiv vurdering af behov med henblik på at tilbyde den enkelte kræftpatient individuelt tilrettelagte, målret-tede og koordinerede indsatser. Det bør sikres, at det basale niveau har mulighed for kontakt med det specia-liserede niveau døgnet rundt, herunder fx telefonisk rådgivning. Der bør endvidere være mulighed for, atkræftpatienter, der behandles på det basale niveau, kan få tilsyn fra det specialiserede niveau ved behov.Udbygning af den palliative indsats på det specialiserede niveauDe specialiserede palliative tilbud bør udbygges, så alle patienter med behov herfor efter visitation får ad-gang til tværfaglige palliative specialister, uanset hvor patienten opholder sig. Der er behov for en udbygningaf de sygehusbaserede palliative tilbud i lighed med den udbygning, der er sket på hospiceområdet. De spe-cialiserede palliative tilbud bør omfatte særlige palliative sengeafsnit på sygehusene, hospice, hjemmetilbudsamt ambulante tilbud og dagtilbud.6.2 StatusWHO definerer palliation somden indsats, hvis formål er at fremme livskvaliteten hos patienter og familier,som står over for de problemer, der er forbundet med livstruende sygdom, ved at forebygge og lindre lidelsegennem tidlig diagnosticering og umiddelbar vurdering og behandling af smerter og andre problemer af bå-de fysisk, psykisk, social og åndelig art.Det bemærkes, at den palliative indsats ikke kun afgrænses til desidste dage/uger af patientens liv, men principielt omfatter hele patientforløbet fra den dag, kræftdiagnosenstilles. Fokus for den palliative indsats er således ikke kun på patienter, hvor døden er nært forestående. Ipraksis vil man dog sjældent tale om palliativ indsats i forhold til patienter, der forventes at blive helbredtgennem kræftbehandlingen. Støtte til pårørende og efterladte er ligeledes en vigtig del af den palliative ind-sats.I lyset af at palliation drejer sig om at hjælpe patient og pårørende til at leve så godt som muligt, kan det fo-rekomme paradoksalt, at palliation i nogle tilfælde opfattes som nært forbundet med død. Der er således pati-enter, som ikke får tilbud eller ikke ønsker henvisning til palliation, som kunne bedre deres livskvalitet, fordiden palliative indsats betragtes som et udtryk for opgivelse af behandling og dermed af håb.
37
6.2.1
Organisering af den palliative indsats
Den palliative indsats er kun i begrænset omfang lovgivningsmæssigt reguleret. Hospicetilbud er som deneneste palliative indsats beskrevet i Sundhedsloven. Indsatsen aftales i øvrigt inden for rammerne af Sund-hedsloven og Servicelovens bestemmelser om samarbejde med regioner og kommuner, herunder i regi afsundhedskoordinationsudvalg og sundhedsaftaler. En gennemgang af alle sundhedsaftaler for 2009 viser, atder er variation i både regionernes aftaleskabeloner og i antal konkrete aftaler, hvad angår omtale af indsat-sen for borgere med palliative behov1 2.På det palliative område skelnes der mellem basal palliativ indsats og specialiseret palliativ indsats. På beggeniveauer er indsatsen tværfaglig. Den basale palliative indsats foregår i almen praksis, i kommunalt regi(hjemmepleje, plejeboliger) og på almene (ikke-palliative) sygehusafdelinger. Den basale indsats udføres afpersonale, som varetager palliation som en af mange opgaver. Den specialiserede palliative indsats foregårved palliative teams, på palliative sengeafsnit på sygehusene og på hospices, hvor palliation er kerneopga-ven. Der er både på det basale og specialiserede niveau mange aktører involveret i den palliative indsats, ogdet er derfor en særlig udfordring at sikre samarbejde og koordination.Alle kræftpatienter opholder sig igennem størstedelen af sygdomsforløbet i eget hjem (evt. plejebolig), ogdet gælder også i perioder, hvor patienterne har palliative behov. Således har langt størstedelen af patienternekun behov for palliativ indsats på det basale niveau. Den praktiserende læge er involveret i langt de flesteforløb i denne sammenhæng3.Ifølge tal fra Sundhedsstyrelsen fra 2005 døde 55 % af kræftpatienter på sygehus, 26 % døde i eget hjem og18 % i plejebolig (herunder også dødsfald på hospice)4. Ifølge tal fra Palliativt Videncenter døde 11 % afkræftpatienter på hospice i 2009. Der er dokumentation for, at både støtte fra praktiserende læge og fra spe-cialiseret niveau øger muligheden for at blive i eget hjem også i den sidste tid, såfremt dette ønskes5.Der er p.t. ikke overblik over organiseringen af og tilbuddene i den basale palliative indsats i Danmark. Pal-liativt Videncenter (PAVI) kortlægger i 2010 indsatsen på det kommunale niveau og i 2011 den basale palli-ative indsats på sygehusene. I Den Danske Kvalitetsmodel er der standarder om den palliative indsats bådefor kommuner og sygehuse.Den specialiserede palliative indsats er udviklet over relativt få år og ikke fuldt udbygget i Danmark6. Euro-pean Association for Palliative Care (EAPC) har estimeret, at der bør være 80-100 specialiserede sengeplad-ser pr. 1 mio. indbyggere, hvilket svarer til ca. 440-550 i Danmark. EAPC anbefaler desuden, at der findesmindst ét palliativt team for hvert sygehus med 250 sengepladser, at der findes et dagcenter for hver 150.000indbyggere, og at der findes ét team med døgndækkende funktion, der yder palliativ indsats i patientens egethjem pr. 100.000 indbyggere7. Som det fremgår af tabel 6.1, er der p.t. under 200 specialiserede sengepladseri Danmark - næsten alle på hospice. Der er planer om yderligere 26 hospicepladser (Region Hovedstaden) i2010, og flere regioner har planer om oprettelse af palliative sengeenheder. Tilsvarende viser tabellen, at deri Danmark ikke findes det antal teams, som anbefales af EAPC. Der må dog tages forbehold for, at europæi-ske estimater ikke kan overføres direkte til danske forhold pga. forskellig organisation af området med denstore udbygning af almen praksis og hjemmesygepleje i Danmark. Undersøgelser har desuden vist, at ikke al-le patienter med palliative behov, der ønsker at være i hjemmet, har adgang til palliative teams på trods af, atsådanne teams værdsættes af patienter, pårørende, hjemmesygeplejersker og praktiserende læger8.
38
Tabel 6.1: Specialiserede palliative udbud i Danmark fordelt på regioner
Region/Antal Befolkning Hospice Palliativ Teams1/102009EnhedRegionHo‐vedstadenRegionSjæl‐landRegionSydRegionMidtRegionNordPålandsplan1,7mio(31%)0,8mio(15%)1,2mio(22%)1,3mio(24%)0,6mio(11%)5,5mio(100%)33442161000015455322
Hospicesenge(/mio.)30(18)36(44)48(40)50(40)18(31)182(33)
Sengeipallia‐tivenhed(/mio.)*12(7)0(0)0(0)0(0)0(0)12(1)
Teamkapacitet(/mio.)**203(121)385(469)340(283)363(290)295(509)1586(334)
*)Sengei pal-liativ enhed omfatter ikke de palliative senge, der pt. er etableret på almene sygehusafdelinger eller som egentlige af-snit, men som ikke opfylder alle kriterier for at være en palliativ enhed. Kriterier for palliative enheder er bl.a., at der erselvstændig ledelse, at palliation er den eneste opgave, at der er udgående funktion, og at der forskes, uddannes og ud-vikles9.**) ’Teamkapacitet’ dækker over gennemsnitligt antal patienter tilknyttet alle teams i den enkelte region.Kilde: PAVI marts 2010. Opgørelsen af hospicer, enheder og teams afhænger af, hvilke kriterier der lægges til grund.Herudover ændrer udbuddet sig p.t. løbende.
Det palliative tilbud er uens fordelt i landet og præget af stor variation, hvad angår bl.a. organisering, perso-nalesammensætning, formelle kompetencer, visitationskriterier, uddannelses- og forskningsprojekter samtpatientkontakter. De specialiserede palliative tilbud lever kun delvist og i varieret omfang op til Sundheds-styrelsens gældende anbefalinger10 11.6.2.2Kræftpatienters behov for palliation og understøttende behandling
Hvert år får knap 33.000 danskere kræft og knap 16.000 dør hvert år af kræft12. Ca. 8.000 af de nydiagnosti-cerede patienter kan ikke tilbydes helbredende behandling og kan således have behov for palliativ indsats al-lerede fra begyndelsen, også over lang tid. Herudover kan yderligere ca. 8.000 patienter have behov for pal-liativ indsats på et senere tidspunkt i sygdomsforløbet.Hovedparten af patienter med fremskreden kræft har forskelligartede problemer og symptomer, bl.a. smerter,udtalt træthed, depression, begrænsninger m. m. i den daglige aktivitet. En dansk undersøgelse har vist, atkræftpatienter i stadie 3 og 4, som ikke er i kontakt med palliative specialister, i gennemsnit har 5 forskelligesymptomer, hvoraf 2 er af sværere grad. Patienterne oplever, at flere af deres behov ikke dækkes via dereskontakter med sundhedsvæsenet. Ud fra undersøgelsen er det beregnet, at mere end 5.000 danske kræftpati-enter på et givet tidspunkt har udækkede, palliative behov13. Det er således en stor udfordring at sikre til-strækkelig palliation til alle de patienter, der har behov herfor.Der findes p.t. ikke systematisk tværgående dokumentation af den konkrete indsats på hverken specialisereteller basalt niveau. Tilsvarende er der ikke overblik over omfanget af samarbejde mellem det basale og spe-cialiserede palliative niveau på sygehusniveau. Der foreligger en fælles landsdækkende vejledning i basal
39
palliation, DSAMs vejledning i ’Palliativ medicin i primærsektoren’ fra 2004. Der findes ikke dokumentati-on for, i hvilket omfang vejledningen måtte være implementeret.I 2009 blev der oprettet en Dansk Multidisciplinær Cancer Gruppe for Palliativ Indsats (DMCG-PAL), sombl.a. har til formål at sikre udarbejdelse af landsdækkende, kliniske retningslinjer på området og at varetagedriften af Dansk Palliativ Database, der fra og med 2010 omfatter alle patienter henvist til specialiseret, pal-liativ indsats. Der er således taget initiativer med henblik på at beskrive indholdet af den specialiserede palli-ative indsats samt sikre ensartet kvalitet.6.2.3Patient/pårørende perspektiv
Det er vigtigt at være opmærksom på, at patient og pårørende ikke altid har samme behov, og at forvent-ningsafstemning i forhold til begge parter er væsentlig. Undersøgelsen ”Kræftpatientens Verden” viste, at 78% af patienterne får god støtte i forhold til sygdom og behandling af familie og venner. Samtidig tilkendegavpatienterne selv, at deres pårørende ikke får den nødvendige støtte af de sundhedsprofessionelle til at påtagesig denne opgave14. Pårørende til patienter med hjernesvulster er i denne sammenhæng særligt belastede.Nogle efterladte pårørende har behov for støtte i et kompliceret sorgforløb med psykopatologiske reaktionerog længerevarende sygemeldinger. Undersøgelser peger på, at op mod 15 % af de efterladte kommer til at li-de af alvorlige problemer, som ville kunne imødegås med tidlig opsporing og en forebyggende indsats15.Støtten til de efterladte foregår i dag ikke systematisk, og det er ofte helt op til den enkelte sundhedsprofessi-onelle selv at vurdere, hvilken støtte der er hensigtsmæssig.Et yderligere problem er, at fx socialrådgivere og psykologer ofte ikke er til rådighed på sygehusene i til-strækkeligt omfang til at afhjælpe patienters behov for fx social og psykosocial støtte. Præster og repræsen-tanter fra andre religiøse samfund kan evt. varetage eksistentielle behov.6.3 Udvikling og vision6.3.1Organisering af den palliative indsats
Der er et stort behov for at sikre mere ensartede tilbud på tværs af landet til patienter med palliative behov.Det gælder både på det basale og det specialiserede niveau.I forhold til den basale indsats er det vigtigt at få afklaret, hvad basal indsats bør omfatte, og hvilke aktørerder bør indgå, således at alle aspekter af patientens problemer medinddrages. Der er brug for at sikre, at al-men praksis, hjemmeplejen og sygehusafdelingerne får bedre og lige adgang til specialistbistand. Konkretkan det sikres gennem mulighed for tilsyn fra det specialiserede niveau, undervisning, regelmæssige møderog etablering af telefonisk rådgivning. Der bør være klare retningslinjer og aftaler for, hvilken bistand detbasale niveau kan trække på.I forhold til den specialiserede indsats er det vigtigt, at der defineres minimumskrav til, hvordan specialiseretindsats bør foregå, og hvordan den organiseres, herunder hvilke personalegrupper, der bør indgå for at sikretværfaglighed, deres kvalifikationer, og hvornår de skal være tilgængelige. I den forbindelse er der behov for,at Sundhedsstyrelsens rapport ’Faglige retningslinjer for den palliative indsats’, som dækker hele det pallia-tive område inklusiv kræft, fra 1999 opdateres. Der bør bl.a. være mulighed for kontakt til en palliativ spe-cialist døgnet rundt. Det palliative team bør tilbyde tilsyn på sygehusafdelingerne og både team og hospicetilbyde hjemmebesøg samt rådgive det basale niveau.Der er behov for at udbygge den specialiserede palliativ indsats såvel i form af specialiserede palliative te-ams og palliative sengepladser, herunder flere sengepladser på sygehusene. Endvidere efterlyser patienterneetablering af dagcentre, hvor der efter visitation kan tilbydes konsultation, behandling, samtaler og mødemed andre patienter i samme situation. Arbejdsgruppen støtter EAPCs anbefalinger om antal senge, antalpalliative teams og dagcentre, idet der dog må tages forbehold som tidligere beskrevet.
40
Den palliative indsats er tværfaglig og for at sikre, at de relevante kompetencer kommer i spil på rette tids-punkt, er det en væsentlig opgave at sikre rammerne for et godt samarbejde på tværs af fagligheder, enhederog sektorer, samt inden for de enkelte sektorer. Kræftpatienter, der modtager palliation, er i en fase af deresliv, hvor de har brug for tryghed og tillid, og det er derfor vigtigt, at de oplever kontinuitet og klar ansvars-fordeling. En mulig løsning kunne være at sikre, at palliation indgår som en del af indsatsområdet i sund-hedsaftalerne vedr. indlæggelses- og udskrivningsforløb.Samarbejdet og koordinationen på tværs vil også kunne sikres gennem fælles retningslinjer for henvisning ogvisitation. Det bør bl.a. sikres, at patienterne får let adgang til relevant palliativ indsats på tværs af enhederog sektorer, uanset hvor de er i et palliativt forløb. Der er behov for, at patienter i den palliative fase af deressygdom bliver tilknyttet én sygehusafdeling, hvor de har mulighed for efter aftale at have en fleksibel ind-læggelse og kan få råd og vejledning, også selvom de ikke er indlagt.Udarbejdelse af et forløbsprogram for palliation, der er tæt knyttet til pakkeforløbene for kræft, vil kunnesikre mere systematik og struktur i samarbejdet på tværs. Forløbsprogrammet bør udarbejdes i henhold tilden generiske model for forløbsprogram for kronisk sygdom. Den generiske model beskriver den samledetværfaglige, tværsektorielle og koordinerede sundhedsfaglige indsats, der sikrer anvendelse af evidensbase-rede anbefalinger16. Forløbsprogrammet bør monitoreres. Forløbsprogrammet kan evt. også omfatte rehabili-tering, senfølger og opfølgning. Der foreligger relevante internationale erfaringer på palliationsområdet, sommed fordel kan anvendes i det fremtidige arbejde med et forløbsprogram17 18.Nedenfor i tabel 6.2 skitseres visionen for den fremtidige organisering af den palliative indsats.Tabel 6.2 Model for organisering af den palliative indsatsDenpalliative
indsats
EgethjemDetbasaleniveau
Detspecialiseredeniveau
Denpraktiserendelæge,denkommunalehjemmeplejemedpalliativnetværkssygeple‐jerske,lokalcentremedbl.a.ergo‐ogfysiote‐rapi,patientenspræstogevt.frivilligebe‐søgsvenner,KræftensBekæmpelsesrådgiv‐ningscentrem.m.kanallemedvirketilstøttetilogbehandlingafpatienterneiegethjem.Patientenkanmodtagebasalpalliativbe‐handlingunderenfleksibelindlæggelsepåensengeafdelingpåetsygehus.
Indlæggelse
Aflastnings‐ophold/plejebolig
Kommunenkantilbydeaflastningsopholdel‐lermerepermanentopholdienplejebolig.
Detpalliativeteamkankonsulterestelefoniskmedhenblikpårådgivning.Hvispatientensbehovikkekanimødekommespådetbasaleniveau,kanpatientenhenvisesvideretildetspecialiseredeni‐veau,hvortypiskdetpalliativeteamvurdererpa‐tientensbehov,herunderomdererbrugforam‐bulantkonsultation,palliativdagfunktionellerhjemmebesøg.Detpalliativeteamkantilsepatienterpåsygehus‐afdelingerellerkonsulterestelefoniskmedhen‐blikpårådgivning.Patienter,derikkekanhjælpestilstrækkeligtpådetbasaleniveau,kanindlæggespåetpalliativtsengeafsnitpåsygehusetellerpåhospicetilafklaringoglindringafsymptomer.Vedmegetfremskredensygdomkanpatientermedsærligtkomplekseproblemstillingerhenvisesdirektetilhospiceellerpalliativafdeling.
6.3.2
Kræftpatienters behov for palliation og understøttende behandling
Som beskrevet oplever mange kræftpatienter og deres pårørende ikke at have fået den palliative indsats, somde kunne have ønsket sig. Der er derfor brug for fælles landsdækkende kliniske retningslinjer, som beskriverden konkrete faglige palliative indsats og så vidt muligt er evidensbaserede, med henblik på at sikre mereensartethed i indholdet af og kriterierne for den palliative indsats. Arbejdet med udarbejdelsen af kliniske
41
retningslinjer i regi af DMCG-PAL er således yderst relevant. I den forbindelse bør der også foreligge opda-terede kliniske retningslinjer for den palliative indsats på det basale niveau i primærsektoren, fx med afsæt iden fælles landsdækkende vejledning i basal palliation, DSAMs vejledning i ’Palliativ medicin i primærsek-toren’ fra 2004. Dette planlægges gennemført i forlængelse af DMCG-PAL’s arbejde.Der er desuden brug for et redskab til systematisk individuel behovs- og symptomvurdering i forhold til denpalliative indsats, på faste tidspunkter i patientforløbet ved ændringer i sygdommens faser og ved overgangefra en afdeling til en anden eller mellem sektorer.For at øge viden, skabe opmærksomhed, give synlighed og afmystificere den palliative indsats kunne deriværksættes en landsdækkende oplysningsindsats med fokus både på patienter og på sundhedsprofessionellemed henblik på, at flere patienter får tilbudt og tager imod den palliative indsats, som de har behov for. Detkan fx ske i regi af Kræftens Bekæmpelse og PAVI.6.3.3Patient/pårørende perspektiv
Kommunikationen med patienten og dennes pårørende bør baseres på respekt og empati. En sådan kommu-nikation stiller krav om særlige færdigheder hos de sundhedsprofessionelle, hvorfor uddannelse og træning ikommunikation er væsentlig. Kommunikationen handler både om sygdommen og konsekvenser for patientog pårørende, og om kommunikationen mellem patient og pårørende, herunder evt. børn. De pårørende børløbende informeres om behandlingsmuligheder, rettigheder og de palliative tilbud fra starten af det frem-skredne sygdomsforløb, hvis patienten ønsker det. De sundhedsprofessionelle har ansvaret for tidligt og lø-bende at få afklaret patientens ønske til information til og involvering af de pårørende.Livets afslutning er en fase, som er meget belastende for pårørende. Der er behov for en mere systematiskvurdering af de pårørendes behov, herunder de særlige problemstillinger, der kan være blandt de pårørende.Der bør i den forbindelse være særligt fokus på børn.De kliniske retningslinjer for den palliative indsats bør definere, hvordan såvel alvorligt syge og døendekræftpatienter som deres pårørende kan sikres individuelt tilrettelagte interventioner og/eller tilbud baseretpå en tværfaglig systematisk behovsafdækning med henblik på at støtte dem i deres mange forskelligartederoller/opgaver. Retningslinjerne bør også redegøre for, hvilken psykosocial støtte og omsorg der er relevanttil pårørende efter et dødsfald.
Palliativt Videncenter. Kortlægning af den specialiserede palliative indsats i DK.http://www.pavi.dk/ForskningOgUdvikling/kortlaegning_specialiseredeindsats.aspx2Palliativt Videncenter. Gennemgang af regionernes sundhedsaftaler med kommunerne.http://www.pavi.dk/Kvalitetssikring/NationaleDokumenter.aspx3Neergaard MA, Vedsted P, Olesen F, Sokolowski I, Jensen AB. Associations between home death and GPinvolvement in palliative cancer care. British Journal of General Practice 2009;59(566):671-677.4Sundhedsstyrelsen. Tal og fakta om hospicer og palliative teams. 2005.http://www.sst.dk/Planlaegning%20og%20kvalitet/Smertelindring/Tal_fakta.aspx5Neergaard MA. Palliative home care for cancer patients in Denmark: With a particular focus on the primarycare sector, GPs and community nurses. Faculty of Health Science. Aarhus University. 2009.http://www.dadlnet.dk/dmb/dmb_phd/doc/ThesisMetteAsbjoernNeergaard2009.pdf6Radbruch L, Payne S, EAPC Board of Directors. Standards and norms for hospice and palliative care inEurope: The EPAC White Paper. 2008.http://www.pavi.dk/Kvalitetssikring/InternationaleRetningslinjer.aspx7Radbruch L, Payne S, EAPC Board of Directors. White Paper on standards and norms for hospice and pal-liative care in Europe: Parts 1 and 2. European Journal of Palliative Care 2009;16:278-289, og 2010;17:22-33. http://www.pavi.dk/Libraries/EAPC_white_paper/EAPC_White_Paper_2009_og_2010.sflb.ashx8Goldschmidt D, Schmidt L, Krasnik A, Christensen U, Groenvold M. Expectations and evaluation of a pal-liative home-care team as seen by patients and carers. Support Care Cancer 2006;14(12):1232-1240
1
42
Sundhedsstyrelsen. Faglige retningslinjer for den palliative indsats: Omsorg for alvorligt syge og døende.1999. http://www.sst.dk/publ/publ1999/palliativ_indsats/palliativ.pdf10Palliativt Videncenter. Afrapportering af Palliativt Videncenters kortlægning af det specialiserede palliati-ve niveau i Danmark. 2009.http://www.pavi.dk/Libraries/Nyhedsbrev_marts_2010/Afrapportering_af_Palliativt_Videncenters_kortl%c3%a6gning_af_det_specialiserede_palliative_niveau_i_Danmark.sflb.ashx11Se fodnote 9.12Sundhedsstyrelsen. Cancerregistret 2008. Nye tal fra Sundhedsstyrelsen 2009:5.13Johnsen AT. Palliative needs in Danish patients with advanced cancer. København: Faculty of Health Sci-ences. University of Copenhagen, 2008.14Kræftens Bekæmpelse. Kræftpatientens verden: En undersøgelse af, hvad danske kræftpatienter har brugfor. Forskningsenheden, Pallitativ Medicinsk Afdeling, H:S/Bispebjerg Hospital, 3. maj2006.http://www.cancer.dk/NR/rdonlyres/60C1A9F7-8B1A-400A-8455-547180CB0189/0/behovsundersogkort2006.pdf15Lichtenthal WG, Cruess DG, Prigerson HG. A case for establishing complicated grief as a distinct mentaldisorder ind DSM-V. Clinical Psychology Review 2004;24(6):637-66216Sundhedsstyrelsen. Forløbsprogrammer for kronisk sygdom. 2008.http://www.sst.dk/publ/publ2008/Plan/Kronisk/kronisk_forloebsprogrammer2008.pdf17Marjolein G, Higginson IJ. Improving Supportive and Palliative Care for Adults with Cancer. Departmentof Palliative Care and Policy, GKT School of Medicine, Kings College London, 2004.http://www.nice.org.uk/nicemedia/pdf/SupportivePalliative_Research_Evidence_SecondCons.pdf18Se fodnote 16.
9
43
7 BrugerinddragelseAt få stillet og leve med en kræftdiagnose er ofte en meget voldsom oplevelse for patienten, og en øget ind-dragelse kan give kræftpatienten større tryghed. Patientens øgede forståelse for, viden om samt inddragelse isin egen sygdom kan give en større brugeroplevet kvalitet og medvirke til et bedre patientforløb. Hvis anbe-falingerne om brugerinddragelse realiseres, vil det medvirke til, at kræftpatienter føler en større tryghedgennem forløbet og aktivt har været med til at træffe beslutninger.. Det er målet, at alle kræftpatienter iDanmark systematisk bliver inddraget i deres egne behandlingsforløb på alle tidspunkter i patientforløbet.7.1 AnbefalingerIndividuel patientinddragelseDe fagprofessionelle bør løbende sikre, at alle dele af det enkelte forløb er afstemt med kræftpatientens for-ventninger og ønsker. Den fagprofessionelle og patienten udarbejder i fællesskab en plan, der tager udgangs-punkt i patientens kompetence, herunder patientens sygdomsmæssige og psykosociale situation, bl.a. for atfremme patientens mulighed for egenomsorg. De fagprofessionelle informerer patienten om begrundelse forvalg af undersøgelser og konkrete indsatser. Der bør udarbejdes retningslinjer for indholdet i en plan, og pa-tienten accepterer og giver samtykke til planen. Information til og inddragelse af socialt udsatte udgør ensærlig udfordring og bør have særlig opmærksomhed.Fokus på information ved overgange i patientforløbetDen fagprofessionelle bør ved overgange i patientforløbet, fx mellem afdelinger eller sektorer, informerekræftpatienten mundtligt og skriftligt om det videre forløb, tilbyde patienten en kopi af journalen og vejledeom, hvordan patienten selv kan bedre sin situation. Ved et ambulant forløb bør patienten regelmæssigt mod-tage information om og status for eget forløb.PårørendeinddragelseDe fagprofessionelle bør løbende involvere kræftpatientens pårørende i planer for patientforløbet i det om-fang, patienten ønsker det. De fagprofessionelle bør være opmærksomme på pårørendes ønsker om informa-tion og på, at pårørende kan være en ressource i forløbet. Herudover anbefales det, at der laves landsdæk-kende standarder, som beskriver de fagprofessionelles ansvar og arbejdsopgaver, hvis de pårørende har sær-lige behov, som fx børn og unge.Organisatorisk brugerinddragelseBrugere (kræftpatienter og pårørende) bør være involveret i relevante fora, hvor udvikling og evaluering afsundhedsvæsenet drøftes. Brugerrepræsentanter kan med fordel forberedes systematisk i repræsentation afgenerelle brugerperspektiver og i metoder til vidensindsamling om brugerperspektiver..7.2 StatusPatienter og pårørende møder sundhedsvæsenet med forskellige forventninger og behov. De har alle forskel-lig viden, ressourcer og værdier, som bør inddrages og tilgodeses for at sikre et optimalt forløb. Inddragelseunder hensyn til den enkeltes ønsker og behov for information og kommunikation styrker patienternes evnetil egenomsorg, øger patientsikkerheden, imødekommer misforståelser og har betydning for patienternes op-levelse af tryghed of kvalitet1. Forskning viser desuden, at patientinddragelse kan have en positiv virkning påbehandlingsresultatet. Bedre informerede og medinddragede patienter har lettere ved at følge et behandlings-forløb. Derudover har god læge- og patientkommunikation en positiv sammenhæng med forbedrede behand-lingsresultater2. I Norge har man gjort borgerinddragelsesperspektivet mere eksplicit igennem konkrete bor-gerrettigheder som for eksempel ’retten til en individuel plan’3.
44
Brugerinddragelse involverer to overordnede dimensioner; den individuelle og den organisatoriske. Indivi-duel patientinddragelse i eget forløb er vidensdeling mellem patient og sundhedsprofessionel, således at bru-gerens viden, ønsker, behov og kendskab til egen situation efterspørges og anvendes i behandlingsforløbet.Brugerinddragelse vedrører alle dele af patientforløbet fra almen praksis over sygehusvæsenet til det kom-munale sundhedsvæsen. Brugeren kan få indflydelse og mulighed for at vælge og handle aktivt i forhold tilbehandling og håndtering af egen sygdom samt egen livssituation. Organisatorisk brugerinddragelse er ind-dragelse af brugere og repræsentativ viden om brugerperspektivet i beslutningsprocesser af betydning for or-ganisering, udvikling og evaluering af sundhedsvæsenet. Brugerinddragelse omfatter både patient- og pårø-rendeinddragelse.I en europæisk-canadisk opgørelse er det danske sundhedsvæsen blevet vurderet til at have en førerposition iEuropa, hvad angår regulering af patientrettigheder. De lovfæstede krav om rettigheder og adgang til egenjournal var blandt de forhold, som vægtedes højt4. Rettighederne er et godt udgangspunkt for den videre ind-sats vedrørende en systematisk, aktiv brugerinddragelse.7.2.1Individuel patientinddragelse
Helt overordnet reguleres relationen mellem den enkelte patient og sundhedsprofessionelle af sundhedslo-vens regler om patienters retsstilling, herunder særligt patienters inddragelse i beslutninger. Som udgangs-punkt må behandling ikke indledes eller fortsættes uden patientens informerede samtykke, og sundhedsper-sonen er forpligtet til at sikre, at patienten er velinformeret og kan overskue sit samtykke, dvs. har forstået in-formationen, så der bliver tale om et reelt samtykke. Reglerne om aktindsigt og ikke mindst tavshedspligten,som er et afgørende grundlag for tillidsforholdet mellem patient og sundhedsperson, er også vigtige. I DenDanske Kvalitetsmodel er der, bl.a. med baggrund i ovenstående patientrettigheder, udarbejdet standarder forpatientinddragelse, patientinformation og -kommunikation samt for koordinering og kontinuitet. I standardenfor patientinddragelse indgår også inddragelse af de pårørende, og personalet pålægges her at informere oginddrage de pårørende i behandlingen i det omfang, patienten ønsker det.Den landsdækkende undersøgelse af patientoplevelser viser, at 83 % af de adspurgte danske patienter opleverat blive inddraget i passende omfang i de beslutninger, der er blevet truffet om deres behandling5. En under-søgelse af kræftpatienters oplevelse af kontrolforløb viser dog, at der er områder, hvor patienternes ønske ominformation og rådgivning ikke er tilgodeset i dag. Det gælder fx i relation til information om symptomer,patienten skal være opmærksom på, og hvor patienten i givet fald skal henvende sig. Over 90 % af patienter-ne vurderer denne information som vigtig, men kun 30 % angiver at have fået denne information. Patienternesavner tillige kontinuitet i forhold til at møde samme læger i forløbet og mulighed for at udtrykke og tale ombekymringer m.v.6Med introduktionen af pakkeforløb for kræft er kræftpatienternes forløb blevet inddelt i faser, hvilket har ty-deliggjort patienternes forskellige behov på forskellige tidspunkter. Aktuelt beskriver pakkeforløbene bl.a.,på hvilke tidspunkter i forløbet patienten skal informeres om diagnostiske fund, samt hvilke informationerpatienten skal have på det pågældende tidspunkt. Der er netop udgivet patientinformationsmateriale for enrække kræftsygdomme vedr. pakkeforløb. Herudover er der i regionerne indført forløbskoordinatorfunktio-ner og kontaktpersonordninger.Patienterne oplever ikke nødvendigvis sammenhæng i deres forløb, selvom enheder i sundhedsvæsenet sam-arbejder på tværs. Dette belyses i en rapport fra Dansk Sundhedsinstitut, som udover hjerte- og diabetespati-enter også inkluderer leukæmipatienter. Den kvalitative analyse peger på, at en løbende dialog om både storeog små ændringer i patientforløbet er vigtige for patientens oplevelse af sammenhæng7.Systematisk brugerinddragelse er fortsat mest udbredt på socialområdet og i sundhedsvæsenet inden for pæ-diatri og psykiatri..På det somatiske sundhedsområde inddrages patienterne som en naturlig del af sundheds-professionelles arbejde, jf. bl.a. reglerne om informeret samtykke, men der har gennem tiderne været forskel-ligt fokus på graden og formen af patientinddragelse. De mange forskellige initiativer, der foregår i dag, vi-ser, at der nu er sat fokus på at udvikle en mere systematiseret praksis, som har til formål at udvikle og styrke
45
samarbejdet og dialogen mellem sundhedspersonalet, patient og pårørende. Der er i regionerne en række ek-sempler på projekter, som på forskellig vis og på forskellige niveauer fokuserer på at optimere patienternesinddragelse i eget forløb, fx feedback-møder vedr. det konkrete patientforløb, kommunikationskurser for per-sonale og ledelse, web-baserede patientfora, forbedring af skriftligt informationsmateriale og de fysiskerammer for patientinddragelse m.m. Patienter kan også indgå i patientuddannelser og patientnetværk, der li-geledes kan hjælpe patienterne til at mestre deres situation. Herudover har patienten mulighed for at få in-formation om bl.a. behandlingstilbud og ventetider på internettet og via Kræftens Bekæmpelses rådgivnings-centre.7.2.2Pårørendeinddragelse
Pårørendeinddragelse handler om at inddrage personer, som er defineret som pårørende af patienten selv. Enrapport fra Dansk Sundhedsinstitut viser, at patienter ofte opnår deres viden om deres specifikke sygdomgennem pårørende8. Pårørende spiller således en betydelig rolle i forhold til patientens informationsniveau.Alene dette faktum gør, at pårørende bør inddrages systematisk. Af den landsdækkende undersøgelse af pati-enters oplevelser fremgår, at 78 % af patienterne i forbindelse med indlæggelse oplever, at deres pårørendebliver inddraget i passende omfang i de beslutninger, der skal træffes om deres behandling og pleje, og i for-bindelse med ambulante besøg har 86 % af patienterne denne oplevelse. Pårørende har imidlertid ikke væretadspurgt om deres egen oplevelse af inddragelse. En undersøgelse af pårørende til lungekræftpatienter viser,at 76 % af de pårørende føler, at de er i fagligt gode hænder, men 49 % af de pårørende mener, at sygehuslæ-gerne ikke spørger ind til dem som pårørende, og 44 % af de pårørende føler sig glemt i sygdomsforløbet.Ca. halvdelen af de pårørende (48 %) mener, at de ingen hjælp får til at håndtere forløbet, og 33 % af de på-rørende mangler information, så de kan støtte lungekræftpatienten i forbindelse med behandlingsvalg9.Specielt med hensyn til børn og unge er et vigtigt budskab i en dansk undersøgelse af børn som pårørende påsygehuse, at sundhedspersonale ofte ikke føler sig rustede til at møde familier, hvor forældre til hjemmebo-ende børn er alvorligt syge10.7.2.3Organisatorisk brugerinddragelse
I Danmark foregår inddragelse af brugere på det organisatoriske niveau ikke systematisk. I andre lande bl.a.Australien, England og USA har organisatorisk brugerinddragelse på udvalgte områder været praktiseret sy-stematisk gennem en årrække, og der er indsamlet erfaringer, som dog er præget af det enkelte lands sund-hedsvæsens organisering, kultur og politik. Baggrunden for inddragelse af patienter i disse lande har været enblanding af politiske initiativer/målsætninger og krav fra patienter/patientforeninger. Brugerinddragelsen kanbl.a. ske ved samarbejde med patientforeninger, der i nogen grad forestår en uddannelse med henblik på atkvalificere patientrepræsentanterne. En sådan patientrepræsentantuddannelse er kvalificerende for organisa-torisk patientinddragelse11. Uddannelsen bør imidlertid ikke blive en begrænsning for patientinddragelse påorganisatorisk niveau.Danske Patienter har udarbejdet et forslag til en generel model for patientinddragelse på sundhedsområdet12,og i forbindelse med udarbejdelsen af 'Styrket indsats på kræftområdet’ er der nedsat en referencegruppe be-stående af patientorganisationsrepræsentanter, patienter og pårørende for at inddrage deres erfaringer og øn-sker i udviklingen af oplægget. Der er i Sundhedsstyrelsen tillige igangsat et generisk arbejde med patient-inddragelse.Der findes i alle regioner forskellige former for generel organisatorisk patientinddragelse bl.a. i form afsundhedsbrugerråd/dialogfora med repræsentation fra patientforeningerne/patienter og dialogmøder, hvor pa-tienter (og evt. pårørende) og afdelinger mødes med henblik på at give de enkelte afdelinger kvalitativ videnom patienternes oplevelser og vurderinger af deres forløb. I Region Hovedstaden arrangeres dialogmødernebl.a. i samarbejde med Enheden for Brugerundersøgelser. Den Landsdækkende Undersøgelse af Patientople-velser (LUP) på sygehusområdet, DANPEP (Danske Patienter Evaluerer almen praksis) i almen praksis oglokale brugerundersøgelser anvendes desuden som grundlag for inddragelse af patientperspektivet i kvali-
46
tetsudvikling. Af øvrige initiativer kan nævnes inddragelse af patienter i udvikling af patientinformation(skriftlig, webbaseret og mundtlig) samt i undervisning af personale og patienter.Organkirurgisk afdeling på Kolding Sygehus har således, som det første sted i landet, etableret en Enhed forBrugerinddragelse. Enheden har til formål at styrke afdelingens arbejde med patientinddragelse gennem mål-rettet dialog med patienterne, herunder involvering af patientambassadører. På Vejle Sygehus er der erfarin-ger med dialogfora på det onkologiske område med deltagelse af patienter, pårørende og sundhedspersonalemed tværfaglig repræsentation. Disse anvendes til at forbedre patientforløb. Kræftens Bekæmpelse udfører iforåret 2010 et pilotprojekt med uddannelse af kvalificerede patienttalsmænd, som skal kunne løfte opgaverpå en række forskellige niveauer, som spænder fra meget afgrænsede og konkrete forhold på en afdeling tilde overordnede sundhedspolitiske overvejelser og idé-udvikling. Endvidere kvalificeres talsmændene til atkunne løfte generelle undervisnings- og formidlingsopgaver, når professionelle i sundhedsvæsenet, kommu-nerne mv. efterspørger viden om brugernes perspektiv.Effekten af aktiv brugerrepræsentation er sjældent evalueret, og der er ikke entydig evidens herfor. Lands-dækkende analyser viser dog, at patientoplevet kvalitet forbedres over tid, hvilket tilskrives øget fokus på pa-tientperspektivet13.7.3 Udvikling og vision7.3.1Individuel patient- og pårørendeinddragelse
Kræftpatienterne har behov for individuelt tilpassede indsatser, der tager udgangspunkt i både sygdomsspeci-fikke problematikker og eget perspektiv, autonomi, sunde ressourcer og kompetencer, så forløbet oplevesmeningsfuldt, begribeligt og håndterbart. Når patientens og de fagprofessionelles kompetencer sættes i spilved hjælp af en fælles afstemt plan, får patienten det bedste grundlag for aktivt at medvirke i eget forløb. Enkvalificeret kommunikation, som hviler på, at de fagprofessionelle lytter til patientens symptomer og hel-bredsmæssige bekymringer samt giver rettidig og tilstrækkelig information om, hvad der skal ske i forløbet,er forudsætninger herfor. Informationen bør dække det samlede patientforløb på tværs af afdelinger og sekto-rer, herunder også på tværs af sygehuse og kommunale sundhedstilbud.Erfaringer fra patienters oplevelser - også i relation til konsekvenser af patientforløbet - kan med fordel ind-drages i arbejdet med kvalitetsudvikling og forbedring af patientinddragelse. Det er dokumenteret, at patien-ter oplever hændelser, der indtræffer i patientforløbet, anderledes, end sundhedspersonalet gør. Overordneter det målet, at der sker en systematisk og fortløbende vidensdeling mellem bruger og sundhedsprofessionel,så brugerens viden, ønsker, behov og kendskab til egen situation efterspørges og anvendes i behandlingsfor-løbet, og brugeren får indflydelse og mulighed for at handle aktivt i forhold til behandling og håndtering afegen sygdom. Skal dette mål nås, er visionen:At de sundhedsprofessionelle løbende sørger for at afstemme patientens forventninger til forløbetmed fokus på de forskellige faser i forløbet, herunder ønsker til og behov for inddragelseAt den sundhedsprofessionelle og patienten i samspil fastlægger en plan i de forskellige faser, dertager højde for patientens handlekompetence, herunder dennes sygdomsmæssige, psykologiske ogsociale situationAt de sundhedsprofessionelle løbende informerer patienten om begrundelse for valg af undersøgelserog konkrete behandlingstilbud, og at patienten accepterer og giver samtykke til planenAt kommunikationen mellem de sundhedsprofessionelle og patienten foregår med respekt forpatientens tanker, følelser, værdier og holdningerAt kommunikationen mellem de sundhedsprofessionelle og patienten kan ske under forskellige for-mer, som imødekommer forskellige behov for kommunikation med sundhedsprofessionelle bl.a. net-baserede, i det direkte møde m.v.
47
7.3.2
At de sundhedsprofessionelle løbende inddrager patientens pårørende i behandlingsplaner i det om-fang, patienten ønsker dette, og er opmærksomme på de pårørendes ønsker om information, og på atpårørende kan være en ressource i patientforløbetAt den sundhedsprofessionelle i forløbet informerer patienten om planen for det videre forløb og til-byder patienten en kopi af journalen både i almen praksis og på sygehuset, og at patienten derforigennem forløbet regelmæssigt modtager informationer om og status for eget forløbAt patienten har let adgang til egen journalOrganisatorisk brugerinddragelse på kræftområdet
Visionen for brugerinddragelse er, at brugeres perspektiver inddrages systematisk i udvalg, grupper m.v.,som beskæftiger sig med udvikling og evaluering af sundhedsvæsenet for at skabe et brugerorienteret sund-hedsvæsen, og at der foretages systematisk vidensindsamling om og monitorering af brugerperspektiverne ialle dele af kræftforløbet med henblik at omsætte patienternes erfaringer til forbedringer af såvel faglig ogorganisatorisk som oplevet kvalitet. For organisatorisk brugerinddragelse er visionen:At brugerinddragelse er et selvstændigt og eksplicit mål for ledelserne og er en integreret del af deøvrige strategiske målsætningerAt brugere er direkte inddraget i alle relevante fora, hvor udvikling og evaluering af sundhedsvæse-net er på dagsordenenAt der anvendes en række forskellige metoder for brugerinddragelse udviklet på baggrund af syste-matisk indsamlet videnAt der sker en systematisk indsamling af viden om brugerperspektiverne i alle beslutningerAt brugerrepræsentanter i sammenhænge, hvor det er relevant, forberedes systematisk i repræsenta-tion af generelle brugerperspektiver og i metoder til vidensindsamling om brugerperspektiverAt ved afslutning af alle opgaver, evalueres proces og effekt af brugerinddragelse og den brugerop-levede kvalitet af de fundne løsninger
En styrket inddragelse af brugernes perspektiver bør i videst muligt omfang ske på et evidensbaseret grund-lag.Enheden for brugerundersøgelser, Region Hovedstaden. Den Landsdækkende Undersøgelse af Patientople-velser (LUP) 2009. December 2009.http://www.patientoplevelser.dk/log/medie/LUP2009/National_rapport/LUP_2009.pdf2Fallowfield L, Jenkins V, Farewell V, Saul J, Duffy A, Eves R. Efficacy of a Cancer Research UK commu-nication skills training model for oncologists: A randomised controlled trial. Lancet 2002;359:650-6563Thommesen H, Normann T, Sandvin JT. Individuell plan: Et sesam, sesam. 2003.http://www.kommunetorget.no/side.asp?sideid=1374Health Consumer Powerhouse. Frontier Centre for Public Policy. Euro-Canada Health Consumer Index2008. FC Policy Series no. 38. 2008. www.fcpp.org/publication.php/20255Se fodnote 1.61
Kræftens Bekæmpelse, Kvalitetsenheden. Kontrolforløb i kræftpatientens perspektiv. 2009.http://www.cancer.dk/NR/rdonlyres/F93724F8-FDD9-4352-A1D6-7D7240715280/0/kontrolforloeb.pdf.
.Martin HM. Er der styr på mig? Sammenhængende patientforløb fra patientens perspektiv. Dansk Sund-hedsinstitut, 2010. http://www.dsi.dk/Publikationer/DSI-rapporter/2010.01/frz_201001.htm8Jacobsen CB, Pedersen VH, Albeck K. Patientinddragelse mellem ideal og virkelighed: En empirisk under-søgelse af fælles beslutningstagning og dagligdagens møder mellem patient og behandler. Sundhedsstyrel-sen, Monitorering & Medicinsk Teknologivurdering og Dansk Sundhedsinstitut, 2008.http://www.sst.dk/publ/Publ2008/MTV/patientinddragelse/Patientinddragelse_net_final.pdf9Faktaark-Kampagne: At Leve med Lungekræft. Undersøgelsen blandt lungekræftpatienter og deres pårø-rende, 2009. www.Lungekraeft.com10Dencker A. Dilemmaer i sygeplejen, når børn er pårørende. Sygeplejersken 2009;19.
7
48
Freil M, Knudsen JL. Brugerinddragelse i sundhedsvæsenet. Ugeskrift for Læger 2009;171(20):1663-1666.12Danske Patienter. Patientrepræsentation: Inddragelse af patientperspektivet i organisering og udvikling afsundhedsvæsenet. 2009.http://www.danskepatienter.dk/images/stories/Publicationer_2010/patientrepraesentation%20191109%20-%20version%20udgivet.pdf13Heje HN, Gut R, Vedsted P. Patientevaluering af sundhedsvæsenet. Ugeskrift for Læger2009;171(20):1666-1670.
11
49
8 Uddannelse og kompetenceudviklingStyrket og øget uddannelse af sundhedsprofessionelle samt andre fagprofessionelle, der er involveret i kræft-patienters forløb, kan løfte kvaliteten i indsatsen på kræftområdet. Hvis anbefalingerne om uddannelse ogkompetenceudvikling realiseres, kan det være med til at sikre, at de fagprofessionelle har de rigtige kompe-tencer, således at forebyggelse, udredning, behandling, rehabilitering, opfølgning, palliation og støtte samtløbende inddragelse af borgere og kræftpatienter kan udføres med høj faglig kvalitet.. Målet er, at uddannel-serne tilrettelægges i overensstemmelse hermed i løbet af en tidsperiode på fem år.8.1 AnbefalingerØgede fagspecifikke kompetencerEn forudsætning for høj kvalitet i den specialiserede kræftbehandling er, at regioner og videnskabelige sel-skaber – bl.a. via udvikling af fagområder - sikrer efteruddannelse af sundhedsprofessionelle til at besiddespidskompetencer på højeste niveau, og at disse kompetencer løbende udvikles og justeres i overensstem-melse med den evidensbaserede viden på kræftområdet. Samtidig bør det sikres, at der rekrutteres og uddan-nes et tilstrækkeligt antal kvalificerede sundhedsprofessionelle til området.Øgede generelle kompetencerFagprofessionelle, der beskæftiger sig med forebyggelse, tidlig opsporing, rehabilitering, palliation og pati-entinddragelse i forhold til kræft i sundhedsvæsenet og i den kommunale sektor, bør have de rette generellekompetencer på områderne, inklusiv træning i kommunikation og sundhedspædagogik. Kompetencerne børerhverves systematisk på grund-, videre- og efteruddannelserne.Uddannelse i tværfagligt teamarbejdeDet bør sikres, at der på grund-, videre- og efteruddannelserne opbygges erfaring med at arbejde i tværfagli-ge teams. Uddannelserne bør i øget omfang fokusere på betydning af fag- og sektorkulturer og styrke kompe-tencer i kommunikation og samarbejde med henblik på at opnå større forståelse for de forskellige faggrup-pers viden og funktion.Grundlag for evidensbaseret praksisDet bør sikres, at fagprofessionelle, der er involveret i indsatsen på kræftområdet, har kompetencer til at ar-bejde evidensbaseret, herunder grundlæggende viden om dokumentation, forskning og analyser på sund-hedsområdet.Effektiv ressourceudnyttelseDet bør sikres, at personaleressourcerne på kræftområdet udnyttes mest effektivt, herunder bør fx mulighe-derne for opgaveglidning til andre faggrupper og fastholdelse af sundhedsprofessionelle udnyttes.
8.2 Uddannelse og kompetenceudvikling på kræftområdetDet er en forudsætning for at indfri ønsket om en styrket indsats på kræftområdet, at de sundhedsprofessio-nelle er uddannet til at varetage opgaven. Det stiller øgede krav til sundhedsfaglige grund- videre og efterud-dannelser, således at de sundhedsprofessionelle, der varetager specialiserede behandling, besidder specialvi-den på højeste niveau og er i stand til at uddrage nyeste viden af forskningsresultater og implementere dennei praksis i behandlingen af kræftpatienter.Nye behandlingsmodaliteter på kræftområdet er under stadig udvikling, ligesom der løbende udvikles nyteknologi m.v., hvilket stiller yderligere krav om efteruddannelse.
50
Personaleressourcerne inden for kræftområdet er ikke på alle områder i stand til at efterkomme det stigendebehov for udredning og behandling. Dette gælder fx speciallæger inden for klinisk onkologi og diagnostiskradiologi, hvor der er stor efterspørgsel. For andre faggrupper er der lignende udfordringer. Uddannelsernebør dimensioneres efter behovet, og i lyset af det udækkede personalebehov er det vigtigt at der arbejdes medeffektiv ressourceudnyttelse, herunder muligheder for opgaveglidning mellem faggrupperne, fastholdelse afsundhedspersonale og aktiv rekruttering.Forebyggelse, tidlig opsporing, rehabilitering, palliation og patientinddragelse i forhold til kræft kan betrag-tes som nyere satsningsområder, hvorfor der er behov for, at personalet uddannes og opkvalificeres yderlige-re med generelle kompetencer. Der er brug for, at der i højere grad undervises systematisk inden for oven-nævnte områder på såvel grund-, videre- og efteruddannelserne både for at fremme rekrutteringen til områ-derne og for at sikre en fremtidig varetagelse af funktionerne med høj kvalitet. Det bør vurderes, om der ergrundlag for at revidere målbeskrivelserne for videreuddannelse samt efteruddannelsestilbuddene. Især indenfor fokusområderne patientinddragelse, rehabilitering og palliation er der behov for øget overblik over eksi-sterende uddannelsestilbud med henblik på at identificere, hvor der særligt er behov for styrkelse af uddan-nelsestilbuddet.Det er en overordnet målsætning i sundhedsvæsenet at tilrettelægge og gennemføre sammenhængende ogvelplanlagte patientforløb, som ofte vil inkludere flere enheder og sektorer. Med henblik på at optimere pati-entforløbene samt øge patientsikkerhed og kvalitet, bør træning i teamarbejde med relevante fagprofessionel-le finde sted i både grund-, videre- og efteruddannelserne. Det danske sundhedsvæsen beskæftiger et stortantal forskellige faggrupper, hvis uddannelse er karakteriseret ved i betydelig grad at være monofaglig, oguddannelserne forbereder og træner derfor ikke i tilstrækkeligt omfang sundhedspersonalet til at arbejde itværgående og tværfaglige teams. Områderne forebyggelse, tidlig opsporing, rehabilitering og palliation iforhold til kræft er kendetegnet ved involvering af mange forskellige aktører. Velfungerende teams er afgø-rende for indsatsen på disse områder. I den forbindelse bør der i grund-, efter- og videreuddannelserne foku-seres på fag- og sektorkulturer samt styrkelse af kompetencer som kommunikation og samarbejde med hen-blik på at opnå større forståelse for de forskellige faggruppers viden og funktion. Brug af simulationslabora-torier og rollespil samt træning i debriefing og refleksion bør være væsentlige elementer i uddannelsen. Derbør endvidere etableres tværfaglige læringsfora mellem lægeuddannelsen og de mellemlange sundhedsud-dannelser i relation til fokusområderne forebyggelse, tidlig opsporing, rehabilitering, palliation og patient-inddragelse i forhold til kræft, ligesom mulighederne for ’fælles skolebænk’ på tværs af sektorer kan udnyt-tes.Ud over sundhedsfaglige ressourcer indgår der en lang række andre kompetencer i at løfte opgaverne påkræftområdet – bl.a. i forhold til planlægning, kvalitetsudvikling, økonomistyring, dokumentation, forskningog analyse. Det er målsætningen, at tilrettelæggelse af kræftbehandling foregår evidensbaseret, samt at fagligprioritering sker på bedst mulige oplysningsgrundlag. Grundlaget for evidensbaseret praksis og faglig priori-tering er, at der skabes ny viden, som gøres umiddelbart og let tilgængelig for de involverede aktører, så deninddrages i daglig praksis. Derfor er det vigtigt, at de nødvendige kompetencer udbredes og videreudvikles,fx i forhold til evaluering af hensigtsmæssig opgavetilrettelæggelse.8.3 Uddannelse og kompetenceudvikling inden for oplæggets fokusområder8.3.1Borgerrettet forebyggelse og sundhedsfremme
Af bekendtgørelsen om de mellemlange videregående sundhedsuddannelser fremgår det, at der skal være fo-kus på sundhedsfremmende og forebyggende elementer. Lægeuddannelsen indeholder en del undervisning ikommunikation. Her trænes bl.a. i den motiverende og den vanskelige samtale, så læger rustes til at tale livs-stilsændringer med patienterne. I flere kurser på lægestudiet er der fokus på folkesundhed og forebyggelses-strategier samt lægens rolle i forebyggelsen. I alle speciallægeuddannelser beskrives tre væsentlige kompe-tencer med relevans for borgerrettet forebyggelse og sundhedsfremme; nemlig rollen som kommunikator,rollen som samarbejdspartner og rollen som sundhedsfremmer. Kompetencerne er indarbejdet i målbeskri-velserne for speciallægeuddannelsen.
51
Uddannelserne til professionsbachelor i sygepleje, fysioterapi og ergoterapi samt socialrådgiver og social- ogsundhedsassistent indeholder alle elementer af forebyggelse og sundhedsfremme. Indholdet i uddannelserneer imidlertid ikke altid afstemt med behovet, hvilket i højere grad bør sikres fremover.8.3.2Tidlig opsporing og diagnostik
Den praktiserende læge har brede kompetencer til diagnostik og behandling af hyppige og ukompliceredesygdomme, men når det gælder konkrete kræftsygdomme, er det vanskeligt at oparbejde stor erfaring og vi-den. For at reducere eventuelle forsinkelser i opsporing og diagnostik af kræftsygdom i almen praksis er detvigtigt, at almen praksis får større viden om symptomers mulige sammenhæng med kræft. Særligt vil der væ-re behov for øget viden samt uddannelse og efteruddannelse i håndteringen af patienter med uspecifikke ogatypiske symptomer. Også udredningsforløbet for patienter med komorbiditet og betydende risikoadfærd børhave særligt fokus, herunder bl.a. med henblik på et styrket samarbejde på tværs af sektorer.8.3.3Rehabilitering, senfølger og opfølgning
Rehabilitering indgår i større eller mindre grad i de forskellige speciallægeuddannelser, især for så vidt angårde diagnosespecifikke problemstillinger. Tilsvarende indgår rehabilitering i sygeplejeuddannelsen og medsærlig fokus i uddannelse til kræftsygeplejerske. Der findes sundhedsfaglige diplomuddannelser, hvor sund-hedsprofessionelle med mellemlang videregående uddannelse og andre kan tage diplommodul i kræftrehabi-litering.På grunduddannelse til fysioterapeut undervises der i rehabilitering som generelt begreb. Kræftområdet berø-res i faget sygdomslære på uddannelsen, men der undervises ikke specifikt i fysioterapi målrettet kræftpati-enter. Fysioterapeuter efterspørger generelt mulighed for kompetenceudvikling på kræftområdet, og der erbehov for kompetenceudvikling specifikt indenfor rehabilitering og senfølger. Ergoterapeuter undervises påbachelorniveau i rehabilitering, men der er ingen specifik undervisning om rehabilitering indenfor kræftom-rådet.Der arbejder aktuelt omkring 25 psykologer på landets onkologiske afdelinger. I psykologuddannelsen påuniversiteterne indgår der ikke særskilt undervisning i kræftrehabilitering. Uddannelsesforløbet i forbindelsemed specialistgodkendelse i klinisk psykologi eller sundhedspsykologi omfatter nogen undervisning i rehabi-literingsrelevante emner (kognitive funktionsnedsættelser, ændrede livsvilkår, eksistentielle emner, sorg, kri-se, tab m.v.). I nogle lande indgår rehabilitering specifikt i psykologuddannelsen.Derudover kan andre faggrupper i forskellige sektorer medvirke i indsatserne, som typisk ikke modtager spe-cifik uddannelse i generel rehabilitering (herunder diætister, socialrådgivere og beskæftigelsesmedarbejdere).Indsatsen i forbindelse med rehabilitering, senfølger og opfølgning foregår i dag meget forskelligt i kommu-ner og regioner. Det betyder også, at der kan være brug for at skabe et generelt overblik, bl.a. med henblik påafklaring af, hvor og hvordan der bør ske en systematisk kompetenceudvikling.Der findes ved Syddansk Universitet en masteruddannelse i rehabilitering, som henvender sig bredt.8.3.4Palliation
Den palliative indsats foregår meget forskelligt på tværs af landet og involverer i forskelligt omfang forskel-lige faggrupper. Der er ikke et fuldstændigt overblik over uddannelsesudbud og -indhold. Overordnet set erden systematiske undervisning på grund-, videre- og efteruddannelser af de sundhedsprofessionelle, som ar-bejder med palliation, af meget begrænset omfang. Palliativt Videncenter er i gang med at kortlægge områ-det, og i DMCG-PAL er der nedsat en arbejdsgruppe til kortlægning og udvikling af uddannelse i palliation.På relevante speciallægeuddannelser undervises systematisk i forskellige aspekter af palliation, men på ho-vedparten af uddannelserne er omfanget begrænset. Det er kun sygeplejersker, der modtager systematisk ud-dannelse i palliation som led i deres grunduddannelse. Specialuddannelsen i kræftsygepleje omfatter under-
52
visning i palliativ indsats. For øvrige faggrupper er der med jævne mellemrum mulighed for at deltage i se-minarer og lignende. Der findes desuden en række efteruddannelsestilbud for social- og sundhedsassistenter-og hjælpere under arbejdsmarkedsuddannelserne (AMU).For så vidt angår den specialiserede palliative indsats har pt. 20 % af de involverede læger og sygeplejerskeren kompetencegivende efteruddannelse i palliation. Siden 2002 har læger kunnet tage den teoretiske del afspecialistuddannelsen i palliativ medicin (Nordic Course in Palliative Medicine), mens der for sygeplejer-skerne og andre sundhedsprofessioner findes moduler om palliation inden for relevante diplomuddannelser.Der er forskellige undervisningstilbud til det basale niveau på sygehuse. Tilbuddene udbydes af foreninger,sygehuse, regioner m.v. Halvdelen af de specialiserede palliative institutioner udbyder egne uddannelsesfor-løb til det basale niveau. Der findes ikke en samlet palliativ uddannelse inden for det basale område i pri-mærsektoren, men i enkelte kommuner har man igennem flere år haft en fælles efteruddannelsesforløb forpraktiserende læger og hjemmeplejen. Disse uddannelser er dog ikke formelt kompetencegivende, og uddan-nelsesforløbet er ikke systematiseret. Kompetencerne på det basale palliative niveau bør styrkes - særligt ibetragtning af, at langt de fleste palliative ydelser gives på det basale niveau.Der findes en nyoprettet masteruddannelse i humanistisk palliation. Uddannelsens fokus er det humanistisk-samfundsvidenskabelige aspekt og ikke det klinisk-medicinske i den palliative indsats.8.3.5Patientinddragelse
Patientinddragelse indgår generelt i uddannelsen til ergo- og fysioterapeut, men kun i begrænset omfang i deøvrige sundhedsuddannelser. Uddannelserne indeholder dog alle varierende elementer af kommunikation ogsundhedspædagogik. I specialuddannelsen for kræftsygepleje introduceres begrebet ’patientologi’, dvs. lærenom det at være patient. Specialuddannelsen tager også tematikken op omkring mødet og relationen mellempatient og sygeplejerske med udgangspunkt i patientens livshistorie, netværk, kulturelle, sociale forhold ogerfaring med sygdom, behandling og pleje. Sundhedspædagogik, udvikling af patientens kompetence til athandle (empowerment), patientinformation samt kvalitetsudvikling med udgangspunkt i patientperspektivetindgår tillige som en del af kræftsygeplejeuddannelsen.
53
9 Forskning og udviklingKonstant forskning i og udvikling af teknologi og metoder, som bruges af sundheds- og fagprofessionelle påkræftområdet, samt koordinering af forskning på området, vil kunne bidrage til øget viden. Hvis anbefalin-gerne om forskning og udvikling realiseres, vil det bidrage til bedre vilkår for udvikling og indførelse af nyteknologi på kræftområdet. Målet er at bringe kvaliteten af kræftforskning og udvikling på kræftområdet oppå bedste internationale niveau. Anbefalingerne om forskning og udvikling skal ses i sammenhæng med an-befalingerne om dokumentation og monitorering.9.1 AnbefalingerStyrkelse af kræftforskningsnetværkEksisterende og nye kræftforskningsnetværk bør styrkes og udvides ved samarbejde både i ind- og udlandmed øget fokus på forskning inden for aspekter af kræftområdet som beskrevet i oplægget, fx forebyggelse,rehabilitering, palliation og organisation på kræftområdet.Styrkelse af lokal infrastrukturI eksisterende og nye kræftforskningsnetværk bør den lokale infrastruktur styrkes fx ved adgang til generelbistand til design og udførelse af forskningsprojekter, herunder ved hjælp fra administrative medarbejdere,statistikere m.fl.Implementering af ny videnDer bør være øget ledelsesmæssigt fokus på implementering af ny viden i den daglige praksis i såvel statensom regioner og kommuner.9.2 Forskning og udvikling på kræftområdetFor at kunne tilbyde den bedste forebyggelse af kræft til befolkningen og den bedste udredning, behandling,rehabilitering og palliation til kræftpatienten og løbende inddragelse af patienten er der behov for en konstantudvikling og forskning. Der er et stort behov for at skabe gode rammer for forskning på hele kræftområdetfor at sikre en høj kvalitet, hvilket allerede blev påpeget med Kræftplan II. Deltagelse i forskningsaktiviteterskaber ny viden, og giver de professionelle adgang til den nyeste viden, der dermed kan komme kræftpatien-terne hurtigere til gode og være med til at sikre kvaliteten.Ifølge Videnskabsministeriet bruges 33 % af offentlige forskningsmidler på sundhedsforskning, hvilket pla-cerer Danmark i toppen blandt udvalgte OECD lande. På kræftområdet har Danmark en lang tradition for så-vel medicinsk som teknisk og fysiologisk forskning og innovation, bl.a. med mange aktive kliniske forsk-ningsmiljøer og et meget højt publikationstal (ca. 2500 artikler pr. år). Forskningsfeltet er organiseret medbl.a. kliniske forskningsenheder på sygehusene (KFE), samarbejde mellem specialerne i de multidisciplinærekræftgrupper (DMCG) og Biobanken. Forskningen styrkes yderligere af den danske tradition for at registrerepå sundhedsområdet, som bl.a. muliggør epidemiologisk forskning af høj kvalitet.Indenrigs- og Sundhedsministeriet har i 2009 etableret Det Nationale Samarbejdsforum for Sundhedsforsk-ning (NSS), som har til opgave at styrke samarbejdet og koordinationen mellem private og offentlige aktørerpå sundhedsområdet, at fremme udnyttelsen af forskningens resultater og at fremme dansk sundhedsforsk-nings internationale konkurrenceevne.Der er imidlertid en langt mindre tradition for forskning inden for områder som forebyggelse, rehabilitering,palliation, organiseringen af kræftområdet m.m., som heller ikke har samme mulighed for støtte fra privatesponsorer som fx lægemiddelforskning.
54
KFEerne er forankret i de onkologiske afdelinger med henblik på klinisk forskning. En af KFE’ernes styrkerer eksistensen af en lokal infrastruktur med bl.a. administrativt personale, statistikere, forskningssygeplejer-sker, bioanalytikere og læger, som kan bistå ved udførelse af forskningsprojekter. KFE’erne kan med dennestruktur danne basis for dannelse af netværk mellem forskningsmiljøer, der også inddrager andre sider afkræftområdet end den rent kliniske del, fx også den kommunale del og primær sektoren..DMCGerne administrerer kliniske kvalitetsdatabaser, som bl.a. registrerer sygdommens stadie ved diagno-sen, behandling og overlevelse. Biobanken giver overblik over samtlige patologiske præparater i landet ogtilhørende diagnoser, hvilket muliggør hurtig indsamling af store materialer. Hertil kommer de regionale en-heder for Good Clinical Practice (GCP), der bl.a. kontroller kvaliteten af sundhedsforskning og beskæftigersig med etiske spørgsmål. Forskningsmiljøet er både offentligt og privat sponsoreret, men størsteparten afdansk kræftforskning finansieres i dag af private midler. Udfordringen er især at sikre midler til at gennemfø-re ikke-medicinalsponsoreret (uafhængig) forskning. Det kan ske gennem sikring af kontinuerlige midler tildriften af de kliniske forskningsenheder.Danske Regioner etablerede i 2009 Dansk Kræftforskningsforum, som har til opgave at styrke forskning ihele kræftforløbet og koordinere den samlede kræftforskningsindsats. Regionerne har yderligere i samarbej-de med universiteterne etableret Ledelsesforum for Medicinsk Sundhedsforskning, som skal sikre rammernefor dansk sundhedsforskning generelt.Kræftforskning kan inddeles i: Basal-, translationel-, klinisk og sundhedstjenesteforskning (epidemiolo-gisk/forebyggelsesforskning). Basalforskning består bl.a. af biologisk grundforskning i cellulære mekanis-mer, herunder afdækning af ætiologien til kræftsygdomme. Erhvervet ny viden kan overføres til en kliniskproblemstilling ved translationel forskning fx ved identifikation af vigtige markører for kræftsygdomme ellernye mulige kræftlægemidler. Senere kan effekten af sådanne markører og kræftlægemidler afprøves til kli-nisk brug fx ved randomiserede kliniske forsøg. Ved sundhedstjenesteforskning undersøger man, hvorvidt demetoder, tilgange og organiseringsformer, der er valgt på kræftområdet, har de ønskede effekter. Alle disseforskningsområder bør fremmes og støttes, hvis den fortsatte udvikling og kvalitet inden for kræftområdetskal sikres.Der er behov for systematisk indsamlet viden og evaluering før implementering af oplæggets anbefalingerinden for fokusområderne på landsplan på samme måde, som det sker for kliniske tiltag. En sådan systematikeksisterer ikke (se også kapitel 2)..Hvis dansk kræftforskning skal bibeholde sit høje internationale kvalitetsniveau, er et løbende og internatio-nalt samarbejde en forudsætning. Internationalt samarbejde fremmer vidensdeling mellem forskermiljøerneog muliggør tillige undersøgelser i større populationer end den danske.En tværfaglig struktur og netværksdannelse i mellem forskellige forskningsmiljøer muliggør en systematiskopsamling af viden og vidensdeling. Strukturen kan fremme såvel medicinsk orienteret forskning, forskning iny teknologi og operative metoder, men også inden for oplæggets fokusområder fx forebyggelse rehabilite-ring, palliation, understøttende behandling, patientinddragelse og organiseringen heraf. Forskningsfeltet kanudvides med metoder fra den humanistiske forskning og ved ibrugtagning af både kvalitative og kvantitativeforskningsmetoder.Der kan gå lang tid fra ny viden erhverves, til den indgår i den daglige praksis. Hvis dette knowing-doing-gap skal mindskes, er et konstant ledelsesmæssigt fokus på alle niveauer en forudsætning.
9.3 Forskning og udvikling inden for oplæggets fokusområder
55
I Danmark foregår forskning i forskelligt regi inden for flere af fokusområderne i oplægget, men indsatserneer ofte spredte og ikke koordinerede.9.3.1Borgerrettet forebyggelse og sundhedsfremme
Der er brug for en langt højere grad af systematisk forskning indenfor forebyggelsesområdet for at forhindrenye kræfttilfælde i at opstå. Nogle forebyggelsesprojekter er baseret på et undersøgelsesdesign, som reelt ik-ke kan give svar på, hvilken effekt indsatsen har haft. Der er behov for systematisk indsamlet viden om ad-færdsændringer for at identificere, hvilke forebyggelsesmetoder der er mest effektive i relation til forskelligemålgrupper, og hvordan de bedst organiseres. Såvel kvalitative som kvantitative metoder og metoder fra fxsocialantropologi, pædagogik og psykologi bør anvendes.9.3.2Tidlig opsporing og diagnostik
Der mangler viden om befolkningens kendskab til symptomer på kræftsygdom, og om hvad der får befolk-ningen til at søge læge. Området er væsentligt, hvis kræftpatienter skal opspores tidligere end nu. I dennesammenhæng mangler der tillige en viden om mekanismerne bag de store sociale forskelle på deltagelse iscreening og i kontakten med sundhedsvæsenet. Der mangler tillige viden om, hvilke primære diagnostiskemetoder, der hurtigst leder frem til en diagnose.Danmark deltager i et internationalt kræftbenchmarkingprojekt (ICBP), som bl.a. sætter fokus på disse em-ner. Projektet fokuserer på befolkningens ”awareness” i forhold til kræft samt overvejelser og handlemulig-heder i relation til kræftsygdom i almen praksis. Såvel national som international viden om organisations-former i det tidlige udredningsforløb er vigtig at inddrage i det videre arbejde.Nye mulige screeningsmetoder til tidlig opsporing af kræft bør systematisk evalueres inden implementering,evt. i form af pilotprojekter. Ligesom der er behov for forskning af tilstræbte såvel som ikke tilstræbte kon-sekvenser af screeningsprogrammer fx vedrørende befolkningens selvoplevede helbred.9.3.3Rehabilitering, senfølger og opfølgning
Der er behov for forskningsbaseret viden om effekten af rehabiliteringsindsatser overfor kræftpatienter, her-under om den bedst mulige organisering og delindsatsernes effekt, inkl. deres langvarige effekt. Endvidere erder behov for mere viden om valide redskaber til vurdering af den enkelte patients rehabiliteringsbehov. Deseneste 5-10 år har forskellige forskningsmiljøer undersøgt kræftrehabilitering med forskellige indfaldsvink-ler. En række større epidemiologiske studier med anvendelse af de unikke danske sundhedsregistre er gen-nemført, og forskellige psykosociale interventioner er undersøgt i et randomiseret design. Nationalt Forsk-ningscenter for Kræftrehabilitering ved Institut for Sundhedstjenesteforskning på Syddansk Universitet ernetop etableret og vil formentlig kunne blive et samlingspunkt for forsknings- og udviklingsprojekter inden-for området.Der mangler systematisk viden om senfølger efter kræftsygdom og behandling for mange patientgruppersvedkommende. Der bør ske en systematisk indsamling af viden om senfølgernes udbredelse og grad - ikkemindst i betragtning af de mange nye behandlinger, der løbende introduceres. Dette kunne ske i de kliniskedatabaser for de enkelte kræftformer. Forskning i senfølger til kræftbehandling finder sted flere steder, fx in-den for det pædiatriske område og brystkræft.Der mangler forskning vedr. det tværsektorielle samarbejde i forbindelse med rehabilitering. Der savnesendvidere mere viden om, hvordan kontrolforløb/opfølgning for de enkelte kræftsygdomme bedst tilrette-lægges, både i relation til om tilbagefald opdages tidligere, om man forbedrer overlevelsen, om hvorledessenfølger identificeres og behandles, samt om forløbet dækker patienternes behov for oplysning, vejledningog tryghed. Den eksisterende viden baseres i stor udstrækning på retrospektive kliniske undersøgelser.9.3.4Palliation
Trods en betydelig forskningsindsats på det palliative område i Danmark mangler der fortsat viden om denbedst mulige organisering og om indsatser, især på det basale niveau. Der udføres mange forskellige typer af
56
forskning, herunder bl.a. basal forskning i symptomers patofysiologi, symptomepidemiologi, klinisk inter-ventionsforskning, sundhedstjenesteforskning, forskning i psykosociale, åndelige og eksistentielle forhold,metodeforskning og forskning i de pårørendes problemer og sorgreaktioner.Det er gennem de seneste år dokumenteret, at selv om der skal udvises særlige hensyn i forskningen indenfor palliation, så er det muligt og etisk forsvarligt at gennemføre forskning i palliativ indsats. Ofte vil det dogvære en udfordring at sikre tilstrækkelig høj deltagelsesprocent i forskningen og tilstrækkelig fuldstændigopfølgning, fordi patienterne gradvist bliver dårligere. Der er derfor kun udført relativt få vellykkede rando-miserede undersøgelser. Trods disse vanskeligheder stiger mængden og kvaliteten af den palliative forsk-ning, og der er nu et stort ønske på området om at forbedre resultaterne af palliation gennem en styrketforskningsindsats. Palliativt Videncenter er i gang med at kortlægge forskningen på området. Det forventes,at oprettelsen af DMCG-PAL kan være med til at styrke opsamling og udvikling af viden på området.9.3.5Brugerinddragelse
Der er behov for systematisk forskning i, hvordan patienter og pårørende bedst kan inddrages både i det in-dividuelle kræftforløb (individuel patientinddragelse) og på det organisatoriske niveau (organisatorisk bru-gerinddragelse) samt i effekten heraf. Forskning bør omfatte metoder og modeller, fx ved øget anvendelse afIT-kommunikation, og fokusere på aktiv inddragelse af brugernes perspektiv i sundhedsvæsenets udviklings-og evalueringsprocesser.
57
10 Dokumentation og MonitoreringDokumentation og monitorering af indsatserne på kræftområdet vil understøtte det fortsatte arbejde medkvalitetsudvikling og effektiv ressourceudnyttelse. Hvis anbefalingerne om dokumentation og monitoreringrealiseres, vil det være med til at styrke den samlede indsats på kræftområdet. Målet er, at en øget koordina-tion af og sammenhæng i dokumentations- og monitoreringsindsatsen på kræftområdet kan bidrage til at løf-te kvaliteten og styrke den effektive ressourceudnyttelse. Anbefalingerne om dokumentation og monitoreringskal ses i sammenhæng med anbefalingerne om forskning og udvikling.10.1 AnbefalingerEvidensbaseret praksis og videndeling i forbindelse med nye initiativerDet anbefales, at evaluering af forudsætninger og konsekvenser altid gennemføres i forbindelse med nye ini-tiativer, og at der på landsplan arbejdes med koordineret vidensopsamling med henblik på videndeling og ra-tionel ressourceudnyttelse. Dette med henblik på at lokale og landsdækkende initiativer på kræftområdet ividest muligt omfang udfærdiges med baggrund i evidens og viden. Det er et fælles ansvar at sikre at evalue-ring og vidensopsamling integreres i drift og udvikling af sundhedsvæsenet.Katalog over behov for fremtidig dokumentation og monitoreringDet anbefales, at Sundhedsstyrelsen i samarbejde med udvalgte fagpersoner udarbejder et katalog over behovfor fremtidig dokumentation og monitorering med henblik på at sikre en klar koordinering og prioritering påtværs af de mange aktører på området, således at ressourcerne til dataindsamling udnyttes bedst muligt. Somgrundlag herfor anbefales det, at aktørerne på sundhedsområdet i fællesskab skaber nationalt overblik overeksisterende dokumentation og monitorering på kræftområdet.Tværsektoriel forløbsbaseret dokumentationDet anbefales, at der skabes grundlag for og etableres forløbsbaseret dokumentation på tværs af sektorer så-ledes, at data afspejler det samlede forløb for den enkelte borger og patient, herunder forebyggende tiltag.Der bør i videst muligt omfang arbejdes med brug af eksisterende data og IT-løsninger.Systematisk måling af og opfølgning på kvalitetDet anbefales, at organisering og metode fra de kliniske kvalitetsdatabaser udbredes med henblik på øgetindsamling af og opfølgning på kvalitetsdata. Udbredelsen skal koordineres fra nationalt hold og ske i allesektorer og til andre områder end sygdomsbehandling, fx forebyggende tiltag på tværs af sektorer.10.2 Dokumentation og monitorering på kræftområdetDokumentation og monitorering på kræftområdet er vigtig med henblik på at understøtte det fortsatte arbejdemed kvalitetsudvikling og effektiv ressourceudnyttelse. Dokumentation og monitorering betragtes her somfrembringelse af data i bred forstand ved både kvalitative og kvantitative metoder, eksempelvis registeropgø-relser, evalueringer, klinisk kvalitetsmåling og måling af patientoplevelser. Det kan være data om generelleforhold og specifikke indsatser, data for borgere og patienter samt data inden for og på tværs af sektorer.Der foregår løbende en betydelig dataindsamling og analyse inden for kræftområdet. Trods den meget omfat-tende tilstedeværelse af data på nogle områder er der områder af det samlede forløb for den enkelte borger,hvor dokumentation og monitorering er mangelfuld eller ikke eksisterende. Det gælder særligt de dele af for-løbet, som ligger uden for sygehusregi og/eller går på tværs af sektorer samt de mere ’bløde’ områder såsompatientinddragelse og psykosociale forhold, hvor registerdata typisk ikke er en velegnet metode. Med oplæg-get sættes der således fokus på nogle af de ’datafattige’ områder.Med henblik på at støtte arbejdet med kvalitetsudvikling må det være en vision, at dokumentation og monito-rering på kræftområdet fremover kan give et mere komplet billede af det samlede borger- og patientforløb,
58
herunder af overgangene mellem sektorer og koordinationen af selve patientforløbet. Særligt synes der at væ-re et behov for systematisk opsamling af diagnoser og administrative data fra almen praksis, så disse kankobles med data fra sygehusregi. Der bør i forbindelse hermed ses på erfaringerne fra det såkaldte Data-fangstmodul i Dansk Almen Medicinsk Database. Et arbejde med at frembringe nationalt dækkende forløbs-baseret dokumentation vil være omfattende og kræve nye investeringer. Mulighederne for sammenstilling afallerede eksisterende data bør udnyttes i videst muligt omfang.Der bidrages til dokumentation og monitorering på kræftområdet af mange instanser, fx kommuner, regioner,Sundhedsstyrelsen, Kræftens Bekæmpelse, diverse kvalitetsinstitutioner, universiteternes forskningsenhederog kliniske afdelinger. Det vil fortsat være relevant med deltagelse fra en bred kreds af institutioner, og såveldatakilder som metoder til dataindsamling bør fortsat spænde bredt og afhænge af feltet, der er genstand forundersøgelse og opgørelse. Der er dog behov for at styrke koordinering og prioritering på tværs af aktørernepå området med henblik på at sikre bedre ressourceudnyttelse. Som udgangspunkt herfor er der behov for etsamlet overblik over eksisterende dokumentation og monitorering på kræftområdet. Dansk Kræftforsknings-forums katalog over kliniske databasers dokumentation og monitorering kan indgå.Behovet for koordinering understøttes af, at der inden for de enkelte fokusområder i oplægget efterspørgesyderligere dokumentation og monitorering. Udvælgelsen af nye indsatsområder for dokumentation og moni-torering samt eventuel nedlæggelse af eksisterende indsatsområder bør ske med udgangspunkt i klart define-rede faglige og administrative behov. Dobbeltregistrering bør undgås, og en øgning af registreringsbyrdensamlet set bør overvejes nøje. I lyset af at der efterspørges yderligere data, bør der således arbejdes med ateffektivisere og automatisere dataindsamling og gøre processen så brugervenlig som mulig.Målingen af kvalitet på sundhedsområdet bør systematiseres med henblik på at støtte arbejdet med kvalitets-kontrol og -udvikling. Der bør i videst muligt omfang drages nytte af eksisterende erfaringer med organise-ring og metode. På kræftområdet forefindes en række landsdækkende kliniske kvalitetsdatabaser. Databaser-ne er en velfungerende model for indsamling af kvalitetsdata i sygehusvæsenet. De er karakteriseret ved mul-tidisciplinært samarbejde omkring velafgrænsede problemstillinger, hvor der er et klart fagligt udviklingssig-te. Databaserne er underlagt en national godkendelsesordning, der skaber et grundlag for landsdækkende da-taindsamling.Det er vigtigt at have for øje, at produktion af data ikke gør det alene. En forudsætning for at data bringes ianvendelse og fører til ændringer af praksis, er, at strukturer til bearbejdning og formidling skabes, således atdata omsættes til aktuel, brugbar og tilgængelig viden for de relevante modtagere, eksempelvis administrato-rer, klinikere, forskere og borgere. Som det er i dag, foretages der ikke en koordineret indsats for at præsen-tere de mange typer af data, og data er ikke i tilstrækkelig grad tilgængelige på tværs af sektorgrænser ogforskningsmiljøer. Anvendelse af data kan ske igennem såvel eksisterende som nye strukturer, men der bør ividest muligt omfang bygges videre på og drages nytte af de allerede eksisterende IT- og informations-strukturer.Der synes endvidere at være et behov for styrket fokus på videns- og evidensbaseret praksis både nationaltog lokalt med henblik på at anvende ressourcerne bedst muligt. Lokale kommunale og regionale indsatser påkræftområdet er ofte ikke understøttet af national videnopsamling, som kan sikre erfaringsudveksling mellemde lokale aktører. I tillæg hertil bør der til stadighed arbejdes med at undersøge forudsætninger for og konse-kvenser af metoder og indsatser gennem evalueringer. Evalueringerne bør have fokus på såvel sundhedsfag-lige, organisatoriske, patientmæssige som økonomiske aspekter.Endelig er det væsentligt, at oplæggets fokus på en særlig indsats over for socialt udsatte genspejles også idokumentations- og monitoreringsindsatsen.
59
10.3 Dokumentation og monitorering inden for oplæggets fokusområder10.3.1 Forebyggelse og sundhedsfremme
”Hvordan har du det? 2010” er en repræsentativ spørgeskemaundersøgelse, hvor regionerne indsamler dataom voksne danskeres sundhedsvaner, sygelighed og trivsel. Undersøgelsen er den største af sin slags nogen-sinde i Danmark og vil være et unikt redskab for det fremtidige folkesundhedsarbejde. Da der indsamles datai samtlige kommuner, bliver det muligt at udarbejde lokale, regionale og nationale sundhedsprofiler, som be-skriver befolkningens sundhedsvaner, sygelighed og trivsel. Disse kan bruges aktivt i planlægning, målfast-sættelse og prioritering på sundhedsområdet. Endvidere giver sundhedsprofilerne mulighed for at følge ud-viklingen i befolkningens sundhedstilstand tæt.Der er i regi af Styregruppen for Tværoffentlige Samarbejder igangsat et dokumentationsprojekt med detformål at skabe et enkelt og overskueligt overblik over den kommunale sundhedsindsats. Heri indgår ni indi-katorer vedrørende kommunernes arbejde med forebyggelse og sundhedsfremme. De første indikatorer of-fentliggøres i juni 2010 og samtlige indikatorer skal være offentliggjort i juni 2011. Kommunerne har ikkenogen egentlig dokumentationsforpligtelse, og systematisk dokumentation i kommunerne på forebyggelses-området er først ved at blive opbygget. Kommunerne efterspørger nationale strukturer i stil med rygestop-databasen, som kan understøtte en systematisk dokumentation af forebyggelsesindsatsen.Der er behov for at indsamle viden om, hvilke forebyggelsesindsatser der virker bedst og under hvilke om-stændigheder både individrettet, befolkningsrettet og rammesættende/strukturelle indsatser. Derfor ses et po-tentiale for kommunerne i at indgå i samarbejde med andre kommuner og eventuelt regionen om vidende-ling. Ligeledes kan et tættere samarbejde mellem praktisk forebyggelse og forskning bidrage til etablering afen samlet videnbase. Arbejdet med dokumentation og videnopsamling kan støttes af tiltag på nationalt ni-veau.Der bør arbejdes hen mod dokumentation og monitorering af det samlede forebyggelsesforløb. Med et fore-byggelsesforløb menes den række af forebyggelsesindsatser, som udføres og tilbydes borgeren inden for ellerpå tværs af kommunen og regionen. Indsatserne spænder fra identifikation og registrering af risikofaktorer tilopfølgning med fx motiverende samtale eller forebyggelsessamtale, vurdering af borgerens ressourcer medhenblik på en behovstilpasset indsats, samt henvisning til og deltagelse i lokale forebyggelsestilbud. Fore-byggelsesforløbet omfatter også den nødvendige kommunikation mellem de professionelle aktører.I Den Danske Kvalitetsmodel er der udviklet standarder, som kan anvendes på det kommunale område, her-under standarder for politik for forebyggelse og sundhedsfremme og forebyggende og sundhedsfremmendeindsatser. Den Danske Kvalitetsmodel indeholder således en række parametre, som kan være med til at styr-ke dokumentationen for forebyggelse både kommunalt og regionalt.10.3.2 Tidlig opsporing og diagnostik
På screeningsområdet forefindes databaserne Dansk Kvalitetsdatabase for Livmoderhalskræftscreening ogDansk Kvalitetsdatabase for Brystkræftscreening. Herigennem følges udbredelsen og effekten af screenings-programmerne. Udviklingen kan holdes op mod interventioner, som iværksættes for at øge deltagelsen. Datakan desuden anvendes som udgangspunkt for forskning i hvilke grupper, som ikke deltager i screeningspro-grammerne.Ved indberetning af nydiagnosticeret kræft til Cancerregisteret anføres kræftsygdommens stadium. Indsatserfor tidlig diagnostik af kræft har til formål at føre til, at kræftsygdom diagnosticeres i tidligere stadier. Densamlede effekt af indsatserne vil således kunne følges ud fra data i Cancerregisteret. Ændringer i stadier børvurderes for den enkelte kræfttype.Den Landsdækkende Undersøgelse af Kræftpatienters Oplevelser sætter fokus på kræftpatienters oplevelserog erfaringer i sygdomsforløbet med udgangspunkt i deres sygehusophold. I relation til tidlig opsporing og
60
diagnostik er det relevant, at kræftpatienters oplevelser og erfaringer i almen praksis belyses, herunder for-hold omkring adgang, den alment praktiserende læges faglighed og oplevede utilsigtede hændelser. Det børher indtænkes, at spørgeskemaundersøgelsen ”Danske Patienter Evaluerer almen Praksis” (DANPEP) sætterfokus på patienters oplevelser i almen praksis generelt.Det er relevant med opgørelse af forløbstider i almen praksis med henblik på at kunne følge udviklingen ogidentificere, hvilke dele af det diagnostiske forløb der særligt kan forbedres tidsmæssigt. Det kan eksempel-vis ske ved, at dato for første symptom og første henvendelse til sundhedsvæsenet dokumenteres.Befolkningens viden, opmærksomhed og adfærd (”awareness”) i forhold til tidlig opsporing af sygdom er ik-ke tilstrækkeligt afdækket. Området vil eksempelvis kunne måles med det internationale spørgeskema Can-cer Awareness Measure (CAM) til monitorering af ’awareness’ i befolkningen.Det er relevant med dokumentation og monitorering af social ulighed, herunder belyse, om der er en socialgradient i forhold til udredningstid, sygdomsstadie ved diagnosticering og deltagelse i organiseret screening.10.3.3 Rehabilitering, senfølger og opfølgning
Hidtil har det været vanskeligt at monitorere rehabilitering, senfølger og opfølgning af kræftpatienter på na-tionalt niveau. Det skyldes, at der generelt set hverken på sygehuse, i almen praksis eller kommuner foreta-ges en systematisk og/eller obligatorisk vurdering og registrering af for eksempel rehabiliteringsbehov, sen-følger, indsatser og effekter. Det er derfor ikke på nuværende tidspunkt muligt at opgøre data vedrørendekonkrete kontakter og patientoplysninger på nationalt niveau.På enkelte områder foretages der dog systematisk registrering. Det børneonkologiske område har opbyggeten systematisk afdækning og håndtering af senfølger på det børneonkologiske område, hvor der ligeledesfindes retningslinjer.Udarbejdelse af genoptræningsplaner i sygehusregi registreres i Landspatientregistreret, men uden kobling tilaktuelle diagnoser. Det faktiske behov for genoptræning og brug af genoptræningsplaner på kræftområdetkendes ikke.En løbende systematisk udvikling af rehabilitering, herunder genoptræning, senfølger og opfølgning, vilkunne fremmes af en kontinuerlig monitorering af behov, indsatser og resultater i alle sektorer. Det forudsæt-ter en udvikling og udbredt implementering af andre variable, end der normalt anvendes til monitorering afsygdomsbehandling. Derudover er det en udfordring, at forskellige faggrupper og sektorer anvender forskel-lige klassifikationssystemer til beskrivelse af diagnoser, symptomer, problemer og indsatser (fx ICD-10,ICPC, ICF).Den Danske Kvalitetsmodel omhandler standarder for rehabilitering, hvor dokumentation af funktionsni-veau, behov for rehabilitering samt genoptræningsplan er i fokus. Den Danske Kvalitetsmodel indeholder så-ledes en række parametre, som kan være med til at danne dokumentation for rehabilitering.10.3.4 Palliation
En undersøgelse har vist at mange kræftpatienter oplever at deres palliative behov ikke dækkes i tilstrækkeliggrad (jf. kapitel 7). Det vil derfor være relevant at afdække forekomsten af udækkede palliative behov.Hovedparten af den palliative indsats er basal og udføres i primærsektoren og på almene sygehusafdelinger.Den nuværende registrering kan ikke give en dækkende beskrivelse heraf. Det er relevant at undersøge,hvordan registreringerne i sygehusregi kan ændres til i højere grad at kunne belyse den palliative indsats ogdens resultater. Ligeledes vil det være interessant at højne dokumentationen på det kommunale niveau og fåsystematiseret dataindsamlingen i almen praksis. Det er relevant at undersøge mulighederne for ensartet op-samling af sundhedsdata samt mulighederne for dataindsamling på tværs af sektorer.
61
Palliativ Videncenter har i 2009 gennemført en kortlægning af den specialiserede palliative indsats i Dan-mark. Videncenteret planlægger yderligere kortlægninger i de kommende år.I 2009 blev Dansk Multidisciplinær Cancer Group (DMCG) for palliativ indsats etableret. Herfra varetagesdriften af Dansk Palliativ Database, der er en landsdækkende kvalitetsdatabase, som omfatter alle patienterhenvist til specialiseret palliativ indsats fra og med 2010. Indikatorerne har fokus på adgang til og organise-ring af specialiseret palliativ indsats samt på patienternes egen vurdering af symptombyrden. Den første års-rapport forventes udgivet juni 2011. Databasen forventes gradvist udvidet i de kommende år.I forhold til den specialiserede, palliative indsats vil Dansk Palliativ Database give et godt grundlag for mo-nitorering, og navnlig vil det være vigtigt, at data anvendes til at undersøge, om der er ensartet udbud af ogadgang til specialiseret, palliativ indsats. Der vil dog være brug for yderligere dokumentation til belysning afkarakteren og resultaterne af indsatsen.Den Danske Kvalitetsmodel omhandler standarder for dele af den palliative indsats, heraf tre på kommunika-tivt niveau. Den Danske Kvalitetsmodel indeholder således en række parametre, som kan være med til atdanne dokumentation for palliation.10.3.5 Patientinddragelse
Patientinddragelse på kræftområdet er et udviklingsområde i Danmark. Der er derfor brug for at støtte sig tilinternationale erfaringer, men der er ligeledes brug for opsamling af national viden i takt med nye tiltag påområdet. Dette for på længere sigt at opnå de bedst mulige resultater. Nationalt foregår der mange lokale ini-tiativer med patientinddragelse, fx dialogmøder på sygehusafdelinger, men der eksisterer kun et begrænsetoverblik over indsatsernes organisering og metode mv.I hvilket omfang patientinddragelse finder sted kan bl.a. undersøges ud fra en bruger- og systemvinkel. I densammenhæng er det relevant at anlægge en samlet forløbstankegang. Her tænkes både tværsektorielt (over-gange) og tværdisciplinært (på tværs af faggrupper).Brugervinklen er på nuværende tidspunkt bl.a. belyst gennem de nationale undersøgelser Den Landsdækken-de Undersøgelse af Kræftpatienters Oplevelser og Kræftpatientens Verden. Herudover er der de generellespørgeskemaundersøgelser ”Danske Patienter Evaluerer almen Praksis” (DANPEP) og ”LandsdækkendeUndersøgelse af Patientoplevelser” (LUP), der belyser patienternes oplevelser i henholdsvis almen praksis ogsygehusvæsenet.Det vil fortsat være relevant at belyse brugervinklen gennem systematiske spørgeskemaundersøgelser sup-pleret med enkeltinterviews og gruppeinterviews med henblik på at sikre, at brugernes og deres pårørendesbehov for medinddragelse tilgodeses. Derudover vil det være relevant at arbejde videre med dokumentationaf patienters livskvalitet i relation til deres kontakt til aktører i sundhedsvæsenet.I forhold til den organisatoriske patientinddragelse på systemniveau er det relevant, at der skabes overblikover, hvilke initiativer der har fundet sted inden for de seneste år inden for kræftområdet, på hvilket niveaude har fundet sted (sygehus, afdeling mv.), og i hvilket omfang der har fundet evalueringer sted med henblikpå at kunne samle de danske erfaringer på området.Den Danske Kvalitetsmodel inkluderer standarder vedrørende patientinddragelse og information som belysersystemvinklen. Den Danske Kvalitetsmodel indeholder således en række parametre, som kan være med til atdanne dokumentation for patientinddragelse.Når der foretages evalueringer af udvalgte indsatser i sundhedsvæsenet er det relevant systematisk at inddra-ge et brugerperspektiv. Evalueringer, der sigter på brugerperspektivet, kan bl.a. afdække i hvor høj grad pati-enternes og pårørendes perspektiv inddrages, og således kunne bruges til fremadrettet at udvikle brugerorien-terede løsninger i sundhedsvæsenet.
62
11 Sammenhængende indsatsKræftpatienter giver fortsat udtryk for behov for øget sammenhæng i deres forløb samt løbende oplysningom, hvor de kan henvende sig ved behov i relation til kræftsygdommen. Hvis anbefalingerne om sammen-hængende indsats realiseres, vil det medvirke til at give patienten en større oplevelse af sammenhæng i for-løbet samt en følelse af at være velinformeret og velinddraget – også ved overgange mellem sektorer og in-denfor den enkelte sektor. Målet er, at alle kræftpatienter oplever et sammenhængende og meningsfuldt for-løb, også på tværs af sektorer.
11.1 AnbefalingerGode rammer for et samlet patientforløbDet bør sikres, at rammerne for indsatserne på kræftområdet understøtter sammenhængende forløb, bl.a.gennem et landsdækkende forløbsprogram for rehabilitering, senfølger, opfølgning og palliation. Det børovervejes, hvorvidt hele patientforløbet, herunder også forebyggelse og tidlig opsporing, kan indgå. Forløbs-programmet bør knyttes tæt an til pakkeforløb for kræft.Klare aftaler for samarbejde mellem involverede aktørerDer bør være klare aftaler for ansvars- og arbejdsdeling, kommunikation og koordination mellem professio-nelle aktører i regionalt og kommunalt regi med henblik på at understøtte kræftpatienters forløb indenfor ogmellem sektorer.Systematisk erfaringsopsamlingDer bør foretages en systematisk opsamling af lokale erfaringer med koordinerende tiltag indenfor og mel-lem sektorer som fx multidisciplinære teams, forløbskoordinatorer og kontaktpersonordninger med henblikpå udbredelse af god praksis.Adgang til psykologhjælp ved behovDet bør sikres, at der er adgang til psykologhjælp, når fagprofessionelle vurderer, at der er behov herfor tilkræftpatienter og deres nærmeste pårørende som et led i hele kræftforløbet.
11.2 Sammenhængende indsats på kræftområdetDen landsdækkende undersøgelse af kræftpatienters oplevelser fra 2009 viste, at kræftpatienterne overordnetset er meget tilfredse med udrednings- og behandlingsindsatsen. 96 % af patienterne har et virkeligt godt el-ler godt samlet indtryk, mens kun 1 % af patienterne har et virkeligt dårligt samlet indtryk. Undersøgelsenviser også, at der fortsat bør ske forbedringer for så vidt angår overgange mellem sektorer og ventetider.Blandt de patienter, der havde behov for kommunal hjemmepleje/hjemmesygepleje, vurderer 19 %, at sam-arbejdet mellem sygehuset og kommunen er dårligt eller virkeligt dårligt. Med hensyn til orientering af denpraktiserende læge er det ligeledes 16 % af patienterne, der vurderer, at denne er blevet orienteret dårligt el-ler virkeligt dårligt om deres behandling på sygehuset. Fundene tyder på, at samarbejdet mellem almen prak-sis, sygehusene og kommunerne kan forbedres. For så vidt angår ventetiderne, oplever godt hver femte pati-ent unødvendig ventetid, som forlænger forløbet. Hos de praktiserende speciallæger og praktiserende lægerer der henholdsvis 16 % og 11 % af patienterne, der i høj eller nogen grad har oplevet ventetid, der har for-længet deres forløb.Hvis kræftpatienten skal opleve god sammenhæng mellem indsatserne i sit forløb, kræver det planlægning ogafvikling i en hensigtsmæssig rækkefølge inden for et passende tidsrum samtidig med en meningsfuld tilret-telæggelse. Sammenhængende og meningsfulde indsatser i forløbene, der ofte involverer mange professio-
63
nelle aktører fra forskellige fagområder og sektorer, forudsætter koordination ved overdragelse af opgaver ogvidensdeling.Med Kræftplan II’s fokus på patientforløb og udarbejdelsen af pakkeforløb for kræft er der skabt gode ram-mer for en logistisk sammenhæng i udrednings- og behandlingsindsatsen. Som tidligere nævnt peger de før-ste opgørelser på, at hovedparten af patienterne begynder på behandling inden for forløbstiderne. Der børfortsat arbejdes på at skabe øget sammenhæng i indsatserne inden for de enkelte sektorer, særligt hvor flerefagområder og organisatoriske enheder indgår. Samtidig er der behov for at arbejde med at skabe mere sam-menhæng i mellem sektorerne.I Kræftplan II blev der lagt op til, at speciallæger på sygehusene med ansvar for behandling af kræftpatienterbør indgå i et forpligtende kontinuert multidisciplinært teamsamarbejde. Anvendelsen af multidisciplinæreteams på fastlagte beslutningstidspunkter er integreret i pakkeforløbene for kræft, og det angives generelt, atder er gode erfaringer hermed. Sammensætningen af de multidisciplinære teams kan variere i de konkretesammenhænge afhængigt af kræftformen og den lokale organisering på området.I 2009 blev det fastsat i sundhedsloven, at alle patienter skal have tilknyttet en kontaktperson ved behandlingpå sygehus. Med indførelsen af pakkeforløbene blev der sat øget fokus på forløbskoordination på sygehuse-ne. I marts 2010 er der indgået en aftale om, at alle kræft- og hjertepatienter med livstruende sygdomme harret til en forløbskoordinator, der skal sikre koordinationen af de forskellige elementer i patientens behandlinggennem de indimellem længerevarende sygdomsforløb, der ofte går på tværs af sygehusafdelinger og syge-huse.Nogle kommuner arbejder tilsvarende med at koordinere indsatser indenfor kommunens forvaltningsområderog mellem sektorer. Denne koordination kan være specifikt på kræftområdet eller mere generelt som fx påhele rehabiliteringsområdet.Der er således igangsat flere initiativer til at understøtte sammenhængende patientforløb for kræftpatienter.Der er dog ikke et samlet overblik over de forskellige koordinationsformer og effekterne heraf. Der bør i denforbindelse foretages en erfaringsopsamling og udbredelse af gode løsninger eksempelvis i forhold til multi-disciplinære teams, kontaktpersonordninger og forløbskoordinatorer.Et samlet patientforløb for en kræftpatient kan omfatte mange forskellige faser fra tidlig opsporing over ud-redning og behandling til rehabilitering og palliation, som belyses yderligere i dette oplæg. Der bliver såledesbehov for et øget fokus på det samlede patientforløb. En særlig udfordring er, at der kan være behov for flereindsatser parallelt i forløbet. Der bør som tidligere nævnt udarbejdes et landsdækkende forløbsprogram forrehabilitering, senfølger, opfølgning og palliation. Forløbsprogrammet bør knytte tæt an til pakkeforløbene.Det bør i den forbindelse overvejes, hvorvidt hele forløbet, herunder også forebyggelse og tidlig opsporing,kan indgå.Et kræftsygdomsforløb kan være belastende for såvel patient og pårørende. Derfor er det vigtigt, at de fag-professionelle løbende sikrer, at patienten og pårørende bliver inddraget aktivt, og vurderer, om de måtte ha-ve behov for professionel psykologhjælp eller særlig psykosocial og eksistentiel støtte ved fx socialrådgive-re, præster eller andre. Vurderingen og adgangen til denne type af indsats forekommer ikke altid at indgå sy-stematisk i forløbene. I denne forbindelse er det vigtigt også at være opmærksom på personalets behov foreventuel psykologstøtte i forbindelse arbejdet inden for kræftområdet.Det tværsektorielle samarbejde kan involvere mange forskellige typer af professionelle indsatser, fagligekompetencer og forankring i flere lovgivninger. Dette afspejler sig i en kompliceret organisering på området,der stiller store krav til samarbejdet mellem professionelle aktører og mellem professionelle og borgere. Deter derfor vigtigt, at der findes klare aftaler for ansvars- og arbejdsdeling, kommunikation og koordinationmellem de involverede aktører, herunder samarbejdet internt på sygehusene, mellem sygehusene, mellem
64
forskellige kommunale enheder og på tværs af regioner og kommuner. Det gælder ikke mindst i forhold tilpatienter, der samtidig har andre sygdomme udover kræft, såkaldt komorbiditet.Et væsentligt redskab til at sikre bedre sammenhæng og samarbejde er sundhedsaftalerne, som indgås mel-lem regioner og kommuner. En del af indsatserne er omfattet af det obligatoriske aftaleområde i sundhedsaf-talerne, der vedrører indlæggelses- og udskrivningsforløb. Med næste generation af sundhedsaftaler mellemregionerne og kommunerne kan der tages udgangspunkt i erfaringsbaserede løsninger til at skabe gode over-gange mellem sektorerne, hvilket vil bidrage til en mere klar arbejdsdeling, kommunikation og koordination.Samarbejdet mellem involverede aktører på kræftområdet vil også kunne lettes ved at blive IT-understøttet.Fx vil udviklingen af den dynamiske henvisningsblanket, den elektroniske genoptræningsplan samt det nati-onale patientindeks kunne fremme udvekslingen af informationer mellem almen praksis og sygehus samtmellem sygehus og kommune. Et udbygget IT-system kan tillige understøtte øget individuel patientinddra-gelse på tværs af sektorer.
65
Bilag 1 Oversigt over arbejds- og referencegrupperArbejdsgruppe for borgerrettet forebyggelse og sundhedsfremme
KonsulentMaj-Britt LauersenKontorchefKirsten Vinther-JensenLægelig konsulentBritta OrtizKonsulentLone VinhardAfdelingschefHans H. StormOverlægeRobert GniadeckiPraktiserende lægeGregers Hansen-NordSygeplejerskeKarin BirtøForskningschefMorten GrønbækOverlægeBarbara HjalstedChefkonsulentJesper Lihn
Danske RegionerRegion MidtjyllandRegion SjællandKommunernes LandsforeningKræftens BekæmpelseDansk Medicinsk SelskabDansk Selskab for Almen MedicinDansk Sygepleje SelskabInstitut for FolkesundhedSundhedsstyrelsenIndenrigs- og Sundhedsministeriet
Arbejdsgruppe for tidlig opsporing og diagnostik
ChefrådgiverJosefina Krausing-VintherFuldmægtigSøren LihnDirektørPeter FrandsenKonsulentLone VinhardOverlægeIben HoltenOverlægeJesper HolstPraktiserende læge (formand forDSAM)Roar MaagaardOversygeplejerske,Susanne LauthProfessorPeter VedstedLedende BioanalytikerLinda KraghOverlægeBarbara Hjalsted
Danske RegionerRegion MidtjyllandRegioner SyddanmarkKommunernes LandsforeningKræftens BekæmpelseDansk Medicinsk SelskabDansk Selskab for Almen Medicin
Dansk Sygepleje SelskabForskningsenheden for Almen Praksis, ÅrhusDanske BioanalytikereSundhedsstyrelsen
66
FuldmægtigIrene Holm
Indenrigs- og Sundhedsministeriet
Arbejdsgruppe for rehabilitering og senfølger
KonsulentSusan ColdingOverlægeCatherine RechnitzerAfdelingschefPeter LarsenKonsulentMaj-Britt WintherLederBo Andreassen RixOverlægeAnders BondeOverlægeErik JakobsenCenterchefJette Vibe PetersenPraktiserende lægeFlemming BroKræftrehabiliteringssyge-plejerskeLise BjerrumFysioterapeutMerete WittenkampErgoterapeutKaren la CourKontorchefTorben D. JensenPsykologBo Snedker BomanCenterlederDorte Gilså HansenFuldmægtigLouise AvnstrømSocialrådgiverRie Winther
Danske RegionerRegion HovedstadenRegion NordjyllandKommunernes LandsforeningKræftens BekæmpelseDansk Medicinsk SelskabDansk Medicinsk SelskabDanske Multidiciplinære Cancer GruppeDansk Selskab for Almen MedicinDansk Sygepleje Selskab
Danske FysioterapeuterErgoterapeutforeningenBeskæftigelsesministerietDansk Psykolog ForeningNationalt Forskningscenter for Kræftrehabilitering, SyddanskUniversitetIndenrigs- og SundhedsministerietSocialrådgiverforeningen
Arbejdsgruppe for palliation
KonsulentSusan ColdingKontorchefMikkel GrimmeshaveSygeplejefaglig direktørBirthe Mette PedersenKonsulentMargit Kure UlriksenAfdelingschefAnne NissenOverlæge
Danske RegionerRegion NordjyllandRegion SyddanmarkKommunernes LandsforeningKræftens BekæmpelseDansk Medicinsk Selskab
67
Tove VejlgaardOverlægeMogens GrønvoldPraktiserende lægeAnna WeibullOversygeplejerskeBirgit VilladsenFysioterapeutLinda NielsenErgoterapeutLine Lindahl HjelmrothPsykologMai-Britt GuldinCenterchefHelle TimmFuldmægtigCamilla Lund-Cramer
Danske Multidiciplinære Cancer GruppeDansk Selskab for Almen MedicinDansk Sygepleje SelskabDanske FysioterapeuterErgoterapeutforeningenDansk Psykolog ForeningPalliativt VidencenterIndenrigs- og Sundhedsministeriet
Arbejdsgruppe for patientinddragelse
KonsulentBirgitte HarboKonsulentMari-Ann MunchLedende oversygeplejerske Ma-rie-Helene OlsenKonsulentKari ViethKvalitetschefJanne Lehmann KnudsenSeniorkonsulentAnnette WandelPraktiserende lægeSøren FriborgUdviklingssygeplejerskeGrete Ingemann SørensenFuldmægtigMie Rasbech
Danske RegionerRegion SjællandRegion HovedstadenKommunernes LandsforeningKræftens BekæmpelseDanske PatienterDansk Selskab for Almen MedicinDansk Sygepleje SelskabIndenrigs- og Sundhedsministeriet
Referencegruppe for patienter og pårørende
KvalitetschefJanne Lehmann KnudsenPatientrepræsentant ConnieZieglerAfdelingschefAnne NissenPatientrepræsentant MarianneNordPatientrepræsentantJytte GambyPatientrepræsentantMarie Fjellerup
Danske PatienterDanske PatienterKræftens BekæmpelseKræftens BekæmpelseKræftens BekæmpelseKræftens Bekæmpelse
68
Sekretariat
Chef for SundhedsplanlægningLone de NeergaardOverlægeOle AndersenAfdelingslægeHelle PappotSpecialkonsulentCharlotte HosbondFuldmægtigMette ØstergaardAkademisk medarbejderSimon Feldbæk KristensenSekretærCharlotte M. Erdland
SundhedsstyrelsenSundhedsstyrelsenSundhedsstyrelsenSundhedsstyrelsenSundhedsstyrelsenSundhedsstyrelsenSundhedsstyrelsen
69